【目的】アルコール依存症(ア症)者のア症診断前後各1年間の医療機関受診およびア症診断後1年間のア症治療を把握する.【方法】株式会社JMDCの健康保険レセプトデータベースを用い,2013年6月から2018年2月にア症の診断を有し,診断前1年間にア症診断のない20歳以上の者の治療を調査した.【結果】分析対象者2,101人の80.3%が男性で,平均年齢は47.9歳で89.3%がア症診断時外来であった.ほぼすべての分析対象者がア症診断前1年間に医療機関を受診しており,ア症診断前1年間に分析対象者の半数以上にICD-10におけるK00-K93(72.3%),F10.2を除くF00-F99(68.1%),G00-G99(60.9%),E00-E90(57.1%),J00-J99(53.3%)の傷病名があり,ア症診断後1年間も同様であった.抗不安薬,睡眠薬と鎮静薬,ア症用薬の処方は,ア症診断前はそれぞれ分析対象者の34.0%,32.7%,1.1%で,ア症診断後はそれぞれ55.7%,52.5%,45.3%に増加した.心理社会的療法を受けた分析対象者は,ア症診断前は33.9%でア症診断後は86.8%に増加した.ア症診断後の分析対象者の77.2%は,ア症治療(ア症用薬処方または心理社会的療法)が2回以上あり,そのうち入院記録がなかった者は1,040人で,そのうちの67.7%(704人)は6ヵ月超にもア症治療があった.併存精神疾患のないア症者(729人)の53.1%はア症治療が2回未満であった.【結論】ア症診断を受けたア症者のほとんどはア症診断前後各1年間に医療機関を受診しており,約8割は診断後ア症治療を受け,外来治療のみの者が多かった.併存精神疾患のないア症者はア症診断後に約半分しかア症治療を受けていなかった.非精神科医でも可能な外来ア症治療は,ア症者のア症治療率を高める可能性がある.
2)独立行政法人国立病院機構久里浜医療センター
https://doi.org/10.57369/pnj.25-037
受付日:2024年7月23日
受理日:2024年11月18日
はじめに
アルコールの使用は多くの病気やけがと因果関係があり13),習慣的多量飲酒により生じるアルコール依存症(ア症)は,社会経済的不利益,身体的および精神的併存疾患と関連している8)12).ア症者のア症の治療率が低いことが報告されており6)12)14)17),本邦でもOsaki, Y.ら11)の訪問面接による調査でア症者の多くは,過去1年間に医療機関や健康診断を受診するが,ほんの一部しかア症の治療を受けていないことが報告されている.その要因の1つとして,ア症者は医療機関でア症の診断を受けてもア症の治療を受けていない可能性があるが,本邦でのア症者のア症診断後のア症の治療率に関しての報告をわれわれは見つけることができなかった.また,ア症者のア症診断前後の医療機関受診を理解することは,ア症者に対して,より適切で効果的なア症の診断・治療の導入および併存疾患とア症の統合的治療の提供のための戦略を考えるうえで役立つ可能性があるが,本邦でのア症者のア症診断前後の医療受診をまとめた報告もわれわれは見つけることができなかった.そこで,われわれは,一人の患者が複数の医療機関を受診した場合でも継続的に追跡が可能な健康保険レセプトデータベースを用いて,過去1年間にア症診断を受けていないア症者のア症診断前後各1年間の医療機関受診およびア症診断後1年間のア症治療〔ア症用薬(アカンプロサート,シアナミド,ジスルフィラム)処方または心理社会的療法(通院・在宅精神療法,通院集団精神療法,精神科作業療法,精神科デイ・ケア,精神科デイ・ナイト・ケア,入院精神療法,入院集団精神療法,入院精神科作業療法)〕を調査することとした.併存精神疾患をもつア症者はア症治療の必要性を認識し,ア症治療を求める傾向が高かったこと10)や,ア症の外来治療におけるア症用薬処方の治療継続への影響2)が報告されていることから,併存精神疾患の有無別のア症治療およびア症の外来治療におけるア症用薬処方と治療継続に関しても調査した.
I.調査方法
1.データ源
本調査では,株式会社JMDCが構築するデータベース(JMDCデータベース)を用いて調査を実施した.JMDCデータベースは,健康保険組合より寄せられたレセプト(入院,Diagnosis Procedure Combination,外来,調剤)データで構成されている9).分析に用いた期間中のJMDCデータベースの母集団数(保険加入者数)は,2018年12月時点の集計で約300万人であった16).
2.分析対象
分析対象者は,ア症の断酒補助剤のアカンプロサート販売後,飲酒量低減治療薬のナルメフェン販売前の2013年6月から2018年2月を組み入れ期間とし,その期間にア症(ICD-10のF10.2)の診断がある者とした.組み入れ期間のはじめてのF10.2診断日(診断日)は,ア症の診断日月の,ア症用薬処方開始日,心理社会的療法開始日,重度ア症入院医療管理加算,初診料の診療行為の実施日のうち最も早い日付とし,いずれも該当するものがない場合にはその月の15日とした.なお,ア症の診断日月が疑い病名でその後に疑い病名がつかなくなった場合(当初は疑い病名であったが,後日確定病名となった場合)は,はじめの疑い病名がついたその月を診断日月とし,診断日月の最も早いア症治療の日付を診断日(ア症治療がない場合はその月の15日)とした.除外基準は,診断日時に20歳未満の者,診断日前1年間にF10.2の診断がある者,診断日から1年間F10.2疑い病名のみの者,JMDCデータベースで確認できる期間(健康保険組合に加入している期間)が診断日前1年未満または診断後1年未満の者とした.
3.調査項目
ア症診断時の患者背景,ア症診断前1年間および診断後1年間のICD-10分類別の傷病,ア症診断前1年間および診断後1年間の処方薬物〔ア症用薬,ニコチン依存症用薬(ATC N07BA01,N07BA03),神経系薬(抗不安薬,ATC N05B),睡眠薬と鎮静薬(ATC N05C),鎮痛薬(ATC N02),抗うつ薬(ATC N06A),統合失調症薬(ATC N05A),気分安定薬(ATC N05AN,N03AF01,N03AG01,N03AX09),抗てんかん薬(ATC N03),および,神経刺激薬,注意欠陥多動性障害(ADHD)用薬と向知性薬(ATC N06B)〕,および,ア症診断前1年間および診断後1年間の心理社会的療法について調査した.
4.分析対象集団のア症の入院および外来治療による区分
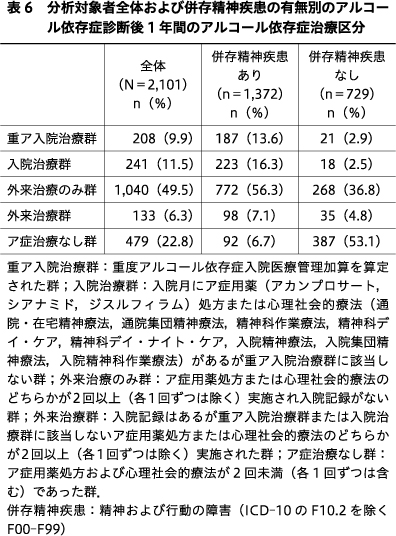
分析対象集団のア症診断後1年間のア症の入院治療および外来治療記録により,重度ア症入院医療管理加算を算定された群(重ア入院治療群),入院月にア症治療があるが重ア入院治療群に該当しない群(入院治療群),ア症用薬処方または心理社会的療法のどちらかが2回以上(各1回ずつは除く)実施され入院記録がない群(外来治療のみ群),入院記録はあるが重ア入院治療群または入院治療群に該当しないア症用薬処方または心理社会的療法のどちらかが2回以上(各1回ずつは除く)実施された群(外来治療群),ア症用薬処方および心理社会的療法が2回未満(各1回ずつは含む)であった群(ア症治療なし群)の5群に,分析対象者全体およびア症診断後1年間の併存精神疾患の有無別で区分した.
5.外来治療のア症用薬処方および心理社会的療法と治療継続
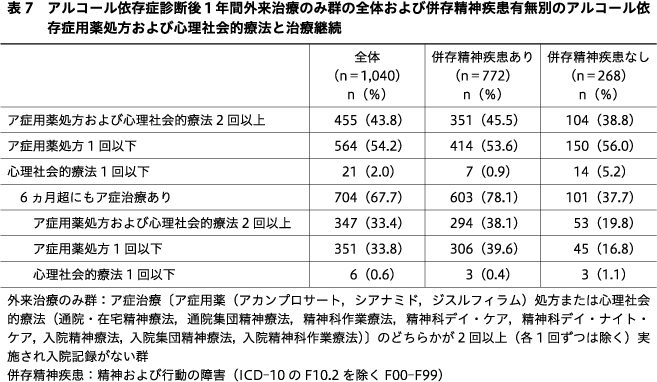
外来治療のみ群を,ア症用薬処方および心理社会的療法2回以上,ア症用薬処方1回以下,心理社会的療法1回以下に区分し,6ヵ月超にも治療があるかを分析対象者全体および併存精神疾患の有無別で調査した.
6.統計解析
各調査項目の記述統計量を算出した.解析データセットの構築および解析は,著者らの解析計画に従い,大塚製薬株式会社の資金提供により,株式会社CLINICAL STUDY SUPPORTが行った.
7.倫理的配慮
本調査は,すでに作成されている匿名加工情報のみを用いた調査であり,「人を対象とする生命科学・医学系研究に関する倫理指針」の対象外であるが,大塚製薬株式会社研究開発部門研究倫理委員会の承認を得て行った(承認番号:221205).当該研究倫理委員会は,自然科学の有識者,人文・社会科学の有識者,および研究対象者の観点も含めて一般の立場から意見を述べることができる者であって,社内・社外の男女両性の5名以上で構成されており,厚生労働省研究倫理審査委員会報告システム(https://rinri.niph.go.jp/)に登録されている(IRB番号11000155,現在公開の委員名簿の構成員は本研究承認時とは一部異なる.承認時の倫理委員会の構成員の職種などは,研究,社会保険労務士,薬剤師,弁護士,一般,獣医師である).
II.結果
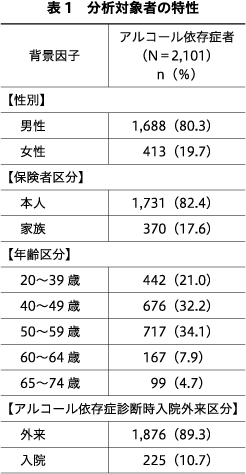
1.分析対象者の特性
組み入れ期間中にア症の診断があった6,117人のうち,除外基準に合致した4,016人(重複あり:初診断時に20歳未満6人,診断日前1年間にF10.2の診断あり707人,診断日から1年間F10.2疑い病名のみ3人,JMDCデータベースで確認できる期間が診断日前1年未満3,221人と初診断後1年未満1,123人)を除いた2,101人を分析対象者とした.分析対象者の特性を表1に示す.男性が80.3%で,保険者区分が本人は男性の96.6%,女性の24.2%であった.平均年齢(SD)は,全体47.9歳(10.4),男性48.8歳(10.3),女性44.3(9.8)歳で,年齢区分が20~39歳,40~49歳,50~59歳の割合は,それぞれ男性では18.2%,30.9%,36.6%で,女性では32.4%,37.5%,24.2%であった.ア症初診断時外来の割合は男性の89.2%,女性の89.8%であった.分析対象者の診断時の診療科は不明が66.4%で,精神科は16.4%,一般内科は8.7%であった.
2.ア症診断前1年間および診断後1年間の医療機関受診
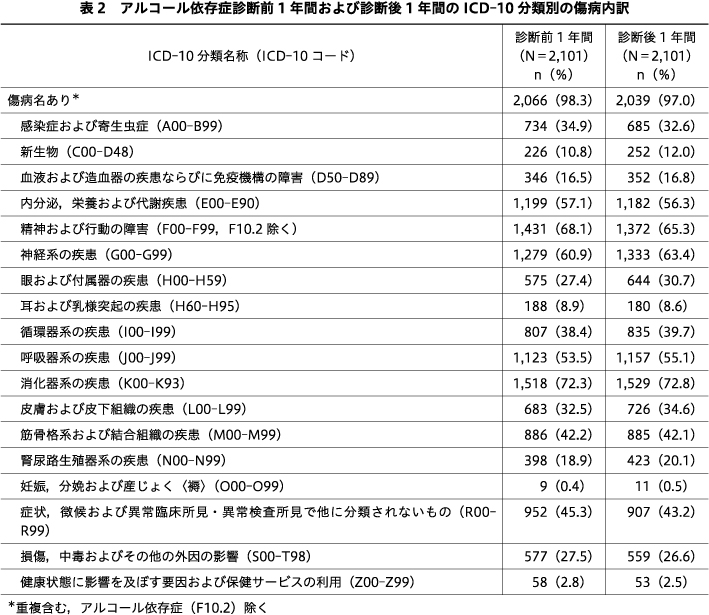
分析対象者全体のア症診断前1年間および診断後1年間のICD-10分類別の傷病内訳を表2に示す.ア症診断前1年間に,F10.2を除くICD-10分類別傷病名(ICD-10コード)がほとんどの分析対象者にあった.全体の50%以上にあったのは,消化器系の疾患(K00-K93),精神および行動の障害(F10.2を除くF00-F99),神経系の疾患(G00-G99),内分泌,栄養および代謝疾患(E00-E90),および,呼吸器系の疾患(J00-J99)であった.ア症診断後1年間にも,F10.2を除くICD-10分類別傷病名が分析対象者のほとんどにあり,全体の50%以上にK00-K93,F10.2を除くF00-F99,G00-G99,E00-E90,J00-J99があった.
分析対象者全体のア症診断前1年間および診断後1年間のF10.2を除くF00-F99のICD-10分類別の傷病内訳を表3に示す.ア症診断前1年間に,分析対象者全体の30%以上にあったのは,気分[感情]障害(F30-F39),神経症性障害,ストレス関連障害および身体表現性障害(F40-F48)であった.ア症診断前1年間に,アルコール使用〈飲酒〉による精神および行動の障害(F10.2を除くF10)は分析対象者全体の10.1%(213人)に,アルコール性肝疾患(K70)は分析対象者全体の24.1%(507人)にあった.ア症診断後1年間に,分析対象者全体の30%以上にあったのは,F30-F39,F40-F48であった.ア症診断後1年間に,F10.2を除くF10は分析対象者全体の8.9%(187人)に,K70が分析対象者全体の24.2%(508人)にあった.
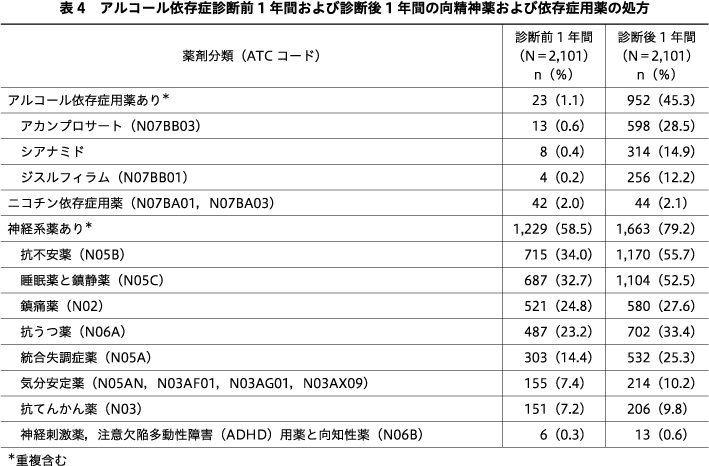
分析対象者全体のア症診断前1年間および診断後1年間の向精神薬および依存症用薬の処方を表4に示す.ア症診断前1年間に,分析対象者全体の30%以上に処方があったのは,抗不安薬,睡眠薬と鎮静薬であった.ア症診断前1年間のア症薬処方は1.1%のみで,ニコチン依存症用薬処方も2.0%のみであった.ア症診断後1年間に,抗不安薬,睡眠薬と鎮静薬,ア症用薬の処方が,それぞれ55.7%,52.5%,45.3%にあった.
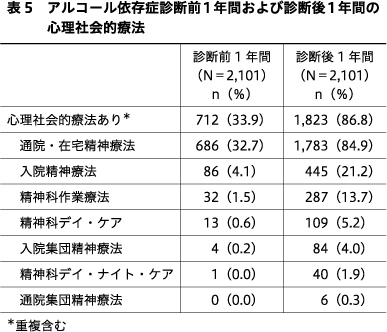
分析対象者全体のア症診断前1年間および診断後1年間の心理社会的療法を表5に示す.ア症診断前1年間に,分析対象者全体の33.9%に心理社会的療法があり,32.7%に通院・在宅精神療法があった.ア症診断後1年間に,分析対象者全体の86.8%に心理社会的療法があり,84.9%に通院・在宅精神療法があった.
3.ア症診断後1年間のア症治療
分析対象者全体および併存精神疾患の有無別のア症診断後1年間のア症治療区分を表6に示す.分析対象者全体の9.9%は重ア入院治療群,11.5%は入院治療群,49.5%は外来治療のみ群,6.3%は外来治療群,22.8%はア症治療なし群であった.ア症治療なし群の割合は併存精神疾患の有無で大きく異なっており,また,ア症治療なし群の80.8%は併存精神疾患なしであった.重ア入院治療群および入院治療群の89.9%および92.5%は併存精神疾患ありであった.外来治療のみ群および外来治療群の74.2%および73.7%は併存精神疾患ありであった.ア症治療あり(1,622人)の64.1%は入院記録のない外来治療のみ群であった.
重ア入院治療群および入院治療群のア症診断後の初回入院までの日数,初回入院日数,年間入院日数の中央値(四分位範囲)は,重ア入院治療群で11(49),77(53),85(34),入院治療群で3(24),26(52),37(65)であった.外来治療のみ群および外来治療群のア症用薬処方ありの人数(%)とその処方回数の中央値(四分位範囲)は,外来治療のみ群で575人(55.3),4(9),外来治療群で80人(60.2),6(9)であった.外来治療のみ群および外来治療群の心理社会的療法ありの人数(%)とその回数の中央値(四分位範囲)は,外来治療のみ群で1,023人(98.4),11(13),外来治療群で129人(97.0),10(12)であった.ア症治療なし群(479人)のア症用薬処方が1回あった人数(%)は67人(14.0),心理社会的療法が1回あった人数(%)は223人(46.6)であった.
外来治療のみ群の全体および併存精神疾患有無別のア症用薬処方および心理社会的療法と治療継続について表7に示す.併存精神疾患ありのほうが併存精神疾患なしよりも6ヵ月超にもア症治療ありの割合が高かった.全体および併存精神疾患有無別のア症用薬処方および心理社会的療法2回以上の区分の6ヵ月超にもア症治療ありの割合は全体で76.3%,併存精神疾患ありで83.8%,併存精神疾患なしで51.0%であり,ア症用薬処方1回以下の区分の6ヵ月超にもア症治療ありの割合(それぞれ62.2%,73.9%,30.0%)よりも高かった.心理社会的療法1回以下の区分の人数は少なかった.
III.考察
本調査は,われわれが知る限り,健康保険レセプトデータベースを活用してア症の診断を受けたア症者のア症診断前後各1年間の治療実態を調査した日本で初めてのものである.その結果,ア症の診断を受けたア症者のほぼすべてがア症診断前1年間に医療機関を受診しており,ア症診断前1年間にア症者の半数以上は消化器系,精神系,神経系,内分泌系,および,呼吸器系の疾患の治療を受けており,診断後も半数以上は同様の治療を受けていたことが明らかになった.Osakiら11)の報告同様,ア症者の多くは医療機関を受診しており,また,Odlaug, B. L.ら8)やRehm, J.ら12)の報告同様に,ア症者は併存疾患をもつ可能性が高いことが示された.Akazawa, M.ら1)は,東京都内の総合病院の外来患者を対象に自己報告式の質問紙を用いてア症疑いの有病率を調査し,総合病院の中年男性外来患者を対象とした問題飲酒の評価が,アルコール使用障害への早期介入のための効率的な戦略である可能性を示唆した.本調査でもア症者は,多くはア症診断前に医療機関を受診しており,外来でのア症診断が多く,40~59歳の男性が多かったことから,医療機関での中年男性外来患者を対象としたア症スクリーニングが,ア症者のアルコール使用に起因する病気やけがを減らすための早期介入の効率的な戦略である可能性が示唆された.ア症診断前に身体科の治療を受けていたア症者が多かったことから,身体科の医師・コメディカルによるア症スクリーニングがア症者の早期発見に有用と思われる15).
本調査では,ア症診断後にア症者の約8割がア症治療を受けており,外来治療のみの者が多いことが示された.特に精神疾患を併存しているア症者は,ほとんどがア症治療を開始し,外来でのア症治療継続率も高いことが示され,Oleski, J.ら10)の報告同様に,併存精神疾患があるア症者のア症治療率は併存精神疾患がないア症者よりも高いことが示された.本調査のア症者の7割は併存精神疾患をもっており(表2),ア症診断前から精神科で治療を受けていたと思われ,ア症診断後に心理社会的療法ありの9割のア症者(表5)の多くはア症診断前から精神科で治療を受けていたと思われる.本邦で行われた飲酒量低減薬のナルメフェンの外来減酒治療の臨床試験5)および断酒補助剤のアカンプロサートの入院断酒治療後の退院後の外来での断酒維持の臨床試験3)では,精神疾患を併存していないア症者を対象に薬物療法の有用性を示しており,精神疾患を併存していないがア症治療を希望しているア症者は治療開始率および治療継続率が高いことは臨床試験で示されている.本調査で併存精神疾患のないア症者でア症治療を受ける率が低かった理由としては,併存精神疾患のないア症者はア症治療を希望する率が低く,ア症治療をする医療機関を紹介されても治療を受けに行かない率が高いなど,治療への動機づけの問題,もしくは,精神科以外ではア症治療が開始される率が低いなどの可能性が考えられる.併存精神疾患のないア症者の飲酒関連問題を減らすためには,ア症者のア症以外の治療にかかわっている非精神科医・コメディカルでも可能な外来ア症治療(減酒治療)の導入が必要と思われる15).
本調査では,ア症治療の中心は心理社会的療法であり,ア症用薬処方による薬物療法が行われるのはア症者の半分程度であることが示されたが,ア症用薬処方が2回以上あった区分のほうがア症用薬処方1回以下の区分よりも6ヵ月超にもア症治療ありの割合が高かったことから,ア症用薬処方がア症者の外来治療の治療継続を高める可能性がFonsi Elbreder, M.ら2)の報告同様に示唆された.
併存精神疾患のないア症者のア症診断後のア症治療開始率および治療継続率が低いことが明らかになったが,精神疾患以外の併存疾患の治療は維持されている可能性があり,その医療機関で同時に実施可能な外来でのア症の治療(例えば外来での飲酒量低減治療4)7))が行われた場合,ア症の治療の導入・継続率が高まる可能性がある.精神科以外でも実施可能な外来での飲酒量低減治療は,精神科での入院断酒治療を希望していないア症者のア症の治療への障壁を下げる可能性があり,併存精神疾患のないア症者に必要とされている可能性がある.
本調査の限界
本調査はレセプトデータをもとにした情報を用いた研究であるため,ア症診断時のア症者のア症の重症度やア症治療の希望の有無,診断時の医師のア症患者への治療の動機づけやア症治療専門機関への紹介について考慮することができない.レセプト(傷病名)と診療科が紐づかない場合が多い.また,レセプトにより病名を特定していることから,保険請求のためのレセプトの発行によるバイアスが含まれた分析結果となっている.薬物療法に関しても,薬物の処方記録しかないため,ア症者が処方薬を実際に服薬したかは確認できず,また,実施された心理社会的療法がア症治療のためかどうかの特定ができないため,実際の治療状況から偏っている可能性がある.組み入れ期間にア症の診断を有し,診断前1年間にア症診断のないア症者を分析対象者としたが,診断前1年以上前のア症診断およびア症治療は不明であり,初めてのア症治療でないア症者も含まれていると思われる.
また,本研究は健康保険組合加入者とその家族のデータであるため,健康保険組合に含まれない国民健康保険の加入者や生活保護者などの患者はカバーしておらず,また,65歳以上のデータは少なく,経済的にもある程度安定している世帯を中心とした調査結果を示している.
おわりに
本調査で得られた所見より,ア症の診断を受けたア症者のほぼすべてがア症診断前1年間に医療機関を受診しており,ア症診断後も併存疾患の治療を受けており,併存精神疾患のないア症者のア症治療率は低いことから,精神科以外でも可能な外来でのア症の治療が,ア症者のア症の治療率を高める可能性が示唆された.
利益相反
田鳥祥宏,小島慶嗣は,大塚製薬株式会社の社員である.湯本洋介は,大塚製薬株式会社から講演料・アドバイザー料の提供を受けた.その他の過去3年以内に開示すべき利益相反はない.本調査および公表にかかわる費用は大塚製薬株式会社が負担した.
1) Akazawa, M., Matsumoto, T., Kumagai, N.: Prevalence of problematic drinking among outpatients attending general hospitals in Tokyo. 日本アルコール・薬物医学会雑誌, 48 (5); 300-313, 2013![]()
2) Fonsi Elbreder, M., de Souza e Silva, R., Pillon, S. C., et al.: Alcohol dependence: analysis of factors associated with retention of patients in outpatient treatment. Alcohol Alcohol, 46 (1); 74-76, 2011![]()
3) Higuchi, S., Japanese Acamprosate Study Group. : Efficacy of acamprosate for the treatment of alcohol dependence long after recovery from withdrawal syndrome: a randomized, double-blind, placebo-controlled study conducted in Japan (Sunrise Study). J Clin Psychiatry, 76 (2); 181-188, 2015![]()
4) 堀江義則, 谷木信仁, 褚 柏松ほか: アルコール関連肝疾患患者に対する内科医によるセリンクロ錠投与の飲酒量低減に対する効果. 肝臓, 62 (10); 620-629, 2021
5) Miyata, H., Takahashi, M., Murai, Y., et al.: Nalmefene in alcohol-dependent patients with a high drinking risk: randomized controlled trial. Psychiatry Clin Neurosci, 73 (11); 697-706, 2019![]()
6) Möckl, J., Lindemann, C., Manthey, J., et al.: Estimating the prevalence of alcohol-related disorders and treatment utilization in Bremen 2016/2017 through routine data linkage. Front Psychiatry, 14; 1002526, 2023![]()
7) 日本アルコール・アディクション医学会, 日本アルコール関連問題学会, 日本肝臓学会ほか: 飲酒量低減治療マニュアル ポケット版【第1版】. 2019 (https://www.j-arukanren.com/pdf/201911_inshuryouteigen_chiryou_poket.pdf) (参照2024-04-09)
8) Odlaug, B. L., Gual, A., DeCourcy, J., et al.: Alcohol dependence, co-occurring conditions and attributable burden. Alcohol Alcohol, 51 (2); 201-209, 2016![]()
9) 奥村泰之, 吉田和樹: 日本におけるレセプト情報等を活用した精神疾患の臨床疫学研究―臨床データベース構築に向けて―. 臨精薬理, 18 (8); 1019-1026, 2015
10) Oleski, J., Mota, N., Cox, B. J., et al.: Perceived need for care, help seeking, and perceived barriers to care for alcohol use disorders in a national sample. Psychiatr Serv, 61 (12); 1223-1231, 2010![]()
11) Osaki, Y., Kinjo, A., Higuchi, S., et al.: Prevalence and trends in alcohol dependence and alcohol use disorders in Japanese adults: results from Periodical Nationwide Surveys. Alcohol Alcohol, 51 (4); 465-473, 2016![]()
12) Rehm, J., Allamani, A., Elekes, Z., et al.: Alcohol dependence and treatment utilization in Europe - a representative cross-sectional study in primary care. BMC Fam Pract, 16; 90, 2015![]()
13) Rehm, J., Gmel, G. E. Sr., Gmel, G., et al.: The relationship between different dimensions of alcohol use and the burden of disease - an update. Addiction, 112 (6); 968-1001, 2017![]()
14) Tucker, J. A., Chandler, S. D., Witkiewitz, K.: Epidemiology of recovery from alcohol use disorder. Alcohol Res, 40 (3); 02, 2020![]()
15) 山下陽三: アルコール使用障害における生活習慣病の予防と改善. 精神科治療学, 38 (9); 1059-1064, 2023
16) 杠 岳文, 田 亮介, 湯本洋介ほか: 健保レセプトデータを用いたアルコール依存症の直接医療費の推計. 日本アルコール・薬物医学会雑誌, 54 (5); 181-197, 2019
17) Zemore, S. E., Mulia, N., Ye, Y., et al.: Gender, acculturation, and other barriers to alcohol treatment utilization among Latinos in three National Alcohol Surveys. J Subst Abuse Treat, 36 (4); 446-456, 2009![]()