治療抵抗性うつ病に対するrTMS療法が保険収載され,2023年12月時点で約4年半が経過したが,患者がrTMS保険診療に容易にアクセスできる環境はまだ整えられていない.そこで本研究はrTMS保険診療の導入施設を対象に実施状況および要望をアンケート調査し,rTMS保険診療の適切な普及と発展に向けて取り組むべき課題について検証した.rTMS保険診療を提供している39医療施設の代表者あるいはrTMS担当者を対象にWebフォームによる質問票を2022年12月14日に配布し,翌1月15日を回答締め切りとして28施設から回答を得た(回収率71.8%).rTMS療法は主に入院で提供され,1日あたりの平均実施数は1例が50%で最も多く,2例が21%と続いた.他医療機関からrTMS療法の依頼があった場合に4週間以内に治療を実施できている施設は54%であった.39%の施設において運動閾値が高すぎてrTMS治療を導入できない症例を経験し,39%の施設が刺激痛のため治療を継続できない症例を経験していた.けいれん発作,失神,躁転といった重篤な有害事象を経験した施設はなかった.rTMS療法を実施する際の課題として,人的リソースの確保困難,治療時間の長さ,保険点数の低さが上位に挙げられた.89%の施設がrTMS療法による維持治療の保険適用を希望し,治療時間の短いシータバースト刺激やダッシュプロトコルの臨床応用を希望している施設はそれぞれ71%,61%であった.さらに71%の施設がクリニックでのrTMS保険診療の提供に賛成していた.rTMS保険診療の普及のためには,実施者基準と実施施設基準の緩和によってマンパワーが拡充して治療提供の場が広がることと,提供医療機関に経済的損失のでない妥当な診療報酬の設定が望まれる.さらに新たな刺激法や新規適用疾患への有効性が先進医療や臨床研究から検証され,rTMS治療が発展することが期待される.
2)公益財団法人浅香山病院臨床研究研修センター
3)大阪公立大学大学院リハビリテーション学研究科
4)和歌山県立医科大学医学部神経精神医学教室
5)東京慈恵会医科大学精神医学講座
6)京都大学大学院医学研究科社会健康医学系専攻健康増進・行動学
7)国立精神・神経医療研究センター病院精神診療部
8)昭和大学発達障害医療研究所
9)神奈川県立精神医療センター
10)慶應義塾大学医学部精神神経科学教室
11)国際医療福祉大学三田病院精神科
https://doi.org/10.57369/pnj.24-095
受理日:2024年4月2日
はじめに
2019年6月に治療抵抗性うつ病に対する反復経頭蓋磁気刺激(repetitive transcranial magnetic stimulation:rTMS)療法が保険収載されて約4年半が経過した.300例が予定された市販後調査の症例登録が終了し,臨床現場からは良好な治療成績が学会報告されている5).一方で,2023年12月現在,rTMS保険診療の導入施設は全国で約50施設にとどまっており,半数近くの都道府県でrTMS保険診療を提供する医療機関が1つもない状況となっている15).このように治療抵抗性うつ病患者がrTMS保険診療に容易にアクセスできる環境はまだ十分に整えられていない.そこで,本研究はrTMS保険診療の導入施設を対象に実施状況および現場からの要望を調査し,rTMS保険診療の適切な普及と発展に向けて今後取り組むべき課題について検証した.
I.方法
本調査は,調査時点で著者らがうつ病に対するrTMS保険診療の提供を把握できた39医療施設の代表者あるいはrTMS療法担当者を対象とした.アンケート調査項目は著者らで作成した後に,日本精神神経学会ECT・rTMS等検討委員会の合意を得た.アンケート調査票はWebフォームを用いて,2022年12月14日に電子メールによって対象者に配布され,2023年1月15日を回答締め切りとした.本調査は日本精神神経学会倫理委員会の承認を得た(承認番号2022-06).調査にあたって,施設名および回答者名の回答は求めず,アンケートの冒頭に本研究の目的と方法,アンケートへの回答をもって研究参加への同意と判断されること,本調査は診療録にある患者情報を取得することは意図しておらず,回答にあたっては施設ですでに作成されている集計記録や回答者の経験知から回答を求めることを記載した.本アンケートの設問と回答は本誌電子版においてsupplementとして紹介した.
II.結果
1.rTMS保険診療の実施状況
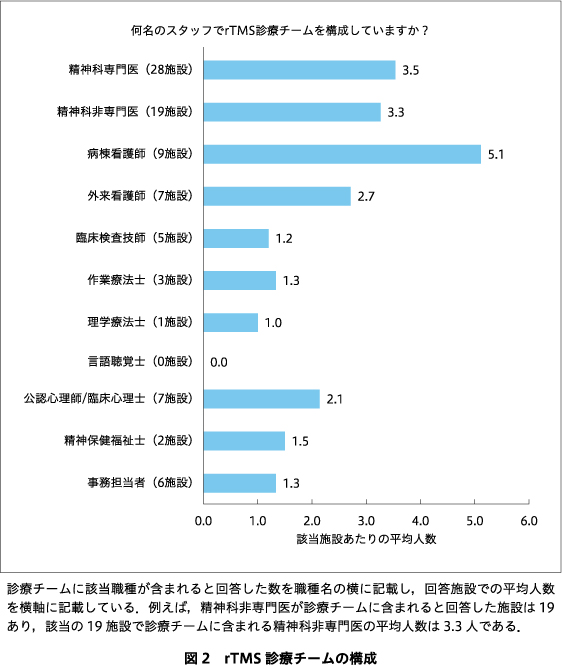
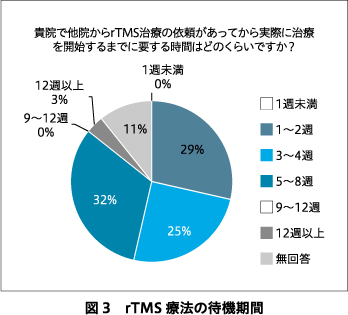
回答施設は39施設中28施設で回収率は71.8%であった.回答施設におけるこれまでの治療症例数を図1に,rTMS診療チームの構成を図2に示す.1日あたりのrTMS療法の平均実施数は1例が50%で最も多く,2例(21%),3例(11%)と続いた(18%は無回答).他院からrTMS療法の依頼があった場合に実際に治療を開始するまでの待機期間についての回答を図3に示す.rTMS療法は71%の回答施設で入院のみで実施されており,主に入院で実施していると回答した施設は21%であった.運動閾値が高すぎてrTMS療法を導入できなかった症例を経験した施設は39%あり,刺激部痛が強すぎてrTMS療法を継続できなかった症例を経験した施設も39%あった.けいれん発作,失神,躁転といった重篤な有害事象を経験した施設はなく,頸部痛,めまい,耳鳴りの有害事象を経験したと回答した施設がそれぞれ21%,10%,3%であった.
2.rTMS保険診療への要望
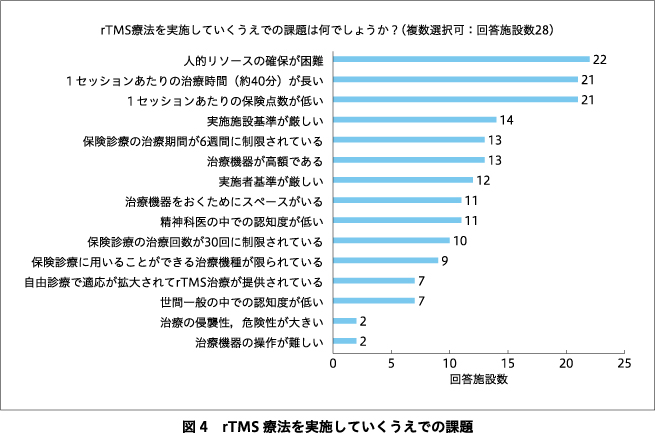
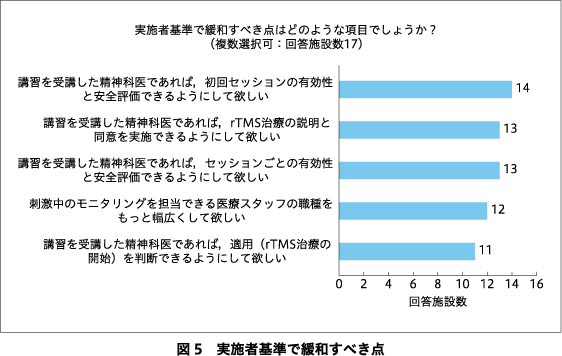
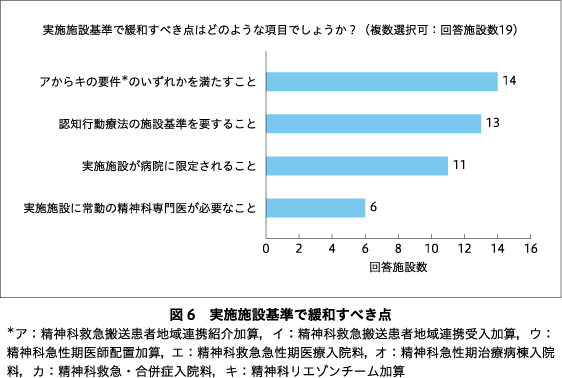
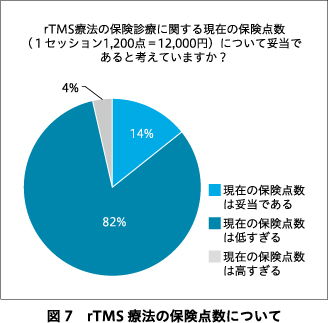
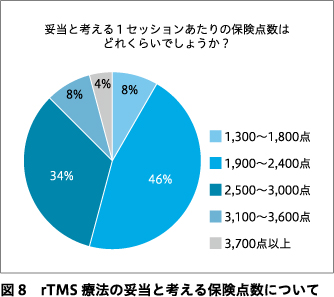
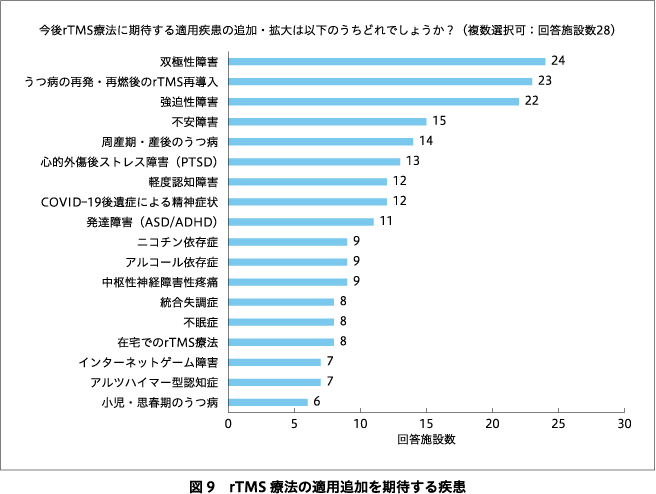
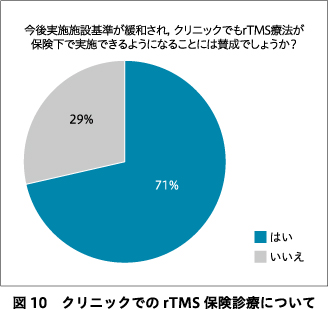
rTMS療法を実施していくうえでの課題についての回答を図4に示す.回答施設の50%において実施者基準が厳しいためマンパワーを確保しにくいと回答し,実施施設基準が厳しいと回答した施設も68%あった.実施者基準および実施施設基準で緩和すべき点についての回答をそれぞれ図5,図6に示す.回答施設の82%が現在の保険点数は低すぎると回答した(図7).妥当と考える1セッションあたりの保険点数についての回答を図8に示す.現行の治療プロトコル(10 Hzの磁気刺激4秒+26秒休止を75トレイン;治療時間約40分)よりも短時間で実施できるシータバースト刺激プロトコル(60ミリ秒間隔の磁気刺激3発を5 Hz間隔で30発(計2秒)+8秒休止を20トレイン;治療時間約3分)1)あるいはダッシュプロトコル(10 Hz 4秒刺激+11秒休止を75トレイン;治療時間約19分)2)が保険適用になることを要望する施設はそれぞれ71%,61%あった.急性期rTMS療法にて反応・寛解が得られた症例に対する維持rTMS療法が保険適用されたら実施してみたいと回答した施設は89%あった.今後,rTMS療法に期待する適用疾患の追加・拡大についての回答を図9に示す.回答施設の71%において今後実施施設基準が緩和され,クリニックでもrTMS療法が保険診療で実施できるようになることに賛成していた(図10).
III.考察
本調査は,本邦でrTMS保険診療を提供している施設を対象にした初めての実態および要望調査である.rTMS療法は主に入院で提供され,約7割の施設で1日の実施数は2例以内であった.約4割の施設が患者の運動閾値が高すぎてrTMS治療を導入できなかった経験をもち,同じく約4割が患者が自覚する刺激痛が強すぎて治療を継続できない経験をしていた.けいれん発作,失神,躁転といった重篤な有害事象を経験した施設はなかった.rTMSを実施していくうえで,人的リソースの確保困難,治療時間の長さ,保険点数の低さが上位の課題であり,約8割の施設が現行の保険点数は低すぎると回答した.約9割の施設が維持治療の保険適用を希望しており,6~7割の施設がシータバースト刺激やダッシュプロトコルの臨床応用を希望し,約7割の施設がクリニックでのrTMS保険診療の提供に賛成していた.
1日のrTMS療法の平均実施数は50%の施設で1例,21%の施設で2例である一方で,他院からのrTMS療法の依頼から4週間以内に治療を実施できている施設は54%にとどまっており,rTMS療法の適応と判断され待機する患者がいるなかで1日あたりの実施件数を増やせていない実態が明らかになった.rTMS療法を実施していくうえでの課題の最上位は「人的リソースの確保が困難」となっている.rTMS診療チーム構成への返答からは,3~4名の精神科専門医と同数名の非専門医,複数名の看護師あるいは若干名の看護師以外のコメディカルスタッフでのチーム構成が平均的な像として認められる.実施者要件は日本精神神経学会が策定しているrTMS適正使用指針(以下,適正使用指針)12)により規定される部分が大きいが,人的リソース確保の問題の解消につながるように,精神科非専門医およびコメディカルスタッフが担える業務範囲や,rTMS療法を分担できるコメディカルの職種を広げるよう日本精神神経学会ECT・rTMS等検討委員会で議論を重ね,改訂版の適正使用指針が2023年8月に公開された.また,1セッションあたりの治療時間が約40分と長いこともrTMS療法を実施していくうえでの課題として挙がっていた.治療時間が短縮されるシータバースト刺激プロトコルあるいはダッシュプロトコルについては,うつ病治療に対してすでに米国の規制当局である食品医薬品局(Food and Drug Administration:FDA)の承認を得ているが10),本調査においても6~7割の施設が本邦でも保険適用になることを希望していた.シータバースト刺激やダッシュプロトコルが臨床応用されると治療時間が大幅に短縮し,患者の負担が減るとともに医療者の人的リソースの確保もしやすくなり有用である.
rTMS保険診療において現行の保険点数(1,200点=12,000円)では,セッションごとに必要となる消耗品(センスターパッド)代との差額がおおよそ3,000円前後となり,回答施設の82%が現行の保険点数は低すぎると回答した.現状では1セッションあたりの収益は治療中の患者の様子をモニターするコメディカルの人件費を補填するにとどまり,本体機器の減価償却を見込むことが困難な状況となっている.本邦の保険診療下におけるrTMS療法について,従来の抗うつ薬療法を対照に費用対効果分析を行った研究では,厚生労働省が設定している医療技術の価格調整の基準値(500万円/質調整生存年)を参考にすると,国が許容する保険償還価格はrTMS療法1セッションあたり30,800円(225ドル;1ドル137円換算)と算出された14).本調査では妥当と考える1セッションあたりの保険点数について46%の回答施設が1,900~2,400点,34%が2,500~3,000点と回答しているが,rTMS治療機器の設備投資,治療にまつわる医療者の人件費,消耗品代に見合う適切な診療報酬が設定されないと医療機関がrTMS療法を実施していくための採算性を維持できず,また,企業にとっても事業として成り立たなくなってしまうため,現実に即していない保険点数の設定は保険診療普及の大きな妨げとなってしまう.過去に日本うつ病学会の理事会見解として,保険医療のなかでrTMS療法を適切に実施できないと,適用や治療プロトコルの規制が及ばない自由診療が蔓延してしまう懸念が示されている13).保険診療のなかで適切にrTMS療法が実施できるよう,rTMS療法を提供する医療機関と治療機器を提供する企業の双方にとって経済的損失とならない程度の診療報酬の設定が望まれる*.
保険算定要件では,rTMS保険診療を実施する施設は,(i)5年以上の経験を有する精神科医1名以上が常勤する病院,(ii)認知療法・認知行動療法の施設基準に関わる届け出を行っている病院,(iii)精神科リエゾンチーム加算や精神科急性期医師配置加算などの7つの条件のいずれかの施設基準を取得していること,の(i)(ii)(iii)すべての基準を満たしていることが求められている8).回答施設の68%が現在の保険算定要件が条件としている実施施設基準は厳しいと回答しており,緩和すべき点としては上記の,(iii)7つの加算のいずれかの取得が最上位の回答数となった.また,今後に実施施設基準が緩和されてクリニックでもrTMS保険診療が提供できるようになることを回答施設の71%が賛成していた.米国FDAではrTMS療法の実施施設を病院に限定しておらず4),欧州エキスパートが発表しているrTMSの治療的使用に関するエビデンス・ベースド・ガイドラインも同様である9).米国では800施設以上にNeuroStar TMS治療装置Ⓡが導入されているが,そのうち103施設から5,000人を超えるデータが収集された大規模レジストリが近年報告された16).この報告では,データが収集された103施設中51施設がprivate practice practitioners(個人開業医),49施設がprivate practice TMS Centers(個人開業TMSセンター)となっており,無床施設でのデータが大半を占めている.このような知見に基づき,適正使用指針の実施施設基準では,迅速な精神科入院を行える医療連携と,けいれん発作やその併発症への迅速な対応ができる院内連携あるいは医療連携を求めているが,実施施設を特に病院に限定していない.実施施設基準に関して,適正使用指針と保険算定要件で条件が一致していない事項があり,今後のrTMS保険診療の普及に向けて,どのような医療機関でrTMS治療を提供することが適切なのか,議論を深めていく必要がある.
本調査において約4割の施設で患者の運動閾値が高すぎてrTMS療法を実施できなかった症例を経験しており,また,約4割の施設で患者が訴える刺激部痛が強すぎてrTMS療法を継続できなかった症例を経験していた.漢民族(Han Chinese)の運動閾値がCaucasianよりも高いという報告があり18),本邦においても同様の傾向がある可能性が高く,rTMS療法にあたっては運動閾値を高める可能性のあるベンゾジアゼピン系薬剤や,抗てんかん薬をできるだけ減量・中止するなどの対応が求められる.一方で,経験した有害事象の回答は少数例の頸部痛,めまい,耳鳴りにとどまり,けいれん発作,失神,躁転をはじめとした重篤な有害事象を経験した施設はなかった.rTMS療法は侵襲性の低い治療法といえるが,本邦における診療データの蓄積によるさらなる安全性の検証が望まれる.
今後,rTMS療法の適用の追加,拡大が期待される疾患や病態としては,双極性障害のうつ病相,うつ病の再燃・再発に対する再導入,強迫性障害が上位に挙がった.最も回答数の多かった双極性障害については,右背外側前頭前野への低頻度rTMS療法が一部の医療機関で先進医療Bとして実施されている6).双極性障害うつ病相への適用拡大をめざすためにも,同病態に対するrTMS療法の有効性のエビデンスの蓄積が望まれる.
次に回答数が多かったのはうつ病の再燃・再発後のrTMS療法の再導入である.先行研究では,rTMS療法が奏効した場合においても,1年後に治療反応が維持できる割合は46.3%となっている17).適正使用指針では,同一のエピソードにおいて過去にrTMS療法を受けた患者はrTMS療法の適応としていないが,一旦うつ症状が改善した後の再発・再燃(つまり同一患者の別エピソード)へのrTMS療法は制限していない.一方で,保険算定要件には「初回の治療を行った日から起算して6週を限度として計30回に限り算定できる」と記載されており*,再発例に保険が適用されるかどうかは明確になっていない8).うつ病は反復性の経過を辿ることが少なくなく,過去に有効であった治療を再燃・再発時に提供できないことは患者にとっての不利益が大きいため,再燃・再発時のrTMS療法の再導入の保険適用についても議論を整理する必要がある.また,再燃・再発を防止するためのrTMS維持療法についても急性期治療に引き続く12ヵ月間の維持治療(前半6ヵ月は毎週1セッション,後半6ヵ月は隔週1セッション)が一部の医療機関で先進医療Bとして実施されているが7),本調査の回答施設の89%が保険適用されたら実施したいと回答しており,できるだけ早期に保険収載されることを期待したい.双極性障害,うつ病の再燃・再発時に対する再導入と同等に要望数の多かった強迫性障害は,米国では2018年にFDAから承認を得ている.著者らが知る限り,本邦では強迫性障害に対するrTMS療法の体系的な臨床研究はまだ実施されていないが,本調査結果からは同疾患に対するrTMS療法の適用への期待が示されていた.米国では2020年に禁煙治療に対して,2021年にうつ病が併存する不安障害に対してrTMS療法がFDAにより承認されているが3),本邦においても科学的知見に基づいてrTMS療法の新規適用が検討されることを期待したい.
本調査にはいくつかの限界がある.71.8%と高い回収率を得ることができたが,配布施設数は39と多くはない.また,調査時点で著者らがrTMS保険診療を提供していることを把握しておらず,調査対象施設に含まれていなかった医療機関もあった可能性がある.最後に,本調査は患者個人の診療情報を取得することを目的としていなかったため,設問に対して施設ですでに作成されている集計記録や回答者の経験知から回答することを求めた.そのため,集計記録の作成から本調査の回答までの時間的隔たりや回顧バイアスが存在していた可能性がある.
おわりに
本調査は,治療抵抗性うつ病に対するrTMS療法が保険収載されて約3年半が経過した2022年12月から翌1月にかけて実施した.本邦ではrTMS保険診療を提供している施設が1つもない都道府県が半数近くあるなかで,本調査ではrTMS保険診療を実施している施設においても適応があると判断されてから,実際のrTMS療法の導入まで待機せざるをえないうつ病患者がいる実態が浮き彫りとなった.rTMS保険診療を実施していくうえでの切実な課題として,やはり人的リソースの確保困難,治療時間の長さ,保険点数の低さが上位に挙がった.今後は,rTMS療法に関する治療効果と安全性のエビデンスをさらに蓄積し,実施者基準と実施施設基準を学会および行政に働きかけることで緩和していき,ひいてはrTMS療法の機器投資費,人件費,消耗品費に見合う診療報酬が設定されることでrTMS保険診療が適切に普及拡大していくことが望まれる.rTMS療法の適用の追加,拡大が期待される疾患としては,双極性障害うつ病相,うつ病の再燃・再発,強迫性障害が上位に挙がり,シータバースト刺激やダッシュプロトコルといった1セッションあたりの治療時間が短い治療法およびrTMS維持療法への適用拡大についても期待が高かった.
本調査では治療抵抗性うつ病に対するrTMS保険診療のさまざまな課題や要望が明らかになったが,過去に日本精神神経学会からrTMSの適正使用についての注意喚起がなされたように11),診療においては適正使用指針の内容を遵守してrTMS療法が実施されることが肝要である.rTMS保険診療が適切に普及されるとともに,新たな刺激プロトコルによる治療法や新規適用疾患への有効性が先進医療や臨床研究から検証され,rTMS療法がさらに発展することを期待したい.
本論文の一部は第119回日本精神神経学会学術総会で発表した.
利益相反
髙橋隼:(講演料)帝人ファーマ株式会社,松田勇紀:(講演料,研究費・助成金)帝人ファーマ株式会社,鬼頭伸輔:(講演料,研究費・助成金)帝人ファーマ株式会社,(研究費・助成金)日本メジフィジックス株式会社,中村元昭:(講演料,アドバイザリー)帝人ファーマ株式会社,伊津野拓司:(講演料)帝人ファーマ株式会社,野田賀大:(講演料,研究費・助成金)帝人ファーマ株式会社,(講演料)インターリハ株式会社
謝 辞 アンケートの配布,回収に協力をいただいた日本精神神経学会事務局の皆さまに感謝します.本アンケート調査は日本精神神経学会ECT・rTMS等検討委員会を研究企画組織とし,委員の先生方からは貴重な意見をいただきました.ここに先生方に感謝の意を表します(所属・敬称略,50音順)穴水幸子,飯田仁志,一瀬邦弘,猪股弘明,奥田純平,奥村正紀,金野倫子,佐藤忠彦,鮫島達夫,神出誠一郎,髙橋英彦,嶽北佳輝,竹林実,坪井貴嗣,中村満,野田隆政,橋本学,松尾幸治,水野雅文,三村將,和田健.
rTMS保険診療の導入施設を対象とした実施状況および要望についてのアンケート結果
1) Blumberger, D. M., Vila-Rodriguez, F., Thorpe, K. E., et al.: Effectiveness of theta burst versus high-frequency repetitive transcranial magnetic stimulation in patients with depression (THREE-D): a randomised non-inferiority trial. Lancet, 391 (10131); 1683-1692, 2018![]()
2) Carpenter, L., Aaronson, S., Hutton, T. M., et al.: Comparison of clinical outcomes with two Transcranial Magnetic Stimulation treatment protocols for major depressive disorder. Brain Stimul, 14 (1); 173-180, 2021![]()
3) Cohen, S. L., Bikson, M., Badran, B. W., et al.: A visual and narrative timeline of US FDA milestones for Transcranial Magnetic Stimulation (TMS) devices. Brain Stimul, 15 (1); 73-75, 2022![]()
4) Cotovio, G., Ventura, F., Rodrigues da Silva, D., et al.: Regulatory clearance and approval of therapeutic protocols of transcranial magnetic stimulation for psychiatric disorders. Brain Sci, 13 (7); 1029, 2023![]()
5) 今津伸一, 髙橋 隼, 戸井優樹ほか: 関西TMSネットワークのレジストリデータからみえたこと. 第119回日本精神神経学会学術総会抄録集. S476, 2023
6) 国立研究開発法人国立精神・神経医療研究センター: 薬物療法に反応しない双極性障害のうつ状態に対し反復経頭蓋磁気刺激療法 (rTMS) を先進医療Bで実施中―新たなニューロモデュレーション治療の保険適用・薬事承認を目指す臨床研究―. 2023 (https://www.ncnp.go.jp/topics/2023/202309014p.html) (参照2023-12-02)
7) 国立研究開発法人国立精神・神経医療研究センター: 治療抵抗性うつ病に対し反復経頭蓋磁気刺激療法 (rTMS) による維持療法を先進医療で実施―国内外初, 最大規模 (300例) の医師主導の臨床研究の開始―. 2022 (https://www.ncnp.go.jp/topics/2022/20220513p.html) (参照2023-12-02)
8) 厚生労働省中央社会保険医療協議会: 医療機器の保険適用について (平成31年6月収載予定). 2019 (https://www.mhlw.go.jp/content/12404000/000494014.pdf) (参照2023-12-02)
9) Lefaucheur, J. P., Aleman, A., Baeken, C., et al.: Evidence-based guidelines on the therapeutic use of repetitive transcranial magnetic stimulation (rTMS): an update (2014-2018). Clin Neurophysiol, 131 (2); 474-528, 2020![]()
10) Neuronetics: NeuroneticsⓇ Receives FDA Clearance for Three-Minute TouchStarTM Treatment Protocol. 2020 (https://ir.neuronetics.com/news-releases/news-release-details/neuroneticsr-receives-fda-clearance-three-minute-touchstartm/) (参照2023-12-02)
11) 日本精神神経学会: rTMS (反復経頭蓋磁気刺激装置) の適正使用について【注意喚起】. 2020 (https://www.jspn.or.jp/uploads/uploads/files/activity/rTMS_20200919.pdf) (参照2023-12-02)
12) 日本精神神経学会ECT・rTMS等検討委員会: 日本精神神経学会反復経頭蓋磁気刺激装置適正使用指針(改訂版). (https://www.jspn.or.jp/uploads/uploads/files/activity/Guidelines_for_appropriate_use_of_rTMS_202308.pdf) (参照2023-12-02)
13) 日本うつ病学会: 理事会見解 わが国の保険医療におけるrTMS療法の適切な導入に向けて. 2019 (https://www.secretariat.ne.jp/jsmd/gakkai/teigen/data/rijikenkai_rTMS_20190201.pdf) (参照2023-12-02)
14) Noda, Y., Miyashita, C., Komatsu, Y., et al.: Cost-effectiveness analysis comparing repetitive transcranial magnetic stimulation therapy with antidepressant treatment in patients with treatment-resistant depression in Japan. Psychiatry Res, 330; 115573, 2023![]()
15) 臨床TMS研究会: rTMS保険治療実施医療機関リスト (https://clinical-tms.com/info_list.pdf) (参照2023-12-02)
16) Sackeim, H. A., Aaronson, S. T., Carpenter, L. L., et al.: Clinical outcomes in a large registry of patients with major depressive disorder treated with Transcranial Magnetic Stimulation. J Affect Disord, 277; 65-74, 2020![]()
17) Senova, S., Cotovio, G., Pascual-Leone, A., et al.: Durability of antidepressant response to repetitive transcranial magnetic stimulation: systematic review and meta-analysis. Brain Stimul, 12 (1); 119-128, 2019![]()
18) Yi, X., Fisher, K. M., Lai, M., et al.: Differences between Han Chinese and Caucasians in transcranial magnetic stimulation parameters. Exp Brain Res, 232 (2); 545-553, 2014![]()







* 本稿の受理後に令和6年度診療報酬改定があり,経頭蓋磁気刺激療法(I000-2)の算定要件において,保険点数は1セッションあたり2,000点(改定前は1,200点)に増加され,算定期間は初回の治療を行った日から起算して8週(改定前は6週)に延長された.