相模原市障害者支援施設事件の発生を受けて,われわれは先行研究を整理しつつ措置入院制度運用の現状分析および今後の改善策の考案に携わることになった.厚生労働省は現行の『精神保健福祉法』下での運用の適正化を図ることを企図し,われわれの研究結果を踏まえ『措置入院の運用に関するガイドライン』 『地方公共団体による精神障害者の退院後支援に関するガイドライン』を発出した.全国の各自治体,精神保健指定医(以下,指定医),警察官に対する調査結果から,ガイドライン制定は関係機関の連携構築に寄与したものの,関係機関間の認識のずれを指摘する声も多いことが明らかになった.要措置・措置不要の基準に関する考え方には大きなゆらぎがあり,系統的な教育のための仕組みも不在であるため,今後の適正化のためには,基準を今一度整理するとともに,的確な措置診察を実施するための知識や技術を明確化し,それらを伝授する方法論を確立することが必要である.そこでわれわれは,全国の指定医に対し,措置診察教育の経験とあり方についてのアンケート調査を行った.また,現時点で得られている最良のエビデンスに基づいて,若手指定医を対象に,措置診察に関する研修会を試験的に開催した.アンケート調査結果の中間解析から,上司や先輩の教え,措置入院した患者の診察が教育の主流であることが明らかになった.その他,研修会の参加や他の指定医診察への同席など多くの方法が支持されたが,措置入院の要否判断の中立性に対する懸念も指摘された.また若手指定医17名,その他16名に対する研修会を行った結果,受講者が措置診察の実施に関する自信を深めたことが自記式アンケート調査結果で確認された.今後は標準化された措置診察技法に関する教育手法を確立させることが急務である.ベテラン指定医の措置診察場面を,判断にかかわらない若手指定医が見学できる機会を作ることも考えられる.また,教育方法の成果検証のためには無作為化比較試験の実施が必要である.
https://doi.org/10.57369/pnj.23-055
はじめに
措置入院制度はわが国の精神保健医療福祉において半世紀以上にわたり重要な位置を占めてきた仕組みである.その実態は時代の流れや各地域の特性に合わせて変遷を遂げてきたにもかかわらず,国の制度としてはほとんど見直しがなされないまま現在に至っている.結果として,措置入院制度の運用実態には著しい地域間格差があるとともに,関係者間での理解にも相当の齟齬があるのが現状である.本稿では,今般の措置入院制度改革にまつわる経緯を紹介し,現在最も大きな課題となっている措置入院の要否判定の基準に関する問題提起を行うとともに,今後の措置入院の適正化に向け,精神保健指定医(以下,指定医)に対する教育の標準化および質の向上が必要であることを踏まえ,そのための研究の取り組みについて述べる.
I.背景
1.相模原市障害者支援施設事件と措置入院制度改革
2016年7月26日,相模原市の障害者支援施設に元職員が侵入し,入所者を刃物で刺し,19名が死亡し,27名が負傷するという事件が発生した.
この事件の加害者が事件前に犯行を予告する手紙を各所に送付したことで『精神保健及び精神障害者福祉に関する法律』(以下,『精神保健福祉法』)による措置入院となっていたこと,加害者が事件前に大麻を使用していたことが後に明らかになったこと,加害者がいわゆる優生思想に基づく深刻な障害者差別の考えをもって犯行に及んだことが推定されたことなどにより,この事件は今日のわが国における精神保健福祉施策のあり方について多くの議論を呼ぶこととなった.
厚生労働省は事件の検証及び再発防止策検討チームを結成し,2016年9月14日に中間とりまとめを,12月8日に最終報告書を発表した4).その内容には,措置入院制度に関する実態把握および改善のための方策の検討,とりわけ措置入院の対象となった患者の退院後支援の体制作りの必要性についての提言が盛り込まれた.
事件発生を受けて,措置入院制度運用の現状分析および今後の改善策の考案を行うべく,2016年度厚生労働行政推進調査事業費補助金〔障害者政策総合研究事業(精神障害分野)〕「精神障害者の地域生活支援を推進する政策(研究代表者:藤井千代)」の分担研究として,「措置入院者の退院後における地域包括支援のあり方に関する研究(研究分担者:椎名明大)」が2016年12月21日に交付決定された.
一方,『精神保健福祉法』による措置入院制度のあり方について,これまで議論がなされてこなかったわけではない.むしろこの制度は,すでにさまざまな問題を抱えており,制度改正と運用の適正化が必要であることが,先行研究によって多々指摘されてきていた.2010年時点で警察官通報の著明な増加と措置入院期間の短縮傾向が指摘されており,『医療観察法』施行に伴い措置入院制度の性質が変化しつつあることが示唆されていた.加えて措置診察前に警察官による対象者の保護が解除されるため診察ができない事例も報告されていた6).また措置入院者の多くはそもそも過去の精神科治療が奏効しなかった者が多く,一般精神医療の拡充が求められていた11).さらに措置診察業務負担が一部の医師に集中しており,熟練した診察医を増やす必要性も指摘されていた7).そして転院や措置解除後のフォローアップの仕組みを要望する声も当時から多かったのである7)11).
そこでわれわれは,上記のような先行研究を整理するとともに,新たなデータを収集して,現行制度運用の実態把握を行うことにした.その後,厚生労働省内で法改正の議論が具体化するに及び,改正法を想定したガイドライン作りも求められることになった.
厚生労働省は,「これからの精神保健医療福祉のあり方に関する検討会」の報告書を2017年2月17日に公表した2).その提言内容などに基づき,政府は『精神保健福祉法』改正法案を第193回通常国会に提出した.法案は参議院先議となり,附帯決議付きで可決されたが,会期末のため継続審議となった.そして第194回臨時国会で衆議院が解散されたのに伴い,廃案となった.
こうして立法は頓挫したものの,措置入院制度をはじめとするわが国の精神保健福祉にさまざまな課題があることに変わりはない.厚生労働省はまず現行の『精神保健福祉法』下での運用の適正化を図ることを企図した.そこでわれわれは作成途上だったガイドラインの内容を見直し,現行制度下でも適応可能でかつ精神保健医療福祉の向上に資すると思われる部分を抽出することを計画した.
われわれは厚生労働省,各自治体,警察庁などとの協議を重ね,措置入院運用にかかる論点整理を行った.また,措置入院患者に限らず精神科病院から退院した患者に対する行政による地域生活支援のあり方について議論を重ねた.そして研究成果物として,『措置入院の運用ガイドライン』『自治体による精神障害者の退院後支援に関するガイドライン』を発表した8).
これらの研究結果を踏まえ,厚生労働省は,2018年3月27日に厚生労働省社会・援護局障害保健福祉部長通知「『措置入院の運用に関するガイドライン』について(厚生労働省障発0327第15号)」および厚生労働省社会・援護局障害保健福祉部長通知「『地方公共団体による精神障害者の退院後支援に関するガイドライン』について(厚生労働省障発0327第16号)」が発出された.ちなみに,同通知内に示された両ガイドラインは行政文書としての性質上,研究班ガイドラインと一部記述が異なっている.
上記の経緯により両ガイドラインが発出されたことにより,措置入院制度改革は一定の進捗をみた.
2.措置入院制度に対する自治体の意見
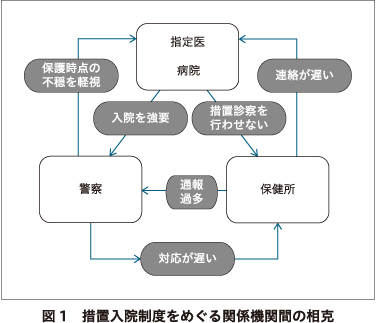
各ガイドラインの発出から1年弱が経過した段階で,ガイドラインの内容が全国自治体にどの程度普及しているかを検証することを目的として,われわれは2019年に全国自治体に対するアンケート調査を行った.全国の8割以上にあたる43都道府県および19政令指定都市がアンケート結果の情報提供に同意した.その結果,ガイドライン制定が関係機関の連携構築に寄与したとの意見が多かった一方,一部自治体ではかえって従前のやり方が通じなくなり困難を生じていることもわかった.多くの自治体で協議の場や関係者会議を設置しているが,その実態は不明瞭である.全措置入院者への一律な支援は非効率・非現実的であり,支援の対象範囲に関する議論が必要との意見が多かった.また支援を望まない患者・家族,病識の薄い患者,超短期間で退院してしまう患者へのケアが困難という意見があった.退院後のケアが必要なのにその旨の連絡が遅いなど病院と行政・地域の認識のずれを指摘する声も多かった9).
3.措置入院制度に対する指定医の意見
他方,措置診察を請け負う精神保健指定医に対してもわれわれは全国調査を行っている.われわれは2018年に全国の精神保健指定医に向けて,前年度に制作した「精神科臨床におけるグレーゾーンモデル事例集」の一部を編集した文書を送付し,個々の事例に関する専門的見解を収集した.その詳細は他稿に譲るが,多くの指定医が,社会的問題を起こす者を精神医療のみで引き受けることになる状況が生じていることに対する懸念を示していた.また,司法関係者や警察の捜査情報照会に対する意見や,警察や矯正施設からの情報提供のあり方への不満も多く寄せられていた.行政機関の動きに迅速性を求める声や,行政機関同士の連携不足を指摘する声も多かった9).
4.措置入院制度に対する警察官の意見
われわれはさらに,措置入院制度の運用において実質的に中核的な役割を果たしている警察官が,精神障害者の定義や,『精神保健福祉法』による措置入院の取扱いについて,どのように認識しているかを調査した.2020年に調査票を警視庁および全国の都道府県警に郵送し,計241通の回答を得た.その結果,多くの警察官は業務において精神保健福祉法を意識する機会は多いが,医療観察法を意識する機会は比較的稀であること,保健所が夜間休日に対応しないことや対応に長時間を要することへの不満が強いこと,面接時点で落ち着いているから診察不要・措置不要という判断に納得いかない傾向があること,措置不要でも医療につなげる必要があるのに保健所が対応しないことを問題視していること,精神保健医療福祉などについて学ぶ機会は稀であること,多くが知的障害,パーソナリティ障害,発達障害を措置入院の対象外ととらえていることなどが明らかとなった10).
5.要措置の判断におけるゆらぎ
以上のように,措置入院制度を巡り関係者間にはかなりの見解の齟齬がある.それらを図示すると図1のようになる.これらの齟齬の多くは今後関係機関間で連携を深め,各々の職能の違いを相互理解することにより,ある程度解消が可能であろう.
他方,これまで研究班では十分に議論されてこなかった課題として,措置入院の要否判断に関する問題がある.どのような患者が措置入院の対象になるのかについて,相模原市障害者支援施設事件を契機に「グレーゾーン事例」に関心が集まったが,措置診察率や措置入院率の地域間格差を見る限り,グレーゾーン以前に要措置・措置不要の境界をどこにおくかの考え方自体,今なお大きなゆらぎがあるように思われる.
以下に,過去に議論されたことのある事例を一部修正ないし単純化していくつか示す.
・患者が自分の身を守れないので要措置
・患者に帰住先がないので要措置
・患者が外国人で健康保険が使えないので要措置
・患者の受刑中において問題行動はなかったので診察不要
・患者には家族がいるので診察不要
・患者の精神科診断は知的障害なので診察不要
・患者は診察時点では落ち着いているので措置不要
・患者は医療少年院への入院が妥当なので措置不要
・患者は刑事訴追が妥当なので措置不要
これら判断について,いずれも著者としては首を傾げるものであるが,もちろん個別事例においてはさまざまな見地からの考察が必要であるから,上記にあてはまれば即ち不適当というわけではないだろう.
そもそも,措置入院の要件定義は制度施行当初から曖昧であるうえに,長きにわたり見直されず現在に至っている.1988年に発出された「精神保健及び精神障害者福祉に関する法律第二十八条の二の規定に基づき厚生労働大臣の定める基準(昭和63年4月8日厚生省告示第125号)」では「精神病質」も措置入院の対象として想定されているが,現在その見解を支持する指定医はもとより警察官もほとんどいないことが今般の調査でも示されている10).そして措置診察の実施方法や診察にあたり注意すべき点,「措置入院に関する診断書」の書き方を系統的に教育するための仕組みもなければ教科書もほとんどない3).その結果として,口伝のみに頼る教育が蔓延し,今日のような地域間格差が生じたのではないか.
してみると,措置入院制度の一層の適正化を図るためには,措置入院の要否判断の基準を今一度整理するとともに,その基準に沿って的確な措置診察を実施するための知識や技術を明確化し,若手指定医に向けてそれらを伝授するための方法論を確立することが必要であるといえよう.
II.目的
上に述べてきたような背景に鑑みて,われわれは本研究の目的を「措置入院の要否を判断するために必要な知識・技術を明確にする」 「措置診察の技法を習得するための方法論を確立する」ことに定めた.
III.方法
1.措置診察に関する教育ニードの把握
措置診察の適正化を謳うにあたり,われわれがまずすべきことは,現在の措置診察の知識・技術がどのような形で教育されていて,そこにどんな問題があるかを明確にすることである.そこでわれわれは,現在措置診察に積極的に参与している指定医に対し,措置診察についてどのような教育を受けてきたか,また今後どのような教育をすべきかについてのアンケート調査を行うことにした.対象は,全国の指定医である.年齢,性別は問わないが,指定医の資格要件上,対象はすべておおむね30歳以上となる.われわれは調査票を全国の精神科病院に郵送し,回答を依頼することとした.調査項目は,措置診察にかかる教育・研修の経験やニードに関するものである.調査票に研究の目的,その他所定の情報を開示し,記入された調査票の返送をもって回答内容の提供にかかる同意とみなした.
2.措置診察に関する研修会の実施
次にわれわれは,研究班ガイドライン8)に基づいて,若手指定医を対象とした研修会を試験的に開催することにした.研修会は,現存する資料に基づいて措置診察にあたり留意すべき事項をまとめて教示したうえで,それらを受講者に提示し,架空事例に基づいて措置診察のシミュレーションを行わせる形式で行った.受講者は主として指定医資格取得後5年未満の者とした.ただし,今回は試行であるため,指定医資格取得後5年以上の者や,指定医資格をもたない医師,医師以外のコメディカルスタッフにも傍聴を許可した.受講者に対し,研修会以前および以後において記名式アンケート調査を行った.
3.統計解析
本研究により得られたデータを,IBM社のSPSS Statistics 24などを用いて統計学的に解析した.なお,本研究は探索的研究と位置づけ,解析手法については調査時点では確定させなかった.
4.倫理的配慮
本研究は厚生労働障害者政策総合研究事業「地域精神保健医療福祉体制の機能強化を推進する政策研究」の助成金を受けて行われた.
われわれは研究内容を精査し,いずれも『臨床研究法』およびその関連法規の規制の範囲には含まれないことを確認した.他方,われわれは「人を対象とする医学系研究に関する倫理指針」に則って各々の研究を実施することとした.
われわれは本研究について,「措置診察技法の習得を促す教材開発に関する研究:フェーズ1」として,研究計画を千葉大学大学院医学研究院の倫理審査委員会に提出(受付番号3992)し,2020年12月14日に承認を得た(千大亥研第1145号)うえで研究を実施した.
IV.結果
1.措置診察に関する各種教育方法の普及状況と妥当性
措置診察に関する教育ニードについての調査は,本稿執筆時点で進行中である.中間解析として,主に民間病院に勤務する指定医の回答382通の結果を下記に示す.
回答者の平均年齢は53歳,精神科臨床経験年数は平均24年であった.専門分野は83%が精神科一般臨床,9%が精神科救急であった.
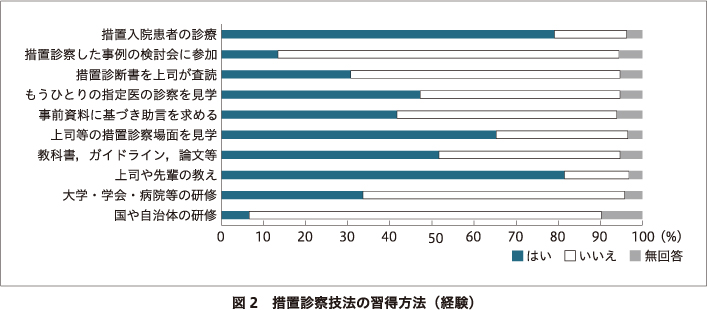
措置診察技法の習得方法として最も主流なのは,上司や先輩の教えと,実際に措置入院した患者の診察を通して学ぶことであった.指定医資格に関するもの以外に国や自治体,病院,各種学会などの主催する研修会に自主的に参加する機会のあった回答者は少数にとどまった(図2).
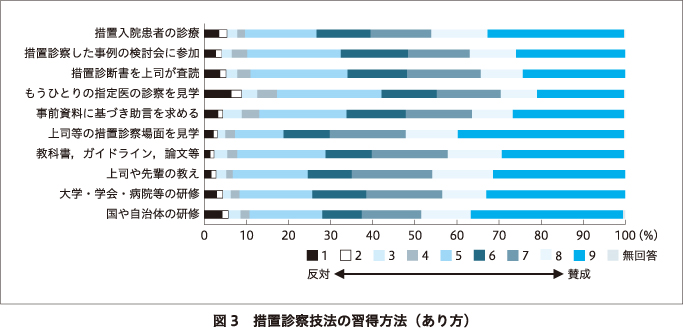
また,それら学習方法の是非については,多くの方法が望ましいものとして支持されていたが,措置診察にあたりもうひとりの指定医の診察を見学することや,診察対象者の事前調査資料に基づいて上司などの助言を求めること,措置入院に関する診断書を上司が査読することについては,措置入院の要否判断の中立性に鑑みて批判的な意見も散見された.研修会については業務の煩雑化を懸念する意見もあった(図3).
2.措置診察に関する研修会の成果
われわれは2020年11月27日に研修会を実施した.参加者は若手指定医である受講者が17名,それ以外の聴講者が16名の,計33名であった.受講者に対する研修前後でのアンケート結果を比較したところ,措置診察の実施に関する自信(Wilcoxon's signs rank test,P=0.001),措置診察を行う手続きに関する理解(Wilcoxon's signs rank test,P<0.001),要措置と措置不要を判別する基準に関する理解(Wilcoxon's signs rank test,P<0.001)の各項目において,研修後に改善がみられた.また,研修前にわかっていなかったことについて自由記載を求めたところ,「緊急措置のハードルの高さ」 「少年は医療観察法の適応外であること」 「妄想性障害の責任能力と措置判断との乖離」 「過去の司法とのかかわりの聴取の重要性」 「病気と自傷他害行為の関連について深く考えること」 「今後の治療を想像しながら診察をすること」といった回答があった.
V.考察
われわれは,措置入院の要否判断にかかる考え方を整理し,その教育方法を確立させるにあたり,まずは現在措置診察に従事している指定医の経験とニードを聴取することにした.そして同時並行で,措置診察シミュレーションを用いた教育により若手指定医の理解や自信が深まるかを検証することにした.
調査の結果から,多くの指定医が系統的な措置診察教育を受けていない実態が浮き彫りになった.職場上司からの口伝やスーパーバイズは現在も主流の教育手段となっていることがうかがわれる.精神医学は発展途上の学問であり,また医療には普遍性と個別性の双方が求められることに鑑みれば,そのこと自体は問題ないであろう.その一方で,措置診察の適正化を図るためには,ある程度標準化された教育手法を確立させることが急務であるように思われる.
その点については今回調査に応じた指定医の意見も一致しており,質の高い教科書やガイドライン,研修にふれる機会を増やすことが求められている.ただし,それらの実効性を疑問視したり,業務負担の増大を懸念したりする意見も散見された.臨床実務の内容と乖離が大きければ,せっかくの教材も活かされずに終わってしまうだろう.してみると,今後の措置診察教育は,理論と実践を兼ね備えた方法であるべきだといえる.
現在,措置診察にあたり一部地域では2名の指定医が同時に診察を行っている.この方式は,経験の浅い指定医に対しベテラン指定医の実際の診察を間近にみて学ぶ稀有な機会を提供するものである.その一方,若手指定医がベテラン指定医に遠慮したり,指定医同士が過度に相談して見解のすり合わせを行ってしまったりすることにより,措置要否判断の独立性を損なうおそれがある.この点は従前から指摘されていることである5).
今後検討の余地がある教育方法として,ベテラン指定医の措置診察場面を,判断にかかわらない若手指定医が見学できる機会を作ることが考えられる.現在でも指定医診察への随行という形で一部地域では行われている.被診察者のプライバシー保護という課題はあるものの,若手指定医が措置診察の技術を学ぶための貴重な機会になるのではないか.
今般われわれは,若手指定医が明日の臨床に役立てることのできる技術を習得することをめざして,措置診察に関する研修会を開催した.本プログラムには措置診察のシミュレーションとグループディスカッションが含まれており,講義で聴取したポイントを確認しつつ,すぐさま措置診察の練習ができるように配慮した.受講者による自記式のアンケート調査結果から,受講者が研修会に参加したことで措置診察に関する理解を深め,措置診察を実践する自信がついたことが確認されている.
もちろん,研修会により本当に措置診察の技術が向上したことを証明するためには,客観的な評価尺度を開発したうえで無作為化比較試験を行う必要がある.
おわりに
措置入院の要否判定の基準については,これまで述べてきた以外にもさまざまな論点がある.例えば,私有地の徘徊や自己の財物の破壊,迷惑電話,路上に臥床するといった逸脱行動のすべてを措置入院の対象とすべきか,また薬物依存者の違法薬物使用,知的障害者の一過性の興奮,パーソナリティ障害者による性犯罪といった精神障害と他害行為の組み合わせに対して措置入院を適応すべきか,要措置の判断に治療可能性基準をどこまで考慮すべきか,要措置の判断に刑事責任能力判断を考慮すべきか,といった問題については,必ずしもコンセンサスは得られていない.「処罰すべきだから措置入院は不要」が暴論であることは明らかだが,措置入院させた患者について,その後の刑事手続きが不透明で処遇が宙に浮いてしまうなど,構造上,司法と医療の双方向性は確保されていないのが現状である1).関係機関相互の一層の連携が必要であり,その下地として互いの立場の違いを理解したうえで患者の病態と他害行為との関係性を深く考察することが必要である.さらに述べるならば,上記の論点を踏まえ,措置入院の要否判断にかかる考え方を整理し,基準の見直しを検討することも視野に入れるべきかもしれない.
編 注:本特集は,第117回日本精神神経学会学術総会シンポジウムをもとに浅見隆康(群馬大学健康支援総合センター)を代表として企画された.
なお,本論文に関連して開示すべき利益相反はない.
1) 平田豊明: 精神科救急からみた司法精神医療体制の課題. 司法精神医学, 14 (1); 12-19, 2019
2) 厚生労働省: これからの精神保健医療福祉のあり方に関する検討会報告書. 2017 (https://www.mhlw.go.jp/stf/shingi2/0000152029.html) (参照2023-03-13)
3) 西山 詮: 精神保健法の鑑定と審査―指定医のための理論と実際―, 改訂2版. 新興医学出版社, 東京, 1991
4) 相模原市の障害者支援施設における事件の検証及び再発防止策検討チーム: 相模原市の障害者支援施設における事件の検証及び再発防止策検討チーム報告書―再発防止策の提言―. 2016 (https://www.mhlw.go.jp/stf/shingi/other-syougai_373375.html) (参照2023-03-13)
5) 佐伯千仞: 法律家から見た精神衛生法の諸問題. 精神経誌, 76 (12); 881-886, 1974
6) 瀬戸秀文, 吉住 昭: 医療観察法施行前後の措置入院の変化―特に警察官通報の現状ならびに指定医の判断傾向について―. 臨床精神医学, 43 (9); 1325-1334, 2014
7) Shiina, A., Iyo, M., Yoshizumi, A., et al.: Recognition of change in the reform of forensic mental health by clinical practitioners: a questionnaire survey in Japan. Ann Gen Psychiatry, 13 (1); 9, 2014![]()
8) 椎名明大: 措置入院者の地域包括支援のあり方に関する研究. 厚生労働行政推進調査事業費補助金障害者対策相好研究事業〔障害者制作相好研究事業 (精神障害分野)〕「精神障害者の地域生活支援を推進する政策研究」(研究代表者: 藤井千代) 平成29年度総括・分担研究報告書. p.27-196, 2018
9) 椎名明大: 措置入院者の地域包括支援のあり方に関する研究. 厚生労働行政推進調査事業費補助金障害者対策総合研究事業〔障害者政策総合研究事業 (精神障害分野)〕「精神障害者の地域生活支援を推進する政策研究」(研究代表者: 藤井千代) 平成30年度総括・分担報告書. p.289-489, 2019
10) 椎名明大: 措置入院及び退院後支援のあり方に関する研究. 厚生労働行政推進調査事業費補助金 (障害者政策総合研究事業)「地域精神保健医療福祉体制の機能強化を推進する政策研究」(研究代表者: 藤井千代) 令和2年度総括・分担研究報告書. p.103-175, 2021
11) 吉住 昭, 椎名明大, 伊豫雅臣: 医療観察法導入後における触法精神障害者への精神保健福祉法による対応に関する研究 その1 千葉県における措置入院患者の予後調査. 厚生労働科学研究費補助金 (障害者対策総合研究事業)「重大な他害行為をおこした精神障害者の適切な処遇及び社会復帰の推進に関する研究」(研究代表者: 平林直次) 平成22年度総括・分担研究報告書. p.41-53, 2011