【目的】双極性障害の中核的な特徴である睡眠障害は気分症状と密接に関連している.われわれは,双極性障害患者に対してアクチグラフによる客観的な睡眠パラメータと気分エピソードの再発との関連を調査した.【方法】本研究は,双極性障害の病態と日常生活における光曝露との関連におけるコホート研究(APPLEコホートスタディ)に参加した193名の外来通院中の双極性障害患者を解析した.参加者の睡眠は,ベースライン評価で連続7日間にわたってアクチグラフにて客観的に評価された.その後,気分エピソードの再発について2年間のフォローアップ調査が行われた.睡眠の解析には7日間の睡眠パラメータの平均値とばらつき(標準偏差)が使用された.【結果】193名の参加者のうち,110名(57%)がフォローアップ期間中に気分エピソードを経験した.気分エピソードを経験した参加者は,経験しなかった参加者と比較して,ベースライン時の総睡眠時間のばらつきが有意に大きかった(中央値;66.0分 対 49.0分;P<0.001).しかし,総睡眠時間の平均値は2群間で有意な差はなかった(380分 対 387分).潜在的交絡因子を調整したコックス比例ハザードモデルでは,総睡眠時間のばらつきが気分エピソード再発の増加と有意に関連していることが示された〔1時間あたり;ハザード比(HR),1.407;95%信頼区間(CI),1.057~1.873〕.この関連は主にうつ病エピソードによるものであった(1時間あたり;HR,1.477;95% CI,1.088~2.006).【結論】われわれの調査結果は,睡眠時間の一貫性が双極性障害における気分エピソードの再発や再燃を防ぐための補助療法として有用である可能性を示唆している.
2)藤田医科大学医学部精神神経科学講座
3)奈良県立医科大学医学部疫学・予防医学講座
4)特定非営利活動法人脳神経オーダーメード医療研究センター
https://doi.org/10.57369/pnj.24-041
はじめに
双極性障害は,うつ病エピソードと躁/軽躁病エピソードを特徴とした重篤な再発性精神疾患である.薬物療法や精神療法を継続しているにもかかわらず2年以内の再発率は50%以上である12).そのため,双極性障害の気分エピソードと関連する要因を特定することは重要である.
睡眠障害は,双極性障害患者において高頻度で認められ,気分エピソードと関連する重要な因子である13).躁病エピソードの最中に睡眠欲求は減少し,うつ病エピソードでは不眠や過眠を呈することが報告されている.さらに,睡眠障害は気分エピソードを呈していない寛解状態における患者においてさえ出現することが報告されている10).そのため,睡眠障害は双極性障害の中核症状として認識されている.
しかし,睡眠障害が双極性障害患者の気分エピソードの再発を引き起こすかどうかについては議論の余地がある.例えば,睡眠日誌や質問紙を用いて主観的に測定された睡眠の質の低下は,その後の気分症状の悪化や気分エピソードの再発の増加と有意に関連していることが複数の研究で報告されている7)9)13).一方で,最近の研究では,アクチグラフで測定した客観的な睡眠パラメータと気分エピソードの再発との間に有意な関連は認められなかったと報告した3)5).したがって,双極性障害における睡眠と気分エピソードの再発との関連を明らかにするためには,大規模なサンプルサイズ,長い追跡期間および客観的な睡眠パラメータを用いたさらなる調査が必要である.
本研究は,双極性障害患者193名を対象にアクチグラフを用いて客観的に測定した睡眠が気分エピソードの再発に影響を及ぼすかどうかを検討した4).われわれは,睡眠の質の低下(平均睡眠時間の減少や睡眠時間のばらつきの大きさ)がその後の気分エピソードの増加と関連するという仮説を立てた.
I.研究の方法および結果
1.方 法
本研究は,双極性障害の病態と日常生活における光曝露との関連におけるコホート研究(APPLEコホートスタディ)のデータを使用した1).対象者の組み入れ基準は,『精神疾患の診断・統計マニュアル第5版(DSM-5)』によって診断された双極性障害I型もしくはII型,18~75歳の男女が対象となった.夜間交代勤務者,臨床医が判断した自殺の危険性が高い患者,急性気分エピソードを呈する患者は除外された.ベースライン評価では,被験者には外来診察にてアンケート用紙の記入と心理評価が行われた.その後,被験者は自宅にて連続7日間,アクチグラフ(Actiwatch Spectrum Plus)と呼ばれる腕時計型の機器を,非利き腕に就寝中も含めて24時間装着するように指示され,同時に睡眠日誌も記載するように指示された.
ベースライン評価から2年間,各参加者の気分エピソードに対するフォローアップ調査が行われた.APPLEコホートスタディには合計218名の双極性障害患者が登録された.このうち,睡眠データが3日未満の18名が除外され,フォローアップ調査が6ヵ月未満だった7名が除外された.その結果,193名の参加者が最終解析に含まれた.本研究は,すべての患者から書面によるインフォームド・コンセントを得ており,桶狭間病院の倫理委員会の承認を得た(H29-011).
参加者の睡眠は,アクチグラフを用いて連続7日間評価され,以下の5つの睡眠パラメータを使用した:(i)入眠潜時:就寝(床に入った時間)から入眠(寝付いた時間)までの時間,(ii)中途覚醒時間:入眠から覚醒(最終的に目が覚めた時間)までの間の合計覚醒時間,(iii)総睡眠時間:中途覚醒時間を除いた入眠から覚醒までの総睡眠時間,(iv)睡眠効率:就寝から起床(床から出た時間)までの総睡眠時間の割合,(v)睡眠中点:入眠から覚醒までの中間時刻.各睡眠パラメータは平均値とばらつき(標準偏差)が算出された.
参加者の気分エピソードは,ベースライン評価から2年間,各参加者の主治医である精神科医によって評価された.ベースライン評価から1年後と2年後に,参加者の主治医である精神科医は,DSM-5の基準に従って前年中の患者の気分エピソードを診断するよう求められた.気分エピソード再発までの期間は,ベースライン評価から最初のうつ病エピソード,躁病エピソード,軽躁病エピソードの発症までの期間として計算された.
解析は,SPSSバージョン25.0(IBM Corp)を使用した.フォローアップ期間中に気分エピソードの再発を経験した参加者と経験しなかった参加者を比較するために,マン・ホイットニーのU検定(連続変数の場合)またはχ2検定(カテゴリーデータの場合)を用いた.睡眠パラメータに関連する気分エピソード再発までの時間はカプランマイヤー生存曲線とコックス比例ハザードモデルを用いて解析された.カプランマイヤー生存曲線では,参加者の各睡眠パラメータを中央値にて2群に分けて解析をした.
コックス比例ハザードモデルでは,入眠潜時パラメータは正規分布しなかったため,自然対数変換した連続変数を用いて解析した.多変量解析では,気分エピソードに関連する変数である,年齢,性別,残存気分症状,ベースライン評価前の過去1年以内の気分エピソード,就寝時間,起床時間,日中身体活動量,日中照度,夜間照度を同時に調整してハザード比(hazard ratio:HR)を算出した.P<0.05を統計的に有意とみなしている.
2.結 果
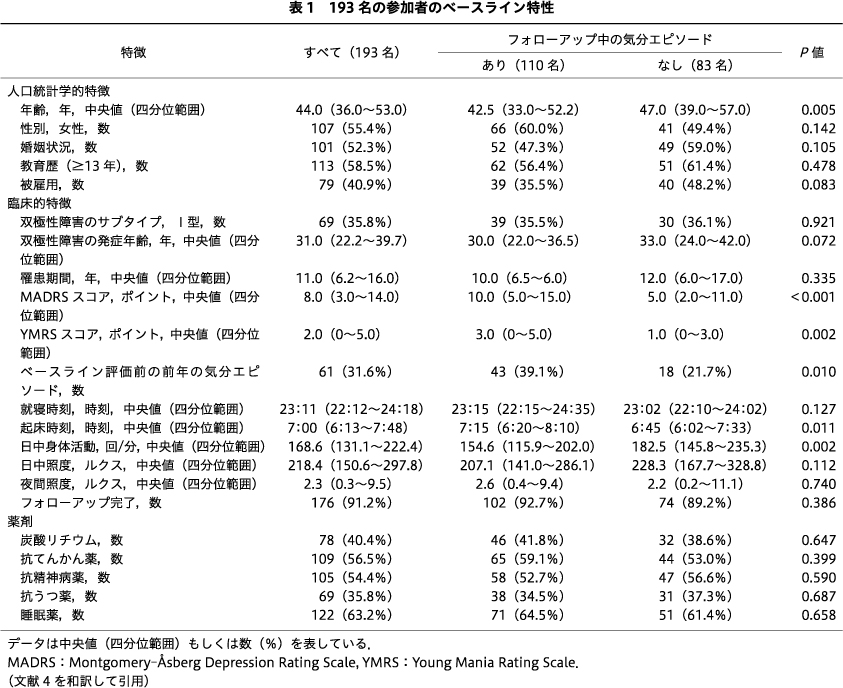
表1に,ベースライン時の参加者の人口統計学的特徴,臨床的特徴,薬剤などを示す.193名の参加者の年齢中央値は44.0歳で,半数以上が女性であった.193名の参加者のうち,176名(91.2%)が2年間の追跡を完了し,追跡期間中の受診間隔の中央値は3.5週であった.2年間の追跡期間中,110名(57.0%)の参加者が気分エピソードを経験した.92名(47.7%)がうつ病エピソードを経験し,49名(25.4%)が躁/軽躁病エピソードを経験した.2年間の追跡期間中に気分エピソードを経験しなかった参加者と比較して,経験した参加者は有意に若く(42.5歳 対 47.0歳),Montgomery-Åsberg Depression Rating Scaleの得点(10.0点 対 5.0点)とYoung Mania Rating Scaleの得点(3.0点 対 1.0点)が高く,ベースライン評価前の過去1年以内に複数の気分エピソードがあった割合が高く(39.1%対21.7%),起床時間が遅く(7時15分 対 6時45分),日中の身体活動量が低かった(154.6回/分 対 182.5回/分).
表2は,ベースライン時の参加者のアクチグラフ睡眠パラメータを示している.気分エピソードを呈した参加者は,呈さなかった参加者に比べ,平均睡眠中点が有意に後退し(27時17分 対 27時04分),総睡眠時間(66.0分 対 49.0分),睡眠効率(5.2% 対 4.4%),入眠潜時(15.0分 対 10.9分),および睡眠中点(40.2分 対 31.9分)のばらつきが大きかった.
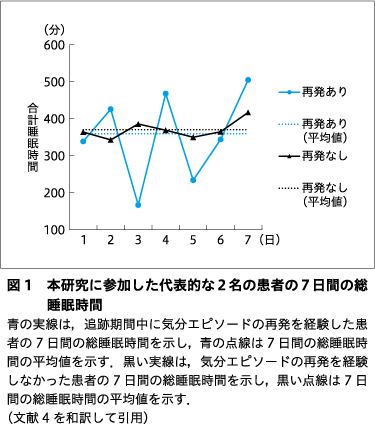
図1は,本研究に参加した代表的な2名の患者における7日間の総睡眠時間を示す.1名は追跡期間中に気分エピソードの再発を経験したが,もう1名は経験しなかった.2名の患者の1週間の平均総睡眠時間はほぼ同じであった(360分 対 370分).しかし,気分エピソードを呈した患者は,睡眠時間が長い日と短い日があり,日ごとのばらつきが大きかった.対照的に,気分エピソードを呈さなかった患者は,睡眠パターンが比較的一定であった.
カプランマイヤー法を用いた生存分析により,総睡眠時間のばらつきと平均入眠潜時が気分エピソードの再発と有意に関連していることが示された.気分エピソードの再発までの推定期間の平均は,総睡眠時間のばらつきが大きい群で12.5ヵ月,小さい群で16.8ヵ月であった(P<0.001).
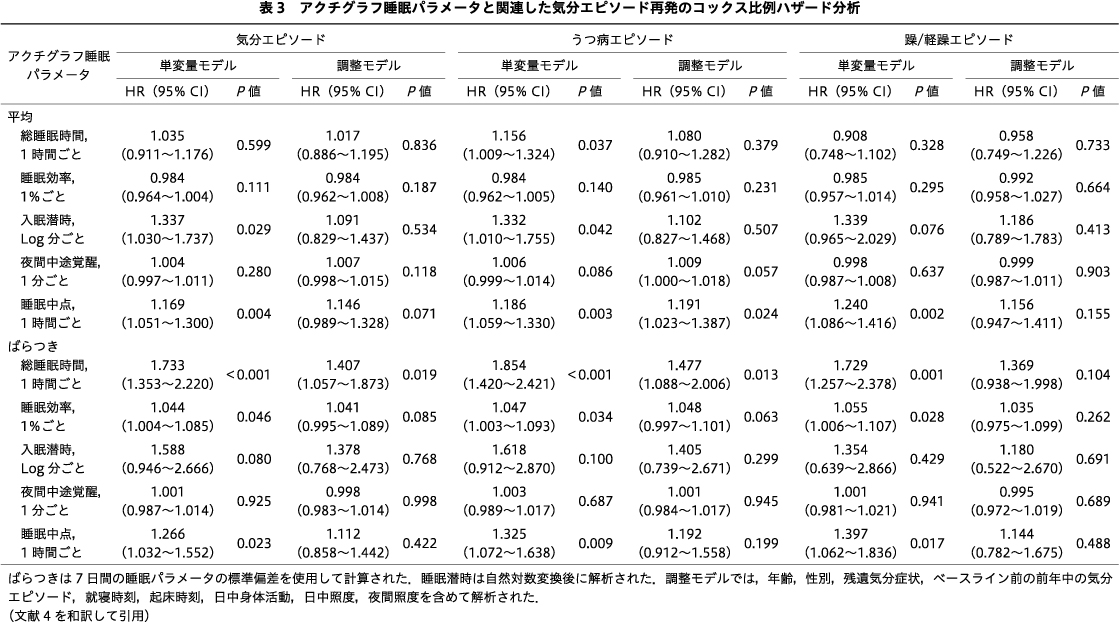
コックス比例ハザードモデルでは,平均入眠潜時の増加,平均睡眠中点の後退,総睡眠時間,睡眠効率および睡眠中点のばらつきの大きさが気分エピソードの再発の増加と有意に関連することを示した(単変量モデル,表3).総睡眠時間のばらつきは,年齢,性別,残存する気分症状,ベースライン評価前の過去1年以内の複数の気分エピソード,就寝時間,起床時間,日中身体活動量,日中照度,夜間照度で調整したモデルでも有意なままであった〔HR,1.407;95%信頼区間(confidence interval:CI),1.057~1.873;調整モデル,表3〕.アクチグラフ睡眠パラメータとその後のうつ病エピソードとの関連については,総睡眠時間,入眠潜時および睡眠中点の平均と,総睡眠時間,睡眠効率および睡眠中点のばらつきが,うつ病エピソードの再発の増加と有意に関連していた(単変量モデル,表3).交絡因子による調整後,平均睡眠中点と総睡眠時間のばらつきは有意差が維持された(調整モデル,表3).平均睡眠中点と総睡眠時間,睡眠効率および睡眠中点のばらつきが躁/軽躁エピソードの再発と有意な関連が認められたが(単変量モデル,表3),調整モデルでは有意ではなかった.
II.考察―本論文の意義,苦労・工夫したことを含めて―
本研究では,双極性障害におけるアクチグラフ睡眠パラメータとその後の気分エピソードとの関連を検討した.その結果,総睡眠時間のばらつきが大きいほど気分エピソードの再発,主にうつ病エピソードの増加と有意に関連することが明らかとなった.また,睡眠中点の後退はうつ病エピソードと有意に関連していた.
本研究結果は,双極性障害における気分エピソードの再発や再燃を予防するための補助的治療を示唆している.対人関係の問題や社会リズムの乱れに対処する対人関係・社会リズム療法は,双極性障害の気分エピソードの予防に有効であることが報告されている6).また,双極性障害患者を対象とした前向きコホート研究では,不規則睡眠・覚醒リズム障害を含む概日リズム睡眠・覚醒障害の併存が,気分エピソードの再発の有意な予測因子となりうることが報告されている14).これらの先行研究と本研究は,毎日の睡眠・覚醒パターンを一定にすることが,双極性障害患者の気分エピソードの再発・再燃を予防する補助療法として有用である可能性を示唆している.さらに,睡眠時間のばらつきの大きさは体重増加と関連することが報告されている11).双極性障害患者は一般人口に比べて肥満傾向にあることから8),毎日の睡眠・覚醒パターンを一定にすることは,精神的な問題だけでなく身体的な問題にも役立つ可能性がある.
本研究で苦労したことはサンプル集めである.前述したように,本研究では合計218名の患者が参加しており,実際にリクルートした患者の数は400名以上だった2).研究の説明と同意,機器の使用方法の説明などはほぼすべて第一著者が行った.特に大変だったことは,著者自身が研究機器(アクチグラフなど)の回収のために患者さんの自宅や職場まで取りに行ったことである.アクチグラフの測定期間は1週間であり,機器を効率よく回すために患者さんには2週間以内の返却をお願いしていた.しかし,状態が安定している患者さんのなかには1ヵ月おきの受診の人もしばしばおり,2週間以内に病院に返却できない患者さんもいた.いろいろと考えた結果,返却できない患者さんの機器は著者が自分で回収するという結論に至った.
機器の回収で最もつらかったことは,自家用車で高速道路を使用して片道1時間半かかる他県まで機器回収を行った際に,その患者さんより機器の装着が不快でほとんど装着できなかったと知らされたときである.そのときに泣きそうになりながら病院に戻ったことは,今となってはよい思い出である.
本研究で工夫・意識したことは,研究にかかわるすべてのスタッフや患者さんに感謝の言葉を必ず伝えることだった.日々の臨床を行いながら研究を行うことは信じられないくらいの業務量を抱えることになる.そのため忙しい日が続いたり,思うように物事が進まないときはイライラしてしまい,協力をしてくれるスタッフや患者さんへの感謝の気持ちを忘れそうになりがちであった.
しかし,著者が本研究を始めるときに最も意識したことが感謝の気持ちを直接相手に伝え続けることであった.協力してくれるスタッフや患者さんたちは無償で著者の研究に協力してくれており,著者がその人たちに感謝を伝えなければ研究は成功しないだろうと思っていた.結果的に,多くの方々が著者の研究に辛抱強く協力してくださり,この研究は信じられないくらいの大成功の結果となった.
おわりに
本研究は,双極性障害患者において総睡眠時間のばらつきが大きいことが気分エピソードの再発,主にうつ病エピソードの増加と有意かつ独立して関連していることを明らかにした.本研究は自然観察研究であるために,今後は無作為化比較試験を用いたさらなる研究を行う必要がある.
本論文はPCN誌に掲載された最新の研究論文4)を編集委員会の依頼により,著者の1人が日本語で書き改め,その意義と展望などにつき加筆したものである.
なお,本論文に関連して開示すべき利益相反はない.
1) Esaki, Y., Kitajima, T., Obayashi, K., et al.: Light exposure at night and sleep quality in bipolar disorder: the APPLE cohort study. J Affect Disord, 257; 314-320, 2019![]()
2) Esaki, Y., Obayashi, K., Saeki, K., et al.: Higher prevalence of intentional self-harm in bipolar disorder with evening chronotype: a finding from the APPLE cohort study. J Affect Disord, 277; 727-732, 2020![]()
3) Esaki, Y., Obayashi, K., Saeki, K., et al.: Association between circadian activity rhythms and mood episode relapse in bipolar disorder: a 12-month prospective cohort study. Transl Psychiatry, 11 (1); 525, 2021![]()
4) Esaki, Y., Obayashi, K., Saeki, K., et al.: Circadian variability of objective sleep measures predicts the relapse of a mood episode in bipolar disorder: findings from the APPLE cohort. Psychiatry Clin Neurosci, 77 (8); 442-448, 2023![]()
5) Ferrand, L., Hennion, V., Godin, O., et al.: Which Actigraphy Dimensions Predict Longitudinal Outcomes in Bipolar Disorders? J Clin Med, 11 (8); 2204, 2022![]()
6) Frank, E., Kupfer, D. J., Thase, M. E., et al.: Two-year outcomes for interpersonal and social rhythm therapy in individuals with bipolar I disorder. Arch Gen Psychiatry, 62 (9); 996-1004, 2005![]()
7) Gershon, A., Do, D., Satyanarayana, S., et al.: Abnormal sleep duration associated with hastened depressive recurrence in bipolar disorder. J Affect Disord, 218; 374-379, 2017![]()
8) Goldstein, B. I., Liu, S. M., Zivkovic, N., et al.: The burden of obesity among adults with bipolar disorder in the United States. Bipolar Disord, 13 (4); 387-395, 2011![]()
9) Gruber, J., Miklowitz, D. J., Harvey, A. G., et al.: Sleep matters: sleep functioning and course of illness in bipolar disorder. J Affect Disord,, 134 (1-3); 416-420, 2011![]()
10) Harvey, A. G., Schmidt, D. A., Scarnà, A., et al.: Sleep-related functioning in euthymic patients with bipolar disorder, patients with insomnia, and subjects without sleep problems. Am J Psychiatry, 162 (1); 50-57, 2005![]()
11) Patel, S. R., Hayes, A. L., Blackwell, T., et al.: The association between sleep patterns and obesity in older adults. Int J Obes (Lond), 38 (9); 1159-1164, 2014![]()
12) Radua, J., Grunze, H., Amann, B. L.: Meta-analysis of the risk of subsequent mood episodes in bipolar disorder. Psychother Psychosom, 86 (2); 90-98, 2017![]()
13) Sylvia, L. G., Dupuy, J. M., Ostacher, M. J., et al.: Sleep disturbance in euthymic bipolar patients. J Psychopharmacol, 26 (8); 1108-1112, 2012![]()
14) Takaesu, Y., Inoue, Y., Ono, K., et al.: Circadian rhythm sleep-wake disorders predict shorter time to relapse of mood episodes in euthymic patients with bipolar disorder: a prospective 48-week study. J Clin Psychiatry, 79 (1); 17m11565, 2018![]()