自殺未遂者の再企図防止は自殺予防対策において大きな柱である.滋賀県では2011年以降,各圏域や市・町において,自殺未遂者の再企図防止対策を行ってきた.現在は県下すべての圏域で救急対応機関(警察,消防,救急告示病院)と地域支援機関(市・町,保健所),自殺対策推進センターなどの支援ネットワークが存在する.2017年は県全体で130件以上の自殺未遂者支援を実践した.滋賀県自殺未遂者支援体制検討会議も開催され,それぞれの圏域の特性を反映した事業を展開している.自殺未遂者支援事業を全県下で実施することで,共通した方向性で自殺対策が展開できる.基盤となる地域支援ネットワークのなかで,精神科医療は大きな役割を担っている.
2)滋賀県立精神医療センター
はじめに
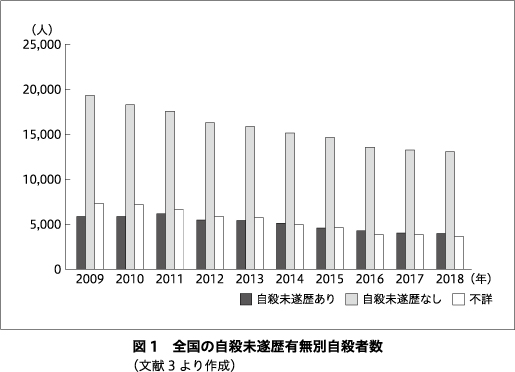
2016年に改正された『自殺対策基本法』には「自殺対策は,保健,医療,福祉,教育,労働その他の関連施策との有機的な連携が図られ,総合的に実施されなければならない」と書かれており,自殺対策は医療モデルを含みながら,社会モデルの推進を推奨している.『自殺総合対策大綱』では当面の重点施策の1つとして「自殺未遂者の再度の自殺企図を防ぐ」が取り上げられている.図1に全国の自殺未遂歴の有無別自殺者数の推移を示す3).自殺者数は全体として減少しているが,未遂歴のある自殺者は,未遂歴のない自殺者ほどの減少を示しておらず,自殺未遂者支援の難しさを物語っている.世界保健機関が,自殺企図は自殺の最大の危険因子であると報告8)しているように,自殺未遂者の再企図防止は自殺予防対策にとって重要である.救命救急センターに搬送された自殺未遂者に対し,精神科医の関与による自殺企図の再発防止に対する複合的ケース・マネージメント2)が行われた場合の「救急患者精神科継続支援料」が診療報酬化された.しかし,通常の地域精神科医療として,「救急患者精神科継続支援料」を算定できる施設は数少ない.滋賀県では,地域精神科医療機関と救急告示病院,行政機関(保健所・精神保健福祉センター,市・町)の連携による複合的ケース・マネージメントにより,自殺未遂者の再企図防止の体制を構築してきた.今回,自殺未遂者に対する精神科医療と地域保健福祉の連携を中心に,滋賀県における精神科医療の自殺対策の実践について報告する.今回の自殺未遂者に関する調査については,滋賀県立精神医療センター倫理委員会の承認を得ている.
I.滋賀県の精神保健医療福祉,自殺者数などの状況
滋賀県の人口は2018年10月1日現在,1,412,881人で男性は697,791人,女性は715,090人であった.滋賀県の二次医療圏域は7圏域である.入院病棟をもつ精神科病院は13ヵ所(精神科病床数は約2,400床),精神科外来診療のみの一般病院は5ヵ所,精神科・心療内科クリニックは24ヵ所である.精神保健指定医は人口10万人あたり約7人と全国で4番目に少ない.身体科救急に関しては,救急告示病院が31ヵ所,救命救急センターは4ヵ所ある.
2018年の滋賀県内の自殺者数は,227人で男性167人,女性60人(自殺の発生地における計上),自殺死亡率16.1%であった4).辻本ら6)が行った自殺企図者の実態調査では,2010年1月18日~2月14日の4週間で,未遂・完遂合わせて自殺企図にて滋賀県内の公的救援機関(病院,消防,警察)がかかわった事例は94人で,内訳は自殺未遂者が54人,自殺完遂者が40人であった.公的救援機関がかかわる自殺未遂者は,自殺完遂者数の1.35倍程度であることが明らかになり,自殺未遂者支援を行うハード・ソフト両面の体制は,自殺完遂者の3~4割増の数を想定すれば整備できると考えられた.
II.行政機関が行う自殺未遂者への支援と実績
1.自殺未遂者支援事業の概要
2008年以降,滋賀県内の複数の圏域や市において,自殺未遂者の再企図防止対策が行われてきた.2011年に彦根市自殺未遂者対策ネットワーク事業,2013年に大津市いのちをつなぐ相談員派遣事業,2014年に東近江圏域自殺未遂者支援連絡体制,湖南いのちサポート相談事業,2014年に甲賀保健所および公立病院における自殺未遂者支援事業などである.現在は県下すべての圏域で救急対応機関(警察,消防,救急告示病院)と地域支援機関(市・町,保健所),自殺対策推進センターなどの支援ネットワークが存在する.
支援の概要は,圏域の救急告示病院に自殺未遂者が搬送されると,病院の救急部門において,病院スタッフが自殺未遂者と家族に対して自殺未遂者支援事業についてリーフレットを使って説明する.自殺未遂者または家族から事業の同意が得られると,救急告示病院から市・町や保健所の行政自殺未遂者対応スタッフに電話・FAXなどで自殺未遂者や家族の情報が伝えられる.行政自殺未遂者対応スタッフは,自殺未遂者が入院中であれば救急告示病院にて,帰宅していたら自宅訪問や来所を依頼するなどにより自殺未遂者または家族と面接し,自殺未遂に至った背景の確認,抱えている問題などを整理し支援方針を立てる.自殺念慮が持続していたり,精神症状が強い時期は地域の精神科病院やクリニックへつなぐ役割を果たす.精神症状が落ち着いた後は,地元の生活支援機関,福祉機関,介護保険機関,労働・教育関係機関,司法関係機関,かかりつけの精神科医療機関など必要な関係機関が協力し,継続した支援を行う.救急告示病院には,退院後の関係機関の支援状況をフィードバックしている7).
2.県内自殺未遂者支援事業の実績
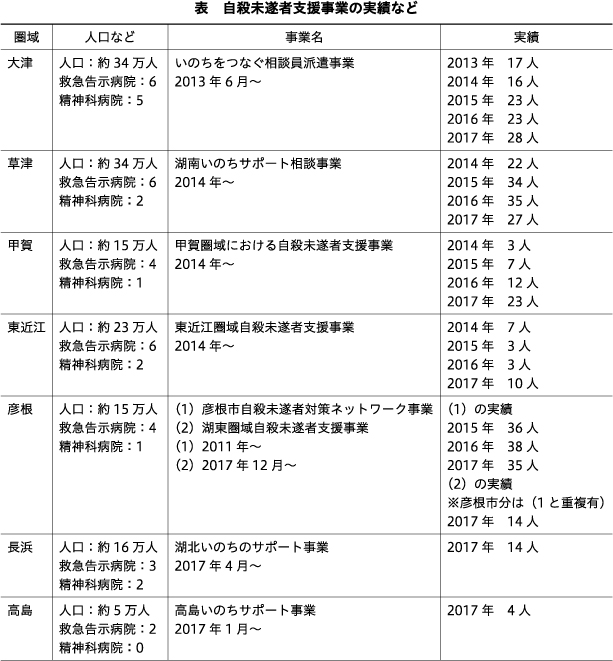
表に滋賀県の自殺未遂支援者事業の実績などをまとめた.圏域ごとに事業名や構成員などが異なるが,圏域の特性に応じた支援を行っている.2017年は県全体で130件以上の支援を行った.
3.自殺未遂者の背景と精神科医療
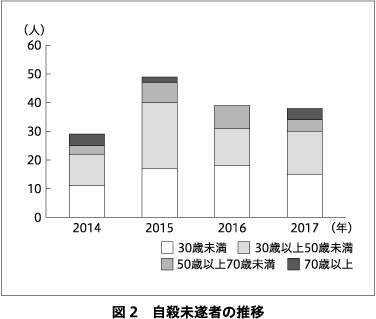
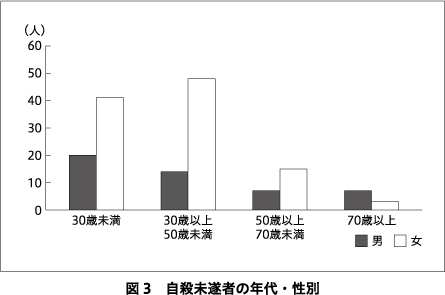
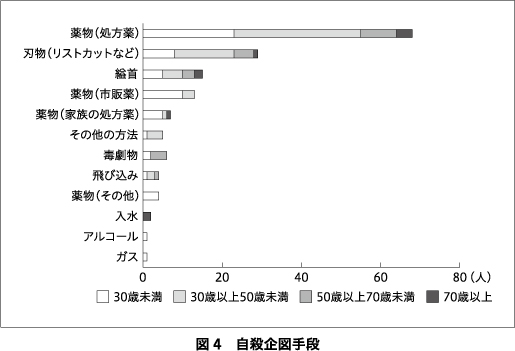
自殺未遂者支援事業において,実績が最も多い草津圏域の自殺未遂者のプロフィールを示す.2014~2017年まで,救急告示病院よりのべ155人の報告があった.図2に年代別推移,図3に年代・性別を示す.年齢は40歳代までで7割,性別では女性が7割を占めていることがわかる.図4に自殺企図手段を年代別に示す.多い順に,①処方薬の大量服薬,②刃物(リストカットなど),③縊首,④市販薬の大量服薬となっていた.精神疾患の有無については,精神疾患ありが6割,うち通院中が9割を占めていた.
救急告示病院で自殺未遂者支援の同意が得られた事例は約半数で,同意が得られなかった理由は,①事業の説明ができないまま帰宅した,②精神科に受診中で希望されなかった,③他に相談先があるから,④家族に知られたくないであった.
4.自殺未遂者支援事業の評価と課題
2011年から始められた救急対応機関と地域支援機関による自殺未遂者支援事業は,現在は県下すべての圏域で実施されている.2014年度からは滋賀県自殺未遂者支援体制検討会議も定期的に開催され,圏域特性を反映した事業展開の報告の場となっている.精神科病院代表,精神科診療所代表,各圏域の保健所,市担当課,救急告示病院のスタッフ,県庁担当課,精神保健福祉センターなど,約30人の関係者が集まり,現状報告や課題について意見交換をしている.先行する圏域での取り組みを活かす形でのマニュアル検討,圏域を越えた支援のあり方などを話し合っている.事業評価として,①救急告示病院,保健所,市・町,警察,消防などの関係機関が顔の見える形でネットワークが構築され,より充実した体制となってきた,②救急告示病院,地域支援機関での意識変化が起こり,支援の同意率の向上や,地域の支援につながるようになっている,③地域支援機関の窓口が明確になり,支援において連携する機関が広がってきたなどが挙げられる.課題として,①救急告示病院からの自殺未遂者の連絡がまだ十分に保健所,市・町に上がってこない,②自殺未遂者リスクアセスメントや対応技術など,支援者のスキルアップ,③支援開始・終結のタイミング,④圏域を越えて搬送されたケースの住所地保健所への連絡体制の確保,⑤支援機関でかかわっていたケースが自殺を完遂してしまった後の遺族・スタッフへのかかわりが挙げられる.
自殺未遂者支援事業を全県下で実施することで,共通した方向性で自殺対策が展開でき,地域精神保健医療福祉の支援ネットワークも構築される.
III.自殺対策における精神科医療と地域保健福祉の連携
1.日常の精神科医療
日常の精神科医療が自治体の自殺対策計画に貢献できることとして,まず,日常の精神科診療が基本になる.自殺未遂者に数多くの精神障害者,精神科通院患者がいることから,精神科医療のさらなる充実が期待される.適切な診療,病状把握,自殺念慮の確認などが求められる.自殺未遂者の企図手段として処方薬の過量服薬が最多であることから,最適な処方,服薬状況や残薬の確認,1回処方量の調整,家族やかかりつけ薬局の協力などの対策を講じていくことが重要である.また,自殺の背景にはうつ病などの医学的背景だけでなく,環境・文化などのさまざま要因が関係してくる.医学モデルだけでは対応困難で,精神科医療だけで抱え込むことなく,保健,医療,福祉,教育,労働その他の多職種・多機関で支援してくことが必要になる5).自死によって残された遺族支援も,状況に応じて必要になる.
2.救急告示病院と精神科病院・精神科医との連携体制
滋賀県では,精神科治療中の患者が過量服薬などで救急告示病院に搬送されると,搬送された病院あるいは前述した自殺未遂者支援事業にかかわった機関から,その患者の精神科主治医に自殺企図に関する情報が伝えられる.精神科主治医は治療状況を搬送先病院医師に伝え,場合によっては病院まで面接に行くこともある.複数回自殺未遂を繰り返したり,家族や環境などに課題のある患者に関しては,地域の救急告示病院内で事例検討を行ったりもしている.精神科医が,救急告示病院のなかに入っていく活動は,救急医療スタッフとの連携を強めることができ,日頃の患者のやりとりにも有用になる.
当県は全国に比べ精神科医数,精神科病院・診療所数が少なく,初診予約をとっても受診に至るまでに日数がかかる.県内いくつかの圏域の診療所では,自殺未遂者支援事業にかかわった患者に対し,精神科救急としてより早期に診察を引き受ける試みが始められている.地域の支援機関から必要な情報を伝えられ,医療以外のサポートを受けることができる.
各自治体には,地域の特性に応じた精神科救急医療システムがある.緊急な医療を必要とする精神障害者などの医療および保護を迅速かつ適切に行うため,精神科医療機関,保健所,精神科救急情報センター,警察および消防などの関係機関が連携している自治体が多い.主に病的体験に左右された多動や興奮状態による他害行為事例を想定したシステムが多く,身体科治療が優先される自殺未遂・自傷行為についてはまだまだ対応が難しい.救急告示病院と精神科の病院・診療所の日常診療レベルの連携は進んできているが,積極的かつ確実な橋渡しができるシステムには至っていないことが多く,全国的な課題となっている.
3.精神科医と身体科医の連携,その他関係機関に対する地域保健福祉活動
自殺総合対策における当面の重要施策のなかで,「自殺対策に係る人材の確保,養成及び資質の向上を図る」が挙げられている.かかりつけ医に対するうつ病対応力向上研修会,医師会活動などを通しての睡眠薬や抗うつ薬の使い方の伝達,診療におけるスーパーバイズが期待される.一般医―精神科医ネットワーク(通称G-Pネット)として,顔の見える関係づくりや事例検討会は全国でも広がっている.また,妊産婦のメンタルヘルス対策として,産後うつや虐待対策ともリンクして,産婦人科医と精神科医の密な関係性が求められる.重点施策としての「適切な精神保健医療福祉サービスを受けられるようにする」では,アルコール依存症・ギャンブル依存症などのハイリスク者対策が挙げられている.一般医療機関などでアルコール依存症などをスクリーニングし,その後に簡易介入して飲酒行動の修正を図り,必要に応じて専門治療への紹介を行う(SBIRTS)など,地域でのネットワークづくりが望まれる1).
精神科医は,うつ病治療や自殺対策の専門職の立場として,ゲートキーパー養成研修の講師役割も期待される.
4.他領域との連携
重要施策のなかには,「心の健康を支援する環境の整備と心の健康づくりを推進する」「勤務問題による自殺対策を更に推進する」「子ども・若者の自殺対策を更に推進する」が挙げられている.産業医や学校医の役割をもつ精神科医として,医療以外の領域とのネットワークづくり,保健・予防医学的なアプローチ,事例コンサルトなどが期待される.
5.保健所や関係機関での事例検討会
日々の地域保健福祉活動協力のなかでは,精神科医は保健所における精神保健福祉相談を受ける機会をもつ.保健福祉では対応の難しいケースに対して,関係機関で行われる事例検討会に参加し,医学的アセスメントを伝えていくことも重要である.自死が起こってしまった場合,支援の振り返りをすることで関係者の燃えつきを予防できる.支援者支援も重要な役割である.
6.自殺対策推進会議などへの参加
精神科医が自治体の自殺対策計画に貢献できる最も直接的な活動になる.自殺対策推進会議などに参加し,精神科医の視点で,自殺対策に関するアイデアを積極的に発信していく.自殺に関する統計資料と専門家意見を軸に会議は進められ,地域特性を踏まえた計画が立てられることとなる.
おわりに
国は「精神障害者にも対応した地域包括ケアシステムの構築」「多様な精神疾患等に対応できる医療連携体制」を政策理念とする第5期障害福祉計画・第7次医療計画を進めている.自殺対策は,『自殺対策基本法』に基づいてのみで進められることはない.精神科に関係するさまざまな法律・システムを有機的に連動させ,精神科医療の全般的な推進のなかで,自殺者を減らしていくことが期待される.
なお,本論文に関連して開示すべき利益相反はない.
1) 猪野亜朗, 吉本 尚, 村上 優ほか: アルコール依存症者を専門外来から断酒会へ繋げる試みと効果検証―SBIRTS(エスバーツ)と呼称して取り組む―. 日本アルコール・薬物医学会雑誌, 53 (1); 11-24, 2018
2) Kawanishi, C., Aruga, T., Ishizuka, N., et al.: Assertive case management versus enhanced usual care for people with mental health problems who had attempted suicide and were admitted to hospital emergency departments in Japan(ACTION―J): a multicentre, randomised controlled trial. Lancet Psychiatry, 1 (3); 193-201, 2014
3) 厚生労働省: 自殺の統計: 地域における自殺の基礎資料. (https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000140901.html) (参照2020-01-30)
4) 厚生労働省: 平成30年中における自殺の内訳. (https://www.mhlw.go.jp/content/H30kakutei-03.pdf) (参照2020-01-30)
5) 高橋祥友: 自殺の危険―臨床的評価と危機介入―第3版. 金剛出版, 東京, 2014
6) 辻本哲士, 辻 元宏, 山田尚登: 公的救援機関が関わりを持った自殺企図者の実態. 精神経誌, 113 (11); 1076-1085, 2011
7) 辻本哲士, 宇野千賀子, 西田大介ほか: 救急告示病院と行政機関連携による自殺未遂者への相談支援. 精神経誌, 119 (6); 414-421, 2017
8) World Health Organization (自殺予防総合対策センター訳) : 自殺を予防する―世界の優先課題―. 国立精神・神経医療研究センター精神保健研究所, 東京, 2014