うつ病の治療戦略は,歴史的に薬物療法と精神療法の間を行き来してきた.これまでの議論は,薬物療法か精神療法かという二元論での議論が優勢で,これらの一元的な議論はそれほど多くなかった.そこで,薬物療法と精神療法の一元的な議論が可能かどうかを検証するために,最初に両者の治療アウトカムについてのエビデンス,生物学的機序について概観した.生物学的機序については,抗うつ薬が扁桃体を直接的に抑制し,二次的に前頭皮質領域の機能改善を図るのに対して,認知行動療法では前頭皮質領域の機能改善が起き,これが扁桃体の過活動を抑制することが明らかとなった.次に併用療法における回復のメカニズムを心理的側面から理解するために,脱中心化,経験学習理論,プラセボ効果の概念を導入し,それらの観点からこれを議論した.その結果,併用療法においては,回復を縦断的かつ動的なプロセスと捉え,このプロセスを軸に薬物療法と精神療法の位置づけを検討することで,両者を一元的に考えることが可能であると考えられた.今後,特異的,非特異的それぞれの精神療法のどのような要素が効果に影響するのかといった研究が進むことでより効果的な併用療法のあり方が明らかになることが期待される.
はじめに
薬物療法と精神療法は言うまでもなく,うつ病治療における二大介入技法である.どちらの治療法でも,これまでにさまざまな薬剤や手法が開発され,その効果が実証されてきている.選択的セロトニン再取り込み阻害薬(serotonin selective reuptake inhibitors:SSRI)登場以降に限ってみても,現在日本で処方可能な抗うつ薬は,8種類以上ある.また,精神療法については,認知行動療法をはじめとして,行動活性化技法,対人関係療法,マインドフルネス認知療法など,エビデンスが確立されている精神療法だけでも数多くのものがある.
しかし,歴史的にみると,薬物療法と精神療法は,二項対立のなかでその優劣や是非が議論されてきたように思われる.すなわち,どちらがより効果があるのか,どちらがより本質的な治療であるのかといった議論である.
そもそも,抗うつ薬が開発される以前のうつ病治療は,精神分析療法がその主流を占めていた9).しかし,1950年代以降,三環系抗うつ薬が開発され,その効果がエビデンスという形で示されるようになり,うつ病治療における主流は,徐々に薬物療法へと移行していった.この流れは1980年代以降の,SSRIやセロトニン・ノルアドレナリン再取り込み阻害薬(serotonin and norepinephrine reuptake inhibitors:SNRI)の登場により,一層加速した.その一方でうつ病の過剰診断や抗うつ薬の効果が限定的であることにより,2000年以降は,認知行動療法をはじめとしたさまざまな精神療法にも再び注目が集まるようになっている.こうした流れをみると,うつ病の治療戦略上の議論は,薬物療法と精神療法の間を常に行き来してきたことがわかる.
たしかに,臨床的には,薬物療法と精神療法の併用はさまざまな形で試みられてきており,さまざまな実証研究でその効果も示されている16).しかし,これらは,効果の実証が目的であり,薬物療法と精神療法のメカニズムを一元的な立場で考察する研究にはまだ限りがあるのが実情である.薬物療法と精神療法を併用すると効果が高まるのはどのようなメカニズムによるものなのか,併用療法の効果をより発揮しやすくするためには,どのような点に注意が必要なのか.そうした点について,一元的に議論することは不可能なのであろうか.もし可能なのだとしたらそれはどのような文脈なのであろうか.
そのことを議論するために,まず,うつ病の治療における薬物療法,精神療法,そして併用療法の治療アウトカムのエビデンスについて概観する.次に,それぞれの治療法の生物学的基盤を説明する.これらを踏まえて,薬物療法と精神療法の併用の意義について議論をする.ただし,精神療法を主体として薬物療法を併用するのと薬物療法を主体として精神療法を併用するのとでは,臨床的に力点が異なる可能性がある.そのため,これらを分けて議論する.最後に,こうした議論を踏まえて改めて薬物療法と精神療法の併用の意義とは何かについて論考する.
なお,議論の拡散を防ぐために本稿では,特に断りのない限り,薬物療法については抗うつ薬の治療を,精神療法については現時点で最もエビデンスの蓄積されている認知行動療法を想定して議論を進める.
I.薬物療法と精神療法のエビデンス
うつ病の治療における薬物療法,精神療法そして,薬物療法と精神療法の併用療法の効果については,これまでも数多くの臨床研究が実施されている.英国のNational Institute for Health and Care Excellence(NICE)16)刊行のうつ病の臨床ガイドラインによるとメタアナリシスの結果,うつ病の寛解率・反応率については,薬物療法と認知行動療法との間に有意な差が認められていない.また,脱落率,再発率についても,重症における脱落率が認知行動療法で有意に低い以外は,両者に有意な差を認めていない.
寛解期の介入についても,寛解期に認知行動療法を実施する群と通常治療を行う群との間では,その後の再発率に差がないことが報告されている16).また,Kuyken, W.ら10)によると,マインドフルネス認知療法をうつ病の寛解期に実施し薬物療法を完全に中断する群と,維持治療としての薬物療法を継続した群とを比較すると,その後2年間の再発率に有意な差がないことが明らかになっている.このようにみてみると,薬物療法と認知行動療法,それぞれ単独の比較では,効果に大きな違いがないと考えられる.
一方で,薬物療法と認知行動療法の併用(併用療法)と薬物療法もしくは認知行動療法単独の比較では,結果が異なる.急性期の効果についてみると,寛解率・反応率,脱落率,再発率のいずれにおいても,併用療法が薬物療法もしくは認知行動療法単独に比べて有意に高い効果が示されている16).
寛解期の介入効果についても,薬物維持療法に認知行動療法を追加すると,その後の再発率が有意に低下することが明らかになっている16).また,マインドフルネス認知療法についても同様で,3回以上のうつ病エピソードを認める再発性のうつ病に対して,マインドフルネス認知療法を通常治療に追加すると通常治療と比べて有意に再発率が低下することが報告されている.
こうしてエビデンスを概観すると,薬物療法,認知行動療法単独では,両者の効果に大きな違いがないものの,併用するとそれぞれ単独の治療法に比べて効果が大きくなる,というのが一般的な見方と考えても問題ないだろう.
それでは,こうした併用療法の増強効果は,どのような生物学的,心理学的機序によってもたらされるのであろうか.そのことを議論するために,次項では,まず薬物療法,認知行動療法それぞれの生物学的な効果機序について概観する.
II.薬物療法と認知行動療法の生物学的効果機序
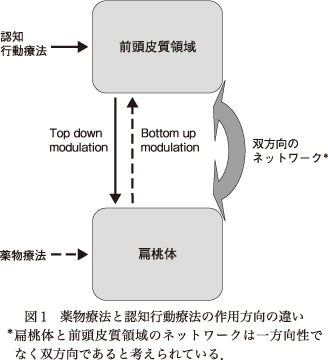
うつ病患者における抗うつ薬と認知行動療法の効果機序の違いについては,脳イメージングの研究結果をもとにさまざまな検証がなされている.そのなかで現時点で最もコンセンサスが得られている仮説は,top-down modulationとbottom-up modulationである.DeRubeis, R. J.ら1)は,先行研究の知見をもとに,うつ病では前頭皮質領域の機能の低下に伴い,扁桃体の過活動が起きること,認知行動療法では,機能の低下した前頭皮質領域の活性化を図り,機能の改善した前頭皮質領域から辺縁系領域の抑制経路を活性化することで,扁桃体の過活動を抑制すること(top-down modulation),それに対して抗うつ薬は,扁桃体に直接作用して過活動を抑制し,これが二次的に前頭皮質領域の機能を改善すること(bottom up modulation)を,治療機序の仮説として提示している.このように,前頭皮質領域の機能改善と,扁桃体の過活動の抑制という最終的な結果は同じであっても,両者でその脳内経路は異なると考えられている(図1).
それでは,この2つのアプローチが併用される際,両者はどのように有機的に統合され,効果が増強されるのだろうか.次項以降でそのことを議論する.なお,薬物療法と精神療法を併用する場合,認知行動療法のような特異的な精神療法が中心でそれに薬物療法が併用される場合と,日常診療のように,薬物療法を中心とした治療のなかで,比較的短時間の非特異的な精神療法が併用される場合では,議論のポイントもやや異なる.そこで,最初に認知行動療法など特異的な精神療法を中心とした治療において薬物療法を併用する意義について議論する.その後,薬物療法を中心とした治療のなかで,非特異的な精神療法を併用する意義について検討する.
III.認知行動療法に薬物療法を併用する意義
ここでは,認知行動療法など特異的な精神療法を主体として薬物療法を併用することの意義について議論する.最初に,認知行動療法が効果を発揮するために重要な要素であると考えられる脱中心化の概念について説明する.次にこの脱中心化のスキルが認知行動療法の各モジュールでどのようなプロセスで獲得されるか,経験学習理論に基づいて説明する.最後に,認知行動療法における薬物療法併用の役割・意義について議論する.
1.脱中心化とは
脱中心化とは,「思考を,必ずしも真実であるとか,自分そのものの一部として捉えるのではなく,ネガティブな考えや感覚を頭の中を流れ行く出来事としてみる捉え方」17)とか,「意識の中身(思考そのもの)から切り離して,瞬間瞬間の体験として,明晰さと客観性をもってそれを眺めること」18)などとされている.著者は,「思考を動かしがたい『現実』と捉えるのではなく,脳が作り上げる1つの『現象』と捉え,これとかかわる態度」と考えている.
認知行動療法とは,現実の捉え方(認知)がバランスを失うことで,抑うつ気分や不安などの感情の問題が生じるとの仮説のもと,認知をバランスのとれたものに修正していくことで,感情の問題を解決していこうとする精神療法の1つである.よって,一義的には認知行動療法で症状が改善するのは,認知の「内容」を修正するからだと考えられている.
しかし,Teasdale, J. D.ら19)は,詳細な理論的分析の結果,認知行動療法が効果を発揮しているケースでは,認知の「内容」の修正もさることながら,思考と感情との関係にも変化が起きていることを示唆した.もう少し詳しく言うと,思考を「動かしがたい事実」であるとか「自分そのもの」と捉える視点から,「流動的で変化しうる脳のなかの1つの現象」と捉える視点へと移行し,その態度で思考とかかわることが,実は症状改善に大きく影響していたことを明らかにしたのである.そして,思考の「内容」の変化は,こうした脱中心化の結果起きてくる現象と捉えられた.こうした脱中心化のスキルは,認知行動療法のさまざまな技法のなかで獲得されると考えられる.
1つは認知再構成法の場面である.認知再構成法では,最初に気分が動揺した場面を1つ取り上げ,その瞬間に頭に浮かんだ思考(自動思考)をコラムに記入する.そして,この自動思考に合致する事実や矛盾する事実などを冷静に検討することで,適応的思考を導いていく.もちろんこのプロセスは,認知の内容を吟味するプロセスなのだが,「コラムに自動思考を記入し,吟味する」というプロセスそのものが,実は思考と距離をとり,それを冷静に観察するという脱中心化の姿勢を促進している.認知の内容の変化は,「変えようとするから変わる」というより,思考を冷静に捉えることで,「結果的に変わる」ということができる.
同様のことは,行動活性化の場面でも認められる.行動活性化では,行動実験とその結果の活動記録表への記録を通して,行動と気分との関係を観察し,どのような行動のときに気分が改善し,どのような行動のときに気分が悪化するかを具体的に明らかにしていく.そして,気分が改善する行動を増やし,逆の行動を減らすことで症状の改善を図る.このように,行動活性化における行動実験は,むやみに行動することで気分をよくしようとする試みではなく,あくまで行動と気分の関係のデータを集めることが目的である.しかし,「どうせ動いても無駄だ」という思考にとらわれてしまっていては,そもそも行動実験すら実行できない.「動いても無駄だ」という思考と少し距離をとり,あるいはその判断を保留し,「本当にその思考が正しいのか確認してみよう」と考えることができて初めて行動実験に移せる.その結果,どのような行動が気分の改善と結びついているか,逆にあまり効果が期待できない行動は何かを明らかにすることができ,より適応的な行動が強化される.そのように考えると,行動活性化でもそれを阻害する自動思考といかに距離をとれるかが重要であることがわかる.
2.経験学習理論
このように,認知行動療法では,さまざまな技法で脱中心化のスキルが獲得されていくが,ここではそのプロセスをKolbの経験学習理論に基づいてもう少し詳しくみてみる.
1)Kolbの経験学習理論
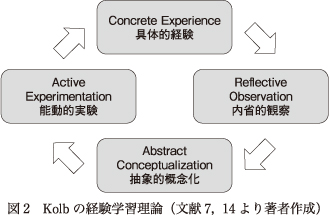
Kolb, D. A.は,経験と学習との関係を4つのサイクルに分け,これを説明している.その4つのサイクルとは,図2に示すとおり,具体的経験,内省的観察,抽象的概念化,そして能動的実験である7).
具体的経験とは,学習者と外的環境との相互作用によって生じる個別の経験を意味している.次の内省的観察とは,学習者が行った行動を,より俯瞰的な観点,多様な観点から振り返り,その意味を理解することである.「内省」「省察」「リフレクション」「反省的思考」と呼ばれることもある13).3つ目のサイクルである抽象的概念化は,学習者が行った経験を内省することで一般化,概念化をし,その経験を他の場でも活用できるようにルール化,スキーマ化,ルーチン化することを指す14).そして,4つ目のサイクルが能動的実験である.いくら経験を内省し,一般活用が可能な形に概念化しても,それが実生活で実行に移されなければ意味がない.実行に移すことでその学習が定着し,また次なる経験,内省へとつながっていくのである.こうしたプロセスを踏まえ,Kolbは学習を,「経験-内省のプロセスを通じて,経験そのものを変換し,こうしたルール・スキーマ・知識をつくりだすプロセス」と定義している6).これを著者なりに一言で表現すると,「人が学習するためには,『経験』だけでは不十分であり,それを『内省』することが必要になる」ということになる.
このように,経験学習理論では,「経験」と「内省・概念化」の双方が循環することが重要視される.経験だけでは,他の場面で活用可能な形にする一般化や概念化につなげられず,内省・概念化だけでは,行動に結びつかず,その概念の妥当性も検証できない.よってこの両者を循環させることが重要だと考えられている2)11).
2)脱中心化を経験学習理論で考える
そのように考えると,認知行動療法はまさにこの経験学習理論に基づく介入ともいえる.そのことを認知再構成法を例に取り上げ,説明する.
例えば,ある患者が上司との人間関係がうまくいかず,「上司との悪い関係がずっと続くに違いない」という考えが反芻し,抑うつ的になっている状況を想定する.このように考えている状況が,具体的経験である.認知再構成法では,そうした思考を裏づける事実である根拠や思考に矛盾する事実である反証などに目を向けていきながら,その思考の妥当性を検証していく.こうしたプロセスを経ることで,「上司との悪い関係がずっと続くに違いない」といった考えが少し柔軟になり,例えば「確かに関係はよくないが,これまでも同様のことはあり,時間とともにある程度改善してきた.今は,できることを淡々と進めることに注力しよう」といったように,より現実的な考えができるようになる.こうした思考の変化は,上司との関係の悪化という具体的な体験を内省的に観察することで初めて可能になる.
認知行動療法では,個々の具体的体験に対して認知再構成などのこうした内省的観察を繰り返し実施していく.そうした個々の状況におけるプロセスを繰り返すうちに次のステップである一般的な状況に通じる概念化が起きる.例えば,「自分はネガティブな出来事があると,将来までそれが続くと考える傾向があるのだ」とか,「考えとは,動かないものだと感じていたが,丁寧にみることで変わってしまうこともあるのだな」といったような具合である.これは,脱中心化が,個別の状況だけでなく,普遍的な状況に対して適用できる抽象的概念として定着したことを意味する.脱中心化が抽象的概念として身につくと,次に同様の場面に遭遇しても,それにあわてることなく対処できるようになる.なぜなら思考の反芻の波に飲み込まれるのではなく,「ああ,また『悪い状況がいつまでも続く』といった,いつもの悲観的な思考パターンが出てきているな」といった具合に,自分の頭で起きている思考パターンを捉え,それに冷静に対応できるからである.
3)認知行動療法の効果を最大化するための薬物療法
ここまで認知行動療法を題材に脱中心化が起きるプロセスを経験学習理論に基づいて解説してきた.認知行動療法が効果を発揮するケースでは,このようなプロセスで脱中心化が起こり,それが抽象的概念化として患者に定着する.しかし,すべてのケースで,学習プロセスがうまく進むわけではない.実際には,コラムでの自動思考の検証がうまくいかず,内省的観察が進まないこともある.また,個別の状況では,思考が柔軟に変化するものの,それが抽象的概念化にまで到達しないケースも多々ある.そういうときこそ薬物療法との併用が求められる.認知行動療法では,認知再構成法や行動活性化などを通して,経験学習のサイクルが進み,最初に個別の場面で脱中心化が起きる.そして,それが前頭皮質領域から扁桃体への抑制経路として働き,扁桃体の過活動が抑えられ症状の改善が図られる.ただこの回路は,前頭皮質領域→扁桃体という一方向のものではない.扁桃体の過活動が抑えられると,今度は扁桃体→前頭皮質領域へとbottom upにフィードバックされ,経験学習のプロセスがさらに加速する.その結果,個別具体的な場面での体験にとどまっていた脱中心化が普遍化され,「思考はそもそも変化するものなのだ」とか「思考と自分は同じものではない」といった具合に,抽象的概念化として定着していく.
しかし,扁桃体の活動があまりにも過剰な場合や,前頭皮質領域からの抑制経路の機能がもともと強くない場合,この抑制経路だけで扁桃体の活動を抑えることは困難である.そのため経験学習のサイクルが滞ってしまうと考えられる.そのようなときに抗うつ薬で扁桃体の過活動を抑制できれば,前頭皮質領域の機能が改善し,経験学習サイクルが回り始める.その結果,脱中心化のスキルが獲得される可能性を高めることができる.このように考えると認知行動療法における薬物療法併用の役割は,経験学習サイクルをより効果的に回していくためのトリガーということができる.
IV.薬物療法に精神療法を併用する意義
それでは,薬物療法の立場からみてその効果を最大化する精神療法のあり方とは一体どのようなものであろうか.
ここまで,薬物療法と併用される精神療法として認知行動療法を想定してきた.しかし,薬物療法が中心となる日常診療で認知行動療法のような特異的な精神療法が実施されることは極めて稀であろう.そうしたケースの大半では,比較的短時間のいわゆる非特異的な精神療法が薬物療法と併用される.よってここでは非特異的な精神療法を想定したうえで,それが薬物療法の効果を最大化するための方法について議論する.
薬物療法の効果を非特異的な精神療法の併用によっていかに最大化するかを考えることは,すなわち薬物療法のプラセボ効果をいかに最大化するかという問題に換言できる.
プラセボ効果の要素についてはさまざまな考え方があるが,①観察や評価されることに対する患者の反応(ホーソン効果),②(プラセボ治療によってもたらされる)治療的「儀式」に対する患者の反応(狭義のプラセボ効果),③患者-治療者関係に対する患者の反応(患者-治療者関係の効果),の3つに分けられるという考えがある3)4)12).Kaptchuk, T. J.ら5)は,3つそれぞれの要素がプラセボ効果にどの程度影響するかを実証的に検証するために,過敏性腸症候群(irritable bowel syndrome:IBS)の患者262人を(1)待機(wait-list群),(2)プラセボの鍼治療(limited群),(3)プラセボの鍼治療+温かさと関心のある患者-治療者関係(augmented群)の3群に無作為に割り付け,3週間後の①全般的改善度,②症状の消失割合,③重症度スコアの変化,④生活の質の変化の4つについて評価を行った.Limited群とaugmented群は,プラセボの鍼治療を行う点は共通しているが,limited群はプラセボの鍼治療以外の患者-治療者関係は最低限であるのに対して,augmented群では,プラセボ鍼治療に加えて良好な患者-治療者関係が導入される点が異なっている.つまりプラセボ効果の3つの要素のうち,wait-list群はホーソン効果を,limited群は,ホーソン効果+狭義のプラセボ効果を,augmented群は,ホーソン効果+狭義のプラセボ効果+患者-治療者関係の効果を評価する建てつけになっているのである.その結果,研究前の仮説どおり,すべての評価において,augmented群,limited群,wait-list群の順に効果が高いことが確認された.しかし,その結果を詳しくみてみると,augmented群は,4つすべての評価において他群より有意な改善を示したのに対して,limited群はwait-list群に対して全般的改善度,症状の消失割合の2つの尺度で有意な改善を認めたのみであった.よって,良好で支持的な患者-治療者関係がプラセボ効果の3つの要素のなかで最も強力な要素であり,この良好な関係性そのものが治療的な効果を発揮すると考えられた.
では,この良好で支持的な患者-治療者関係は具体的にはどのようなものだったのだろうか.この研究では,augmented群の追加された患者-治療者関係は,「内容」(4つの主要な話し合いのテーマ)と「態度」(5つの重要な要素)の両方から構成されていた.「内容」に含まれる4つの主な話し合いのテーマには,①症状,②IBSが対人関係や生活スタイルにどのような影響を与えているか,③可能性のある胃腸症状以外の症状,④患者が症状の「原因」と症状の「意味するところ」をどのように捉えているかが含まれ,「態度」の5つの重要な要素には,①温かく友好的な態度,②積極的傾聴,③共感,④脈を測ったり治療プランを検討するときの20秒程度の思慮を伴う沈黙,⑤自信と期待をもったコミュニケーション,が含まれる.
中村15)は,患者が服薬に対して抱きがちな心理として,服薬に対する不安,潜在的な無力感,自律と依存をめぐる葛藤の3つを挙げている.これらは不安症の患者を想定した心理であるが,うつ病に関しても同様のことがあてはまるだろう.
こうした心理は,薬物療法の効果に対する疑念,治療法を薬に委ねることで自律性が失われ自尊心や自己効力感が低下することへの懸念などを反映していると考えられる.治療者が,「態度」の5つのうち最初の4つの要素(温かく友好的な態度,積極的傾聴,共感,脈を測ったり治療プランを検討するときの20秒程度の思慮を伴う沈黙)を示すことで,患者は,治療者が自分のことを一人の人間として気にかけ尊重してくれていることを非言語的に理解する.こうしたプロセスに,認知再構成法などの特異的な技法は一切用いられない.しかし,こうしたプロセスは,うつ病患者が抱きがちな「自分は価値のない人間だ」「自分は誰からも大事にされない」といった否定的な認知が,治療者との関係という体験を通して修正されていくことを促す.つまり非言語的な態度を通して,前頭皮質領域の機能を改善していると考えられるのである.こうしたプロセスを経て,患者は少しずつ自己肯定感を改善させていくとともに,治療者への信頼も深めていくことになる.また,信頼を寄せる治療者が,自信をもって患者に治療の効果について前向きに内容を説明したり,shared decision makingのように,治療プラン決定のプロセスに患者自身も関与し,治療者と相談のうえ治療方針を決定できれば8),より前向きな治療への取り組みにもつながる20).アドヒアランスが改善し効果が出てくると,その経験を通して,薬剤に対する認知も変わりうる.例えば「効かないと思っていたが,思いのほか効果的だ」とか「薬を飲んだからといって,自律性が奪われるわけではない」といった具合である.そうしたプロセスはまさに行動実験であり,前頭皮質領域機能の改善に寄与する.そして改善した前頭皮質領域機能からのtop down modulationで扁桃体が抑制され,さらに薬剤の扁桃体抑制効果が高まり,症状の改善が促される.
こうしたプロセスで,薬剤と精神療法が有機的に作用し,薬物療法における効果が最大化され,患者は回復のプロセスを進めていくことができるのではないかと考える.
V.改めて併用療法とは何かを考える
これまでの議論で,精神療法,薬物療法,それぞれを主体にした併用療法について議論してきた.薬物療法はともかく,精神療法は,特異的な精神療法と日常診療で用いる非特異的な精神療法とでは,かけられる時間も異なるため具体的な技法などに違いがある.しかし,どちらが主体になるにしても共通の視点がある.それは,患者が回復していくというプロセスを重視する視点である.
ともするとわれわれは,モノアミン仮説や認知の歪みといった横断面でみた病因論から治療を考えがちである.もちろん病因論が重要であることに疑いの余地はない.しかし実際は,モノアミンの正常化,認知の修正といった静的な病因の除去だけで患者が回復するわけではない.それは,心理学的には,患者が自らの体験と内省のプロセスとを行き来しながら,自尊心やより適応的な認知が回復するプロセスである.また生物学的な立場では,前頭皮質領域と辺縁系領域とが互いに影響を及ぼしあうプロセスでもある.それは,心理学的にも生物学的にも極めて縦断的で動的なプロセスである.そしてそうした縦断的で動的な回復というプロセスを軸に,薬物療法と精神療法の位置づけを考えるときに初めて,両者を二項対立ではなく一元的な立場で議論することができるのではなかろうか.
一方で,精神療法のどのような要素が患者の経験学習を進める要因として機能しているのか,またそのような能力を治療家が身につけるためにどのようなトレーニングが有効かなどについてはまだ十分な知見が蓄積されていない.今後こうした知見が蓄積されることで,より効果の高い併用療法のあり方が明らかになることが期待される.
おわりに
うつ病における薬物療法と精神療法の併用療法について一元的に議論できるかどうかを検証するために,最初に両者の治療アウトカムについてのエビデンス,生物学的機序について概観した.次に併用療法における回復のメカニズムを脱中心化,経験学習理論,プラセボ効果の観点から議論した.その結果,併用療法においては,回復を縦断的かつ動的なプロセスと捉え,このプロセスを軸に薬物療法と精神療法の位置づけを検討することで,両者を一元的に考えることが可能であると考えられた.今後,精神療法のどのような要素が効果に影響するのかといった研究が進むことでより効果的な併用療法のあり方が明らかになることが期待される.
編 注:編集委員会からの依頼による総説論文である.
なお,本論文に関連して開示すべき利益相反はない.
1) DeRubeis, R. J., Siegle, G. J., Hollon, S. D.: Cognitive therapy versus medication for depression: treatment outcomes and neural mechanisms. Nat Rev Neurosci, 9 (10); 788-796, 2008![]()
2) Høyrup, S.: Reflection as a core process in organisational learning. Journal of Workplace Learning, 16 (8); 442-454, 2004
3) Hróbjartsson, A.: What are the main methodological problems in the estimation of placebo effects? J Clin Epidemiol, 55 (5); 430-435, 2002![]()
4) Kaptchuk, T. J.: Powerful placebo: the dark side of the randomised controlled trial. Lancet, 351 (9117); 1722-1725, 1998![]()
5) Kaptchuk, T. J., Kelley, J. M., Conboy, L. A., et al.: Components of placebo effect: randomised controlled trial in patients with irritable bowel syndrome. BMJ, 336 (7651); 999-1003, 2008![]()
6) Kolb, A. Y., Kolb, D. A.: Experiential learning theory: a dynamic, holistic approach to management learning, education and development. The SAGE Handbook of Management Learning, Education and Development (ed by Armstrong, S. J., Fukami, C. V.). SAGE Publication, Upper Saddle River, p.42-68, 2009
7) Kolb, D. A.: Experiential Learning: Experience as the Source of Learning and Development, 2nd ed. Pearson FT Press, New Jersey, 2014
8) Kon, A. A.: The shared decision-making continuum. JAMA, 304 (8); 903-904, 2010![]()
9) 黒木俊秀: 精神療法と薬物療法の治療的接点―二元論的対立から一元論的統合へ―. 臨床精神薬理, 21 (5); 591-599, 2018
10) Kuyken, W., Hayes, R., Barrett, B., et al.: Effectiveness and cost-effectiveness of mindfulness-based cognitive therapy compared with maintenance antidepressant treatment in the prevention of depressive relapse or recurrence (PREVENT): a randomised controlled trial. Lancet, 386 (9988); 63-73, 2015![]()
11) Marsick, V. J., Watkins, K. E.: Informal and Incidental Learning in the Workplace. Routledge, Oxford, 1990
12) Miller, F. G., Kaptchuk, T. J.: The power of context: reconceptualizing the placebo effect. J R Soc Med, 101 (5); 222-225, 2008![]()
13) Moon, J. A.: A Handbook of Reflective and Experiential Learning: Theory and Practice. Routledge, Oxford, 2004
14) 中原 淳: 経験学習の理論的系譜と研究動向. 日本労働研究雑誌, 55 (10); 4-14, 2013
15) 中村 敬: 薬物療法と森田療法をどのように併用すべきか. 臨床精神薬理, 21 (5); 627-632, 2018
16) National Collaborating Centre for Mental Health Commissioned by NICE: Depression: the treatment and management of depression in adults. National Collaborating Centre for Mental Health, 2009
17) シーガル, Z. V., ウィリアムズ, J. M. G., ティーズデール, J. D. (越川房子監訳): マインドフルネス認知療法―うつを予防する新しいアプローチ―. 北大路書房, 京都, 2007
18) Shapiro, S. L., Carlson, L. E., Astin, J. A., et al.: Mechanisms of mindfulness. J Clin Psychol, 62 (3); 373-386, 2006![]()
19) Teasdale, J. D., Segal, Z., Williams, J. M.: How does cognitive therapy prevent depressive relapse and why should attentional control (mindfulness) training help? Behav Res Ther, 33 (1); 25-39, 1995![]()
20) 渡邊衡一郎: うつ病軽症例に対する対応の実際―シンプルSDMの導入のススメ―. 臨床精神医学, 43 (1); 45-51, 2014