せん妄は特に高齢の入院患者において頻度が高く,予後が不良であることが知られている.しかし,現在よく用いられているせん妄スクリーニングツールであるConfusion Assessment Method(CAM)やDelirium Rating Scale(DRS)は,研究環境では感度,特異度とも優れているとされているものの,実際の多忙な臨床現場では感度が極めて低下することが報告されている.一方,electroencephalography(EEG)はせん妄の特徴的な所見である徐波を正確に検出できることが1940年代から知られているものの,通常の脳波形は機器も大きく,多数の電極の配置に時間も手間もかかり,また,長時間の測定結果の判読には専門知識が必要になる.しかし,せん妄の所見はdiffuse slowingと呼ばれ,どの電極もすべて(diffuse)徐波(slowing)を示すことが知られている.実際,精神科以外の領域では少数のチャンネルを用いた脳波計が臨床応用されている.例えば,麻酔科領域では麻酔深度の測定にBISモニターなどの機器が臨床応用されており,また,精神科領域においても,電気けいれん療法(ECT)によるけいれんをモニターするために,2チャンネルのEEGが用いられている.本研究では,入院患者からなる被験者の前額部から,2チャンネルのEEGシグナルを短時間測定することで,せん妄の検出が可能であることを示すことをめざした.現在までに100名以上からデータをとり,感度,特異度とも80%前後を達成している.本稿では,研究の概要を示したうえで,これまでの研究の流れと今後の展望について記したい.
はじめに
せん妄は特に高齢の入院患者において頻度が高く,予後が不良であることが知られている1)7)9)17).一般病棟でも手術後でも,最大5割ほど,ICUに至っては9割近くの患者がせん妄を起こすという報告もある7)17).せん妄患者は転倒や誤嚥性肺炎を起こしやすいため,入院期間も延び1)15),また,退院時に自宅に戻れる割合も低く1),死亡率に至っては,せん妄発症1年後に4割が亡くなる14)という驚くべき研究もある.そうしたせん妄の予後不良を示す研究は何度も再現されているものの,せん妄は見過ごされやすく5),たとえ見つけられたとしても治療も遅れがちとなる.残念ながらせん妄の病態はいまだよく理解されておらず,有効な治療法は確立されていない.したがって,現在可能な介入方法は,いかに早くせん妄の出現を検出し,可能な限り速やかに治療可能な原因を取り除くこと(感染症の治療や電解質バランスの異常の補正,せん妄を引き起こす薬剤の停止や減量など)に限られている.過活動性せん妄に使用されるハロペリドールなどの抗精神病薬は有効ではあるものの,対症療法にすぎず,あくまで早期発見,早期治療が重要となる.
そのため,せん妄の問題に取り組む研究は,いかに早期発見を達成するかに重きがおかれてきた.代表的なスクリーニングツールであるConfusion Assessment Method(CAM)はInouye, S.K. らにより1990年に発表された6)が,以来,さらなる改善をめざし,過去30年近く,さまざまなツールが開発されてきた3)8)10)13).そうしたツールの代表格であるConfusion Assessment Method for the Intensive Care Unit(CAM-ICU)3)やDelirium Rating Scale−revised−98(DRS−R−98)22)などは,研究のための環境で研究スタッフがプロトコルに従い毎回忠実に使用すれば,感度,特異度とも優れているという結果が報告されるものの,実際の多忙な臨床現場では感度が極めて低下することが報告されている16)23).その原因としては,使用するための訓練,習熟が必要なこと,また,どうしても個人差による主観が入ること,何より,多忙な病院スタッフに新たにこうしたツールの使用を課すことの難しさが指摘されている.そのため,現在,臨床現場で推奨されているこうしたせん妄のスクリーニングツールは,実際には有効には使用されていないのが現状である.
一方,electroencephalography(EEG)はせん妄の特徴的な所見である徐波を正確に検出できることは1940年代から知られている4)ものの,通常の脳波計は機器も大きく,多数の電極の配置に時間も手間もかかり,また,長時間の測定結果の判読には専門知識が必要になる.しかし,せん妄の所見はdiffuse slowingと呼ばれ,どの電極もすべて(diffuse)徐波(slowing)を示すことが知られている.実際,精神科以外の領域では少数のチャンネルを用いた脳波計が臨床応用されている.例えば,麻酔科領域では麻酔深度の測定にBISモニターなどの機器が臨床応用されており2)12)18)19),また,精神科領域においても,電気けいれん療法(electroconvulsive therapy:ECT)によるけいれんをモニターするために,2チャンネルのEEGが用いられている.本研究では,入院患者からなる被験者の前額部から,2チャンネルのEEGシグナルを短時間測定することで,せん妄の検出が可能であることを示すことをめざした.
I.研究の方法および結果
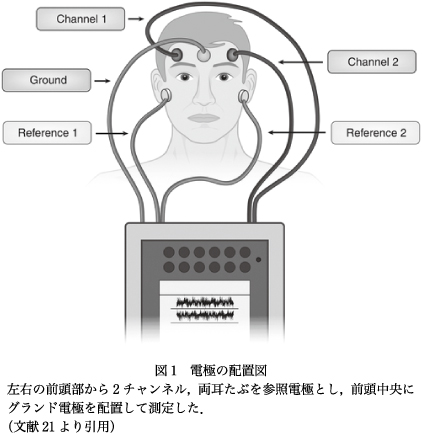
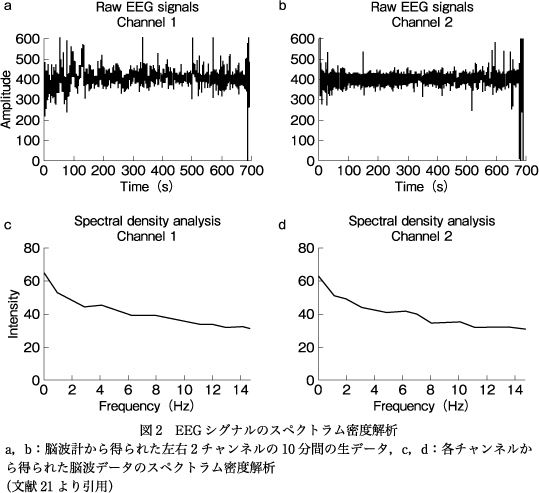
本研究は,アイオワ大学病院の入院患者および救急部受診患者を対象として参加者を募り行った11)21).実際の臨床に即したデータを得ることが目標であるため,原則として除外条件は最低限(感染症のための接触制限など)として,多数の参加をめざした.毎朝,研究チームが前日の入院患者を検索し,除外条件にあてはまらない対象者に研究参加を依頼する方法で参加者を募った.せん妄の患者は認知機能が低下しているので,同意を得られる精神状態かどうかを評価したうえで,同意する精神状態にない場合には,家族から代理の同意を得ることとした.同意を得られた研究参加者には,1日2回の臨床的評価をDRS−R−9822),CAM-ICU3),およびDelirium Observation Screening Scale(DOSS)20)で行い,同時に前頭部の左右の2チャンネルから脳波を測定した(図1).研究データを集める目的のため,10分間の測定を行い,データを保存したのち,独自に開発したアルゴリズムによってスコア化した.脳波の生データに対しスペクトラム密度解析を行い(図2),せん妄に特徴的な脳波パターンを検出することをめざした.アルゴリズムは多数のパターンをテストしたうえで,せん妄かそうでないかの判別が感度,特異度とも最適になるものを最終的に採用した.このスコアにbispectral EEGスコアと名づけ,BSEEG(ビーシーグ)と呼ぶこととした21).
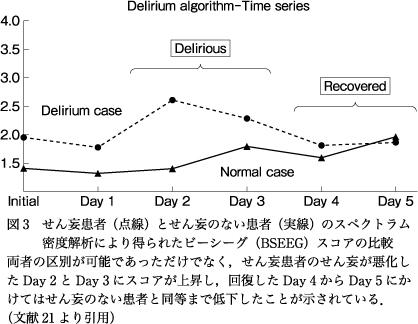
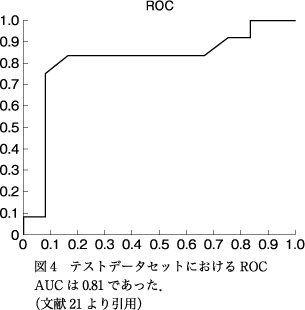
当初のアルゴリズムでも,せん妄患者1人とそうでない患者1人でスコアを比較して差をみることができ,さらに,せん妄患者のせん妄が悪化した際にはスコアがピークに達し,回復した際にはせん妄のない患者と同程度まで低下したため,有効な方法と判断することができた(図3).しかし,一対一の比較では十分ではないため,多数を集めて比較検討を行った.われわれ独自のアルゴリズムから算出されるスコアに閾値を設定し,トレーニングデータセットとして45名の患者からのデータで検討したところ,感度が80%,特異度が87.7%であった.Receiver−operator curve(ROC)アナリシスによるarea under the curve(AUC)は0.70であった21).次に,同じアルゴリズムをテストデータセットとして24名の患者からなる追加のデータで確認したところ,感度,特異度ともに83.3%という結果が得られた.ROCアナリシスによるAUCは0.81であった(図4)21).患者群の年齢,性別,人種,入院病棟の種類,認知症の有無などの項目はトレーニングデータセット,テストデータセットともに差異がみられなかった21).
救急部受診患者の48名を対象にした解析でも,同様の結果が得られ,感度が88.9%,特異度が92.3%であった11).さらに,ECTを受ける患者の施行前後でのスコアを測定したところ,例外なくECT施行後にスコアが上昇し,スコアが施行前まで戻るのに2~3時間を要することも確認できた.これらの独立した患者群からのデータにより,われわれの開発したアルゴリズムによるEEGのスコア(ビーシーグスコア)は意識状態の変化を客観的に測定できることが示された.
II.考察―本研究の意義,苦労・工夫したことなどを含めて―
これまでの臨床では,意識状態の評価やせん妄の診断は,質問に対する患者の答えや質問者の観察に依存していたため,主観的なバイアスが入ることが不可避であった.訓練により標準化をめざすにしても,どこまでも最後は人の判断により点数を決めなくてはならず,また,訓練された医療者が異動すれば,現場ではまた初学者を最初から訓練しなおさなくてはならないという困難があった.そのため,せん妄患者の検出や評価は常に日常臨床でのチャレンジであり,検出されないがゆえに適切な治療加入もなされず,患者の予後を改善する機会を逃してきたといえる.
そのため,客観的な指標を臨床現場にもたらすことを目標に,本研究は始められた.この研究の着想は,実に著者が在米レジデントであった十数年前に遡る.コンサルテーションリエゾン業務に従事した際に,コンサルテーションの依頼の多くがせん妄に関するものであったが,大抵はせん妄に気づかずに,不安や不眠,不穏などに対して,ベンゾジアゼピンや抗コリン作用のある薬剤を処方され,せん妄が悪化してからのコンサルテーションであった.精神科レジデントとしてはどうして内科や外科のレジデントがせん妄に気づけないのかと不思議に思ったものだが,自ら内科などの多忙なローテーションを経験した際には,他にも緊急を要する対応を迫られる夜間診療の当直医に,精神科的評価を求めることは酷であることを理解した.そこから,客観的な指標をもってせん妄を検出できれば,と考えた.脳波計を多用できればよいのであろうが,通常の脳波計は,機器も大きく,電極の多数の貼り付けにも時間がかかり,スクリーニングとして,多数の患者を評価するには不向きであるのは自明であった.だが,上記のように,せん妄の脳波所見はdiffuse slowingであり,すべてのチャンネルで同じシグナルであれば,多数のチャンネルは不要であり,電極の付けやすい前頭部にて測定すればよいのでは,と考えた.その後,ECTのローテーションをした際に,ECTの機械に付属している2チャンネルのEEGをみて,この機械を使えばよいのだと理解したが,ECTの機械自体も病棟で持ち歩くには大きく,実現はできなかった.また,簡便な表示方法をどうするかという問題も残っていた.
その後,レジデンシー,フェローシップを終え,サウスダコタでの退役軍人病院勤務を経て,アイオワ大学に赴任して1年後,偶然巡り合った共同研究者と意見交換をするなかで,独自のアルゴリズムを開発することになり,実際の患者からデータを集める試みが始まった.幸運にもアイオワ大学内部の知財開発・企業支援部門から研究費を獲得し,手始めに市場にあるポータブル脳波計を購入しデータの取得・解析を試み始めた.当初,瞑想用として販売されているいくつかのウェアラブルの脳波計を試してみたものの,データの取り出しに難渋したり,取り出せてもシグナルの質が研究目的には適さないものが多く,結局はハンドヘルド型の脳波計を用いて,使い捨てのパッチ型電極を使用して測定を進めることになった.
まずはハンドヘルド型の脳波計とパッチ電極で得られる脳波の質が,通常の脳波計と遜色ないものであることを確認するために,通常の脳波を測定している患者から同意を得て,同時にわれわれの方法でもシグナルを測定し,脳波の専門家に比較検討してもらうことで質の担保をめざした.ウェアラブルのデバイスと異なり,ハンドヘルド型の脳波計では良質な脳波が測定できていることが確認されたので,病棟入院患者,救急部受診患者を中心に,せん妄の患者とせん妄のない患者を比較するために参加者を募ってデータの収集に取り組んだ.アルゴリズムの開発では,当初,なかなか思うようにせん妄の群と比較群の差が見いだせずに苦労した.さまざまなアルゴリズムのパターンを繰り返し試行錯誤し,最終的には上記のようなパフォーマンスのアルゴリズムにたどり着いたが,今後もさらなる改善をめざしているところである.
本研究をスムーズに進めるにあたっては,日常業務を行っている病棟スタッフの理解が欠かせないので,まず病棟師長を統括する看護師のリーダーに研究の意義を説明して協力を求め,強力なサポートを得ることができた.また,参加者数を得るためには人手が必要であるため,medical studentやundergraduate studentからなるボランティアの研究アシスタントを多数採用し,日々,新たな研究参加者から同意を得るように努めた.当初は年間200名弱の参加者数であったが,年々ペースが上がり,近年では年間400名以上の研究参加者を募ることが可能になっている.
この研究を数年前に始めてから,国内外の学会で発表する機会を得るようになったが,もともとシンプルなコンセプトに基づく研究であり,データもそれなりに仮説を支持するものであったので,おおむね好評ではあったものの,なかには半信半疑という反応もあり,医療現場へ実際にこうした手法を持ち込むには時間と手間がかかることは容易に想像できた.それでも,データを積み重ね,コンセプトの発表から始まり,翌年には多数サンプルでの解析結果を加えて発表などするなかで,2018年には,せん妄を専門として頻回に診るコンサルテーションリエゾン精神科医の学会である,Academy of Consultation−Liaison PsychiatryからDlin/Fischer Clinical Research Awardを受賞する栄誉に恵まれた.一歩一歩,研究を進めることで,このアプローチの有効性を確かめ,医療現場での理解を広め,実際の患者の利益になるようにしたいと考えている.
おわりに―今後の課題および方向性―
今後の展開としては,アイオワ大学病院でさらに研究参加者を増やし,独立したサンプルで再現することでこのアプローチの有効性を確認することに加え,多施設研究による再現性の確認が必要になる.現在までに,日米の他施設の研究者から,多施設研究への参加希望をうかがっており,実際に始まっている施設もあるので,近いうちにデータの集積を行い報告できるものと期待している.
さらなる感度,特異度の向上のためのアルゴリズム開発についても,今後も研究を進めていく予定でおり,人工知能や機械学習を用いた取り組みも進んでいる.現在までに得られた中間結果も非常に有望であり,近い将来論文として発表する予定である.
何よりも,このアプローチが成功するかどうかは,多分に医療現場での使用しやすさに依存すると考えている.そのため,使用感を向上するための実地臨床現場での取り組みも重要である.幸い,アイオワ大学病院でも他院でも,せん妄に関する重要性は広く認知されるようになってきており,せん妄の臨床を改善する意欲は高いことを実感しているので,多職種からの意見を取り入れながら,よい製品につなげられれば幸いである.最終的には何よりも患者のもとに実際に届けることが目標であるので,そうしたビジョンを共有できる,意欲のある企業ともパートナーとして協力しながらさらなる研究を進めていきたいと考えている.
本論文はPCN誌に掲載された最新の研究論文21)を編集委員会の依頼により,著者の1人が日本語で書き改め,その意義と展望などにつき加筆したものである.
なお,本論文に関連して開示すべき利益相反として,著者はPredelix Medical LLCの共同創設者であるが,それに附随する過去の収入はない.
1) Boustani, M., Baker, M. S., Campbell, N., et al.: Impact and recognition of cognitive impairment among hospitalized elders. J Hosp Med, 5 (2); 69-75, 2010![]()
2) Doi, M., Gajraj, R. J., Mantzaridis, H., et al.: Effects of cardiopulmonary bypass and hypothermia on electroencephalographic variables. Anaesthesia, 52 (11); 1048-1055, 1997![]()
3) Ely, E. W., Inouye, S. K., Bernard, G. R., et al.: Delirium in mechanically ventilated patients: validity and reliability of the Confusion Assessment Method for the Intensive Care Unit (CAM-ICU). JAMA, 286 (21); 2703-2710, 2001![]()
4) Engel, G. L., Romano, J.: Delirium, a syndrome of cerebral insufficiency. J Chronic Dis, 9 (3); 260-277, 1959![]()
5) Fong, T. G., Tulebaev, S. R., Inouye, S. K.: Delirium in elderly adults: diagnosis, prevention and treatment. Nat Rev Neurol, 5 (4); 210-220, 2009![]()
6) Inouye, S. K., van Dyck, C. H., Alessi, C. A., et al.: Clarifying confusion: the Confusion Assessment Method. A new method for detection of delirium. Ann Intern Med, 113 (12); 941-948, 1990![]()
7) Inouye, S. K.: Delirium in older persons. N Engl J Med, 354 (11); 1157-1165, 2006![]()
8) Inouye, S. K., Kosar, C. M., Tommet, D., et al.: The CAM-S: development and validation of a new scoring system for delirium severity in 2 cohorts. Ann Intern Med, 160 (8); 526-533, 2014![]()
9) Inouye, S. K., Westendorp, R. G., Saczynski, J. S.: Delirium in elderly people. Lancet, 383 (9920); 911-922, 2014![]()
10) Kuczmarska, A., Ngo, L. H., Guess, J., et al.: Detection of delirium in hospitalized older general medicine patients: a comparison of the 3D-CAM and CAM-ICU. J Gen Intern Med, 31 (3); 297-303, 2016![]()
11) Lee, S., Yuki, K., Chan, A., et al.: The point-of-care EEG for delirium detection in the emergency department. Am J Emerg Med, 37 (5); 995-996, 2019![]()
12) Liu, J., Singh, H., White, P. F.: Electroencephalographic bispectral index correlates with intraoperative recall and depth of propofol-induced sedation. Anesth Analg, 84 (1); 185-189, 1997![]()
13) Marcantonio, E. R., Ngo, L. H., O'Connor, M., et al.: 3D-CAM: derivation and validation of a 3-minute diagnostic interview for CAM-defined delirium: a cross-sectional diagnostic test study. Ann Intern Med, 161 (8); 554-561, 2014![]()
14) McCusker, J., Cole, M., Abrahamowicz, M., et al.: Delirium predicts 12-month mortality. Arch Intern Med, 162 (4); 457-463, 2002![]()
15) McCusker, J., Cole, M. G., Dendukuri, N., et al.: Does delirium increase hospital stay? J Am Geriatr Soc, 51 (11); 1539-1546, 2003![]()
16) Nishimura, K., Yokoyama, K., Yamauchi, N., et al.: Sensitivity and specificity of the Confusion Assessment Method for the Intensive Care Unit (CAM-ICU) and the Intensive Care Delirium Screening Checklist (ICDSC) for detecting post-cardiac surgery delirium: a single-center study in Japan. Heart Lung, 45 (1); 15-20, 2016![]()
17) Pisani, M. A., McNicoll, L., Inouye, S. K.: Cognitive impairment in the intensive care unit. Clin Chest Med, 24 (4); 727-737, 2003![]()
18) Powers, K. S., Nazarian, E. B., Tapyrik, S. A., et al.: Bispectral index as a guide for titration of propofol during procedural sedation among children. Pediatrics, 115 (6); 1666-1674, 2005![]()
19) Schmidlin, D., Hager, P., Schmid, E. R.: Monitoring level of sedation with bispectral EEG analysis: comparison between hypothermic and normothermic cardiopulmonary bypass. Br J Anaesth, 86 (6); 769-776, 2001![]()
20) Schuurmans, M. J., Shortridge-Baggett, L. M., Duursma, S. A.: The Delirium Observation Screening Scale: a screening instrument for delirium. Res Theory Nurs Pract, 17 (1); 31-50, 2003![]()
21) Shinozaki, G., Chan, A. C., Sparr, N. A., et al.: Delirium detection by a novel bispectral electroencephalography device in general hospital. Psychiatry Clin Neurosci, 72 (12); 856-863, 2018![]()
22) Trzepacz, P. T., Mittal, D., Torres, R., et al.: Validation of the Delirium Rating Scale-revised-98: comparison with the delirium rating scale and the cognitive test for delirium. J Neuropsychiatry Clin Neurosci, 13 (2); 229-242, 2001![]()
23) van Eijk, M. M., van den Boogaard, M., van Marum, R. J., et al.: Routine use of the confusion assessment method for the intensive care unit: a multicenter study. Am J Respir Crit Care Med, 184 (3); 340-344, 2011![]()