杏林大学医学部付属病院高度救命救急センターにおける自殺未遂者支援の活動を振り返り,課題の検証を行い,医療機関のすべきこと,医療機関でできることが何であるのかを考える.
はじめに
もっている知識と経験の量と質によって支援の内容が変わってくる,と思っている.支援の内容が変わってくるということは到達点も変わってくる,結果が異なるということである.私たちにとっては,取るに足らない失敗であったとしても,対象者にとっては取り返しがつかない傷になることもある.その重さを日々感じながら仕事をするのが専門職であると思い日々業務を行っている.
救命救急センターの中になぜ精神科ソーシャルワーカー(PSW)がいるのか.どのような視点をもち,何を大切にしながら患者・家族の支援を行っているのか.そもそもどのような人が救命救急の場に「自殺未遂者」として登場するのか.どのような情報を共有することができれば治療がスムースに行えるのか.そしてその結果をどのように地域の関係機関と共有すれば再企図を防ぐことができるのか.救命を最優先課題とする現場で,「死にたい」という思いをもつ未遂者とどう向き合い,必要な支援を提供すべきか,日々悩み,考えたこと,感じたことを伝えたいと思う.
I.杏林大学医学部付属病院での試み
東京都三鷹市にある杏林大学医学部付属病院(以下,当院)の高度救命救急センターは東京都の多摩地区,および23区の西部地区にまたがる医療圏の1・2次,3次救急医療の基幹病院として1979年に設立された.30床のベッドを有し,年間1,800~2,000名の入院患者の治療にあたっている.この救命救急センターにおいて,PSWは全入院患者のインテーク面接を行い,早期に患者・家族の思い,課題を抽出し,課題解決に向けた支援を開始している.平均在院期間が7日を切る時間の制約の中で患者の身元確認,親族確認,保険確認などを行い必要な資源につなぐタイミングを逸することがないようにアセスメントを行っている.
入院患者の半数近くを占める患者が,自らを傷つけ搬送されてくる.彼らとのインテーク面接時には,企図までの生活背景,家族背景,何を大事にして,何に生きづらさを感じ生活をしてきた人なのか,その人の「人となり」を知りたいと思い,確認していく.
また,治療の場にいても,「死にたい気持ち」は持続しているのか,再企図の可能性を評価する.その人にとっての「企図」「未遂」はどのような意味をもっているのかを知りたいと思う.救命救急センターでの短期間のかかわりの中で,課題が何であるか,何ができることなのかを十分にアセスメントし,課題解決までをめざすことはほぼ不可能であると思う.
では何が可能なのか.どこにも登場しなかった「自殺志願者」がどのような理由であれ,何らかの治療が必要だという大義名分のもと,医療機関に登場してくれた,あくまで「きっかけ」にすぎないこの出会いに,当事者である患者,家族が陰性感情をもたないようにしていくこと.SOSを発信することすらしなかった,できなかった人たちに,「つながる」ことは,そう悪いことではない,そう思える「きっかけ」の提供が唯一できることなのではないかと思う.
私たち急性期の医療機関のスタッフは,患者にとって最初の支援者になることが多い.これまで課題を抱えながらも,相談する場や人にアクセスすることができず,あるいは社会資源や情報を手に入れることができないでいた人たちの課題に初めてふれ,整理せざるをえない.そのような人たちが,支援者というものに対して陰性感情を抱かずに,その後の支援をスムースに行うためにも,私たち急性期医療にかかわるものの役割は大きい,と感じている.
救命救急センターで会う人たちは,ほぼ初対面の患者・家族ばかりである.そもそも信頼関係が築けていない中での支援では,情報も主観的なものになりがちである.この情報を客観的なものにするためには,地域関係機関との連携が重要となる.私たち,医療機関にいる者が,地域の関係機関の協力を得て,「人とつながる」感覚に安堵するような体験を患者・家族にも経験してもらえたら,と思う.
未遂者支援においては,企図に至った背景を探る時間はもとより保険の使用許可を得るために割かれる時間も多い.厚労省の通達により,企図者の保険使用許可を促す動きはあるものの,現場では依然,企図前の通院歴,病名の有無により保険の使用許可が下りずに多額の医療費を請求せざるをえない場面に遭遇する.もともと,何らかの課題を抱えて企図に至る患者に自費請求をしてうまくいくわけがない.「勝手に助けておいて多額の医療費を請求されるなんてとんでもない」と言われることも一度や二度ではない.また,スタッフの側に立てば,自分が信念をもって行ったことが評価をされ,受け入れられていくことが専門性の後ろ盾,専門職として業務にあたるモチベーションの維持つながる.このモチベーションの維持には,専門性が適正に評価され,診療報酬に反映されるということが重要であると考え,医療費の未収が極力なくなるように,知恵を働かせている.
II.救命救急センターの支援からみえてきた課題
救命救急センターでのインテーク面接を行うようになって10年近くが経つ.
その間さまざまな経験をして数知れない失敗もしてきた.先行研究をしている方々にとってはあたり前のことかもしれないが,改めて多くの気づきもあった.再発防止および疾病の重篤化を防ぐことを視野に入れた支援の重要性を強く感じた.
何より,救命救急センターに入院する患者総数の半数近くを占める自殺企図患者の存在を目のあたりにし,その患者群の再発率,再入院の頻度の高さに現場ですべきことは何であるのか,というよりは,何ができるのかを考えざるをえない状況になった.
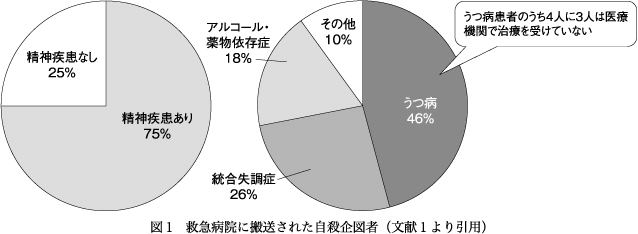
自殺企図者のうち,精神疾患を有するものの精神科治療を受けている人の割合は少ないというデータがある.うつ病患者のうち,4人に3人は医療機関で治療を受けていないとのことである(図1)1)2).しかし,救命救急センターで出会う企図者の多くはクリニックなどに通院をしているものの,医療機関を転々としていたり,自己中断をしていたり(中断まではいかないものの自身の都合で受診日が変更されたり,受診の間隔が不定期だったりしている)という患者が多い.あるいは意図的に「死にたい思い」を伝えず,処方薬を貯めている.そういった患者の多くから「薬をもっていて,いつでも死ねる,と思うことで今日一日を生きていられる」という言葉をたびたび聞く.
重症救急患者への救命治療が最優先される現場においてこの一群に対して十分時間を割き焦点を合わせて支援することの限界,葛藤も同時にみえてきた.この患者群をみていくと,上述するように,精神疾患を有するものの未受診であったり,治療中断となっている患者が半数を超えていた.この患者群をどう精神科医療につなげていくか.単に受診につなぐだけでは,何の問題解決にもならない.疾病や生きづらさを受け入れ,それらとともに生活していくことに気づくこと.その生活を支えるために地域の中にサポート体制を作ることができること.今回の入院が生活をしていくうえでの「仕切り直し」になることを理解してもらえるように丁寧に面接を行いたいと思う.その要として精神科医療があり,その必要性を当事者が十分理解し,自分にとって精神科での治療が不可欠であるとの気づきにつながり,生きづらさを解消する手段として精神科医療を生活の中に取り込むことができるように支援したいと思う.
この支援を入院期間の限られた急性期の医療機関である救命救急センターの場で完結することはできない,この点を自覚し,地域連携を図っていきたい.
III.地域連携の重要性
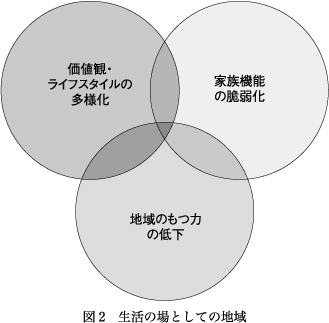
最近救命救急センターにいて強く感じることは地域自体がもつ力の低下であり家族機能の脆弱化でもある.本来医療機関に受診,入院する前に家族の中や,地域関係機関とのかかわりの中でアセスメントされ,解決されるべき課題が埋もれてしまっている.日々の生活の中では,さまざま問題はありながらも,何とか過ごせている人たちが,病気や障害をもつことで,生活が成り立たなくなり,医療の場で,ここに至って初めて課題が表面化する.つまり,病気の治療以前に解決あるいは取り組まなければならない課題があり,それがあるがために治療がままならない,退院支援が進まない,ということがたびたびある(図2)3).急性期の場で何が起きているのかを伝え,備えるべきことを予測して地域の関係機関と動いていく姿勢が医療機関に求められること,できることなのではないかと思う.この際,地域関係機関と医療機関,特に急性期医療の場との間には温度差が生じがちである.温度差があることで愕然とした経験もある.しかし,みているもの,支援を支える専門性の後ろ盾が各々違うのであるから温度差が生じてあたり前である.特に,「時間」の感覚の違いによる温度差も大きい.救命救急センターでは入院期間5日間の中でおおよその方向性を検討したい,あるいは検討しなければ,何も動けない.しかし,行政をはじめとする地域関係機関の動きには,調査,確認など時間がかかることも多い.双方,この点を理解したうえで当事者の権利が守られ,安全な生活が保障されるような支援が展開されることを心がけておかなければならない.
急性期の医療機関で立てられた治療計画,支援計画が次の療養先,あるいは地域での生活の中でも生かされるように,効果的な情報共有を行うことが重要になる.そのためには急性期の場が果たすべき役割・機能,地域の関係機関がめざす役割・機能を十分理解し連携を行う必要がある.急性期医療が果たすべき役割は,もちろん,適切な医療の提供ではあるが,危機介入,安全な場の保障,医学的な見地からの情報提供も忘れてはならないと思う.
逆に,医療機関に登場する企図者がすでに地域の中で多くの支援を受けながら生活をしてることもある.客観的な情報を得て,アセスメントを行うためには,地域関係機関からの情報を得,治療や支援計画に落とし込んでいくことも重要である.当事者からの情報だけでは的外れな支援を展開していってしまう危険性もある.個人情報の問題もあり,なかなか十分な情報共有ができない場合もある.ただ,これを大きなチャンスとして活用できたらと思う.当事者に,情報共有の必要性を理解してもらい,「みんなでサポートをしたい」,そのための支援体制の構築であることを伝えるチャンスとして.
地域連携の目的は地域の資源,支援者と当事者をつなぐことである.連携の目的がずれないよう,地域の関係者にも,当事者にも的確に情報や支援目標を伝えなければならない.社会資源とはどのようなものを指すのであろうか.問題が生じたときに,その問題を解決するためのニーズを充足させるために社会資源を活用する.社会資源には,さまざまな制度や設備,施設,サービスがある.個人や集団がもつ知識や技術も社会資源には含まれる.国や地方自治体がもつ公的(フォーマル)なものだけではなく,地域生活を営むうえで形成された私的(インフォーマル)なネットワークも重要な社会資源となりうる.最近では民間企業や各種の団体がさまざまな施設運営やサービスの提供を始めている.
また,医療機関にいる私たち自身も有効な社会資源として存在しなければいけないことは言うまでもない.制度は社会情勢や政治的な背景により変化する.変化を知り活用できるよう常に情報の集約にも努めなければならない.また,現場にいて制度と現状がそぐわないと感じるときは,ソーシャルアクションとして社会にその課題を提示していくことも重要となる.社会資源は完成されたものではなく,日々作り上げてゆくものだという意識が大切になる.
一方で,社会資源は「恩恵」として享受されるものではなく主体的・能動的に権利として活用されるべきもので,利用する人が自分にとって必要なものとして選択できるよう働きかける視点も必要になる.多くの制度が申請主義になっている理由もこのようなところにあるのかもしれない.つまり,社会資源というツールを用いて,患者や家族を支援する,社会資源の運用を通して,サービスと対象者をつなぐ,課題があれば新たに社会資源を創り出す,この3点が重要になる.
IV.PSWの視点
早期にPSWが介入することで問題の複雑化を防ぎ患者・家族との関係構築もスムースに行うことができる.この初期の介入がもつ有効性とは何か.
そもそも,「疾病を未然に防ぐこと」や,「疾病の治癒」「重症化を防ぐこと」のために医療を提供する場である医療機関に,なぜ福祉的な視点をもつPSWが存在するのであろうか.
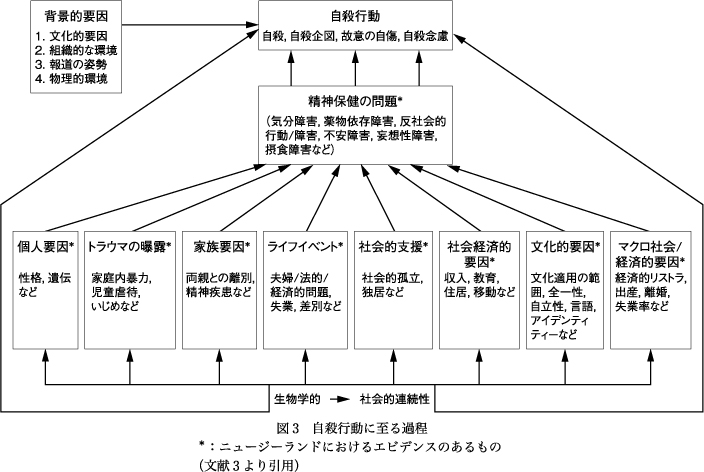
図3を見てもわかるように,救急の現場にいて目に見えている結果である,自殺行動の背景には個々の当事者がもつ生活上の課題がある.この見ようとしなければ見えてこない要因を掘り起し,支援の対象として捉えていくことがソーシャルワークであると思う.
患者・家族を地域で生活する人として捉え,その地域での生活と医療の現場をつなぐこと,医療の中に地域を取り込むこと,地域の中に医療機関での実践を返すこと,その「つなぎ」をすることがソーシャルワークであり,私たちが果たすべき役割であると考えている.つまり,医療の場で効果的な治療が行われ,病状の安定が図られたとしても,それが在宅での安定につながらなければ提供した医療の意味がないと考えている.急性期の治療を終え,在宅療養を視野に入れるのであれば生活状況や地域での支援体制,患者・家族の希望を取り入れた治療計画・看護計画がたてられるべきである,と思う.その際,医療機関で行われた治療や看護,援助を地域の支援体制の中で活かしていけるよう連携をとることが重要となってくる.この連携の要になるのが患者・家族との関係構築であると思う.それは院内のスタッフとの関係にとどまらず,地域関係機関の援助者との関係構築に効果的に作用するものであると思っている.「支援者」に対して患者・家族が抵抗感をもつことがないよう「最初の支援者」になりうる私たちは心して対応しなければいけない,ということを肝に銘じながら仕事をしていかなければならないと切に思う.
おわりに
私たちPSWがしなければいけないこととは何か.それは,家族や患者が伝えてくれた「思い」を聞いた者としてその「聞いた責任」を果たすということではないかと思う.企図者に出会う,最初の支援者となりうるかもしれない私たちに話をしてよかった,支援につながることも悪くないなと感じてもらえるような対応を心がけたい.企図者だけでなく家族や周りの人たちが,ことの意味を十分理解し,自分たちにとって何が必要なのかを探ろうという思いになってくれるのであればと思う.
なお,本論文に関連して開示すべき利益相反はない.