神経性過食症(BN)や過食性障害(BED)に対する認知行動療法(CBT)の有効性は,先行研究で実証されており,主要な治療ガイドラインで推奨されている.一方で,必要なトレーニングを受けたセラピストの不足や,セラピストの育成や治療に費やす時間とそれに見合う採算性などが実施阻害要因となっている.そのため,実用性が高く,治療への受容性が高い認知行動療法の開発が求められている.海外の主要ガイドラインにおいては,BNやBEDの治療において簡易的,低コスト,良好な治療効果を得られる低強度治療法として,CBTの手法を用いたガイドセルフヘルプが推奨されている.近年,精神疾患に対してインターネットを利用した治療介入をすることで,費用対効果と利便性を高められることが期待されている.過食症に対するオンライン認知行動療法(iCBT)の有効性は複数のランダム化比較対照試験で検証されている.NICEガイドラインでは,BNやBEDの治療法としてインターネットを用いたガイドセルフヘルプ(iGSH-CBT)が提案されており,欧米においてその有効性を実証するエビデンスが蓄積されつつある.BNやBEDに対するiGSH-CBTは,短期的には過食や嘔吐などが軽減することが示されている一方で,寛解するまでには至らず,長期的な治療効果に関しても十分な知見が得られていない.また,本邦においても今後の追加研究が必要な状況である.本稿では,摂食障害に対するiGSHの効果を検証した報告と,iGSH-CBTの国内での検証の状況について報告する.
2)千葉大学大学院医学研究院精神医学
3)学而会木村病院
はじめに
摂食障害(eating disorders:ED)はDiagnostic and Statistical Manual of Mental Disorders, Fifth Edition(DSM-5)5)では,主に神経性やせ症(anorexia nervosa:AN),神経性過食症(bulimia nervosa:BN),過食性障害(binge-eating disorder:BED)に分類されている.BNは,食べることを抑制できないという感覚を伴う反復する過食行動と,それに伴う体重増加を防ぐために行う自己誘発性嘔吐,拒食,下剤などの医薬品の乱用といった代償行動,そして体型や体重によって過度に影響を受ける自己評価を特徴とし,BEDは,自己嫌悪,抑うつ気分,強い罪責感や明らかな苦痛を伴う過食行動を認める一方で,代償行為を伴わないことを特徴としている.発症予防,早期介入の必要性19)29)を指摘されている一方で,未治療者が多い9)20)ことが急務の課題であり,実用性が高く,治療への受容性が高い治療法の開発が求められている.
I.過食症の有病率
過食症の有病率に関しては,海外,本邦で複数の疫学調査が行われているが,その有病率はさまざまであり,経済的または体型に対する文化的な影響により左右される.
Smink, F. R. E.らは2010年にオランダの青年期の若者を対象にしたコホート研究を行っている39).19歳女性の3.7%が何らかの摂食障害に罹患しているとされ,点有病率はBNが0.6%〔95%信頼区間(confidence interval:CI)0.2~1.3〕,BEDが1.6%(95%CI 0.9~2.7)であった.
Udo, T.らは,米国で2012~2013年に18歳以上の一般人口を対象とした調査研究を行い,生涯有病率,12ヵ月有病率を検討している43).生涯有病率,12ヵ月有病率は,BN,BEDともに女性のほうが高く,BNの生涯有病率は男性で0.08%〔標準誤差(standard error:SE)=0.03〕,女性で0.46%(SE=0.06),BEDの生涯有病率は男性で0.42%(SE=0.06),女性で1.25%(SE=0.10)であった.
本邦においては,Nakai, Y.らが16~23歳の京都府の女学生を対象とした点有病率の経年変化を検証している25).BNの点有病率は1982年に0.00%(95%CI 0.00~0.10),1992年に0.45%(95%CI 0.23~0.66),2002年に2.32%(95%CI 1.79~2.86)となっており,2000年代まではBNの有病率は増加傾向であったという結果だった.2000年代以降は,安藤の行った調査研究で,BN患者数の増加に関しては横ばい傾向であることが報告されている6).日本においては,BNの患者数は2000年代に入るまでは増加傾向であることは明らかであり,その後は横ばいで推移している.
II.過食症治療の重要性
EDの治療においては治療開始の遅れが予後に影響し19),BNにおいても,発症から治療開始までの期間が短期間であるほど予後良好であると報告されているが23)30),Austin, A.らによるシステマティックレビューでは,摂食障害患者が症状を有してから治療を開始するまでの期間はANが29.9ヵ月,BNが53.0ヵ月,BEDが67.4ヵ月と報告されており7),未治療期間が長いことが明らかとなっている.
Keel, P. K.らによるレビュー23)では,BNの治療継続による改善率に関して検討しており,1年後の追跡調査では27~28%,5~20年後の追跡調査では70%以上と,追跡調査期間が長くなるにつれて高くなることを指摘しており,5年後までに寛解を達成していない人は慢性経過を示している可能性が高いとしている.また,Steinhausen, H. C.らによるレビュー40)では,BNの転帰に関して,寛解が45%,軽快が27%,慢性化が23%としており,最終的には70%以上が寛解もしくは軽快した状態となるとしており,この2つの研究から治療継続期間が長いほど寛解の可能性が高いことが示唆される.
早期の治療開始とその後の治療継続が予後に影響するが,医療費の問題,治療へのアクセスの問題,スティグマへの懸念9)や病識の低さ20)から未治療の患者や十分期間治療を継続できないことが深刻な問題となっている.
また,BNと高い自殺リスクの関係が報告されており,一般集団と比較して自殺による死亡率が7倍高いとの報告がある29).他の精神疾患と比較しても,BNは自殺による標準化死亡比が7.5倍と一般集団と比較して自殺リスクが高く12),さらには,罹病期間が長いほど自殺企図率が増加すると報告されている3).これらの現状から治療の早期介入とその後の治療の継続を確保できる治療法の開発が求められている.
III.過食症に対する認知行動療法
1.過食症への認知行動療法の有効性
BNに対する認知行動療法(cognitive behavioral therapy:CBT)に関しては,その有効性を検証するランダム化比較対照試験(randomized controlled trial:RCT)による臨床研究が複数取り組まれており,約40%以上の症例に対してCBTは有効であり,かつ,十分な維持効果があると報告されている16).英国のNICEガイドライン26)においては,成人のBN,BEDに対する心理療法としてCBTは有効な治療法だと推奨されている(表1).BNに対するCBTの有効性が確立されつつある一方で,未治療のBNを有する患者が多くいるという点が問題となっており9)20),Sminkらの報告によると,オランダではBN患者は1割程度しか医療機関を受診していないとされている38).また,CBTの治療成績を悪化させる要因の1つとして高い治療脱落率が挙げられ13)14),セラピストと患者の治療同盟が脱落率に及ぼす影響が指摘されている24)35).
治療開始の初期段階で患者が受け入れやすいというような受容性の高い治療や,負担が少なく継続して受けることができる低強度の治療が求められており,近年では低強度のCBTとしてインターネットを用いたCBT(internet-based cognitive behavioral therapy:iCBT)の開発に関する検討が報告されている.
2.過食症へのインターネットを用いた認知行動療法(iCBT)
2000年代以降,過食症治療に関してのみならず,うつ病や不安障害などの精神疾患に対するインターネットを利用した治療介入に関する報告が増えつつある14).オンラインで介入することで,費用対効果や利便性が高く,多くの人がアプローチできる可能性があると考えられている8).iCBTにおいては,うつ病22),不安障害15),PTSD36),自殺予防48)などに対する治療効果が示されており,未治療者が多くいるBNの治療においても活用が期待されている.
Agras, W. S.らは,近年の過食症状に対するCBTに関した治療手段の進化をまとめている2).CBTの治療効果を高めることや治療へのアクセスを改善するためにさまざまな検討がなされてきており,特に近年はコンピューターやインターネットなどの技術を使用することへの検討が多くなされていることを指摘している.
1)BNおよびBEDへのiCBTの有効性
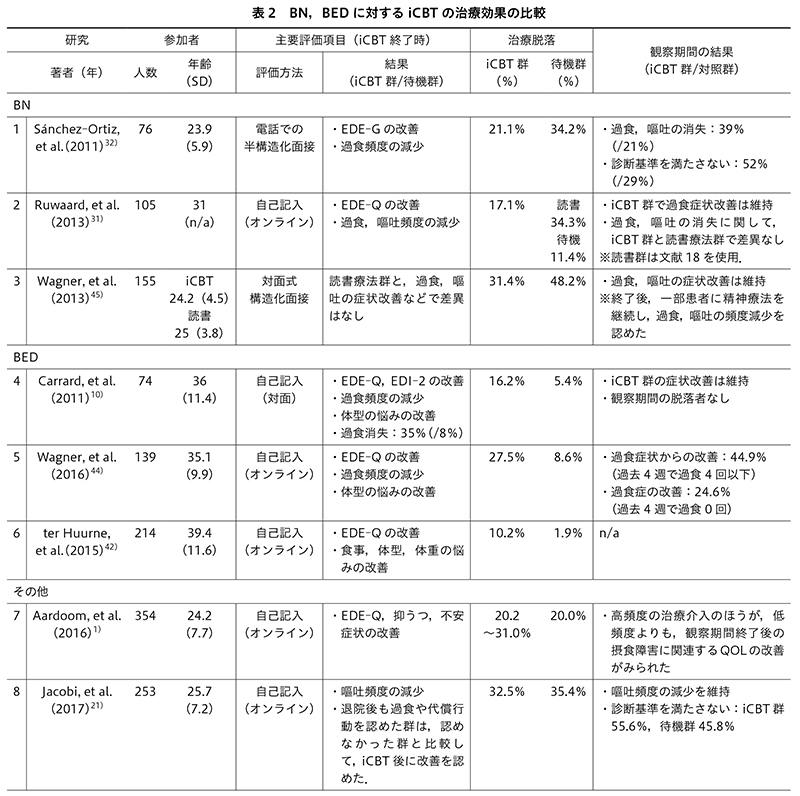
BNに対するiCBTの有効性に関するこれまでの研究では,iCBT群は待機群と比較して過食頻度の減少を認め31)32),読書療法群と比較した場合でも治療終了時に過食,排出行動,全般的摂食障害の症状に対してより大きい効果を認め,1年後の追跡調査でも症状の改善は維持された31)との報告がある(表2).
BEDに対するiCBTの効果を検証した報告は2つある.Carrard, I.ら10)は,BEDの診断基準を満たすまたは基準の一部を満たす(過食頻度は基準を満たしていない)成人女性を,BNに対するオンラインガイドセルフヘルプ認知行動療法(internet guided self help-CBT:iGSH-CBT)プログラムであるSalut BNをBED向けに改良し使用したiCBT群と待機群に振り分け比較した.iCBT群は治療期間中に週1回,フォローアップ期間中は月2回の頻度で電子メールを通した支援を受けた.セラピストは,参加者からメールが2週間返信のない場合に動機づけのための電話介入をした.iCBT群は待機群と比較し,過食頻度,るい痩への衝動,身体への不満,自尊心,QOLで改善を示し,6ヵ月後の追跡調査でもiCBT群の治療効果は持続した.
Wagner, B.ら44)は,BEDを有する成人を対象に,独自に開発したオンライン治療プログラムを使用したiCBT群と待機群に分け比較した.iCBT群への介入は計11回のパーソナライズされ構造化された文章の課題と,訓練を受けたセラピストによる個別のフィードバック,CBTで使用される心理教育などを用いて行われた.参加者が抑うつ状態などを呈した場合は,セラピストが電話やメールでサポートを行った.iCBT群は待機群と比較し,治療終了時において過食エピソード,EDの精神病理,抑うつ症状,体重減少において有意に改善し,これらの改善は1年間継続した.
EDの各疾患が混在する研究として,ter Huurne, E. D.ら42)は,Diagnostic and Statistical Manual of Mental Disorders, Fourth Edition(DSM-IV)4)に基づきBN,BED,特定不能の摂食障害(eating disorder not otherwise specified:EDNOS)の診断となった成人女性を対象に,Look at your eating(オランダ語でEtendebaas)というオランダで開発されたWebベースのCBTプログラムを使用したiCBT群と待機群に振り分け比較した.介入期間中は週2回,約20分間の電子メールまたは電話での支援を行い,参加者が希望すれば追加での電話連絡,メールの返信がなければ翌週に再度メールをするといった対応を取った.iCBT群では待機群と比較し,身体への不満,自尊心,社会機能と同様に摂食障害の全般的精神病理が有意に改善した.さらにBN,BED,EDNOS間でiCBTの効果を検証したが,iCBTはBEDに対して最も効果を認めた.
2)iCBTに関するその他の研究
Aardoom, J. J.ら1)は,iCBT中のセラピストによる電子メール,チャット,電話を使った異なる強度(頻度)のサポートを比較した.AN,BN,BEDを含めた摂食障害を有する参加者は,待機群以外はEDに関する包括的で一般的な情報が掲載されたウェブサイトを使用してiCBTを行った.iCBTを行う群を,コンピュータによって自動化されたフィードバックシステムのみによるサポートの群,フィードバックシステムに加えてセラピストによるメールまたはskypeによるサポートをする群を頻度に応じて週1回,もしくは週3回の2群に分けた合計3群に分け,待機群との間で比較検証した.チャットや電話相談は最大20分までで,メールは1回の返信のみとした.iCBTを導入した3群すべてで摂食障害の精神病理は改善し,また待機群と比較しても有意に改善していた.サポートを受けた群は受けていない群と比較し治療に満足を示したが,iCBTの強度の違いにより,ドロップアウトを含む臨床転帰には差はなかった.
Jacobi, C.ら21)は,BNの診断で入院治療を行い退院時にBNの中核症状が50%改善した成人女性を対象に,iCBTを利用して入院治療の成果を維持し退院後の症状再燃を抑制するかどうかを検証した.独自に開発した「IN@」というWebベースの退院後のケアを目的としたiCBTを導入した群と通常治療(treatment as usual:TAU)群に分けて比較した.毎月1時間のチャット,もしくは電子メールによる支援を行った.退院から9ヵ月後,両群で過食症状の消失率は約20%と群間差は認めなかったが,TAU群と比較してiCBT群では嘔吐の頻度が有意に下がっていた.入院を要した重症例を比較対象としているが,治療の脱落率はTAU群と比較して有意差は認めなかった.
3)iCBTの課題
上記8つの研究では,BN,BEDに対してiCBTは,他の心理療法と同等の治療効果と治療脱落率が期待できる傾向を認めたが,iCBT治療期間中の治療脱落率は,それぞれの研究によって脱落の定義が異なるため一概に評価をすることは難しく,10~30%と幅広い結果であった.対面でのCBT同様にiCBTでも高い治療脱落率が指摘されており47),iCBTでのドロップアウトの主要な理由として,iCBTではセラピストとの治療関係を築き上げることが困難であること,インターネットを介したコンピュータを使う作業に困難が生じることが指摘されている24).
おおむね,iCBTの有効性が期待される内容だが,多くが短期間の治療研究であり,長期間の治療成績に関する検証は十分でないことは考慮する必要がある37).また,多くの研究がiCBT群と待機群を比較しており,他の治療法(CBT-EDなど)との比較検証が十分でない2).
今後,携帯電話のアプリケーションを利用したCBTの登場も期待されるが,セラピストを介さずに使用すべきかどうかは要検討であり,現時点ではAN,BNともに,安全性への懸念からガイドなしでのアプリ単独の治療にiCBTは適していないと思われる2).
IV.過食症へのガイドセルフヘルプ
1.ガイドセルフヘルプとは
ここまで述べてきた通り,BNやBEDの治療においてCBTの有効性が認められている一方で,金銭面や医療アクセスの問題などから,多くの患者がCBTによる治療を受けられるという状況には至っていない.2000年代に入り,オックスフォード大学のグループは,BNやBEDの治療において,簡易,低コスト,良好な治療効果を期待できる治療法として,セルフヘルプのCBTであるガイドセルフヘルプを提唱した33).2017年に改訂されたNICEガイドライン26)では,成人のBN,BEDに対する心理療法として,CBTよりも前にガイドセルフヘルププログラムを行い,十分な改善を得られない,もしくは忍容性不良の場合に関して集団や個人でのCBTを行うことを推奨している(表1).また,ガイドセルフヘルププログラムの内容に関しても言及されており,CBTの考え方に沿ったプログラム内容であること,ガイド役であるコーチはプログラムのアドヒアランス向上により注力すること,自助努力の継続のためにコーチによる簡易的なサポートセッションを取り入れること,コーチはプログラム進行のサポートのみに注力することが述べられている.
コクランライブラリーでは,Perkins, S. S. J.ら28)によるEDに対するガイドセルフヘルプに関するレビューが紹介されている.そのなかで,BN,BEDおよび関連障害に対するガイドセルフヘルプ治療は,短期的にEDおよび,精神症状および対人関係機能を含むその他の症状を軽減し,治療効果とその重要性は認められている一方で,過食症状や嘔吐などのEDの中核症状の寛解にまでは至らないことが述べられている.
2.インターネットを用いたガイドセルフヘルプ
ガイドセルフヘルプの実施方法にはさまざまな手法があるが,オンラインで介入することで,金銭面や医療アクセスなどの問題を改善できる可能性がある8).iGSH-CBTプログラムの1つであるSalut BN27)は,スイスのNet Union社が開発したプログラムで,現在,千葉大学,国際医療福祉大学との共同研究でSalut BNの日本語版プログラムを開発中である.Salut BNは,変化への動機づけ,自己観察,行動の変化,思考の変化,問題解決法,自己主張,再発防止の7つのモデュールからなり,治療導入時にセラピストによる対面式の面接を行った後,プログラム内のメッセージシステムを使用し週1回のコーチによるサポートを継続し,4ヵ月間実施するiGSH-CBTである.援助者となるコーチは,事前にプログラム開発者から,プログラム実施中に必要なコーチングのための複数回の研修を受け,研修を修了した者のみがコーチングを行うことができる.研修修了者はプログラム実行中も,適宜,技術的なサポートを受けることができる.コーチの役割は,週1回,プログラム内の匿名化されたメッセージ機能を用いてメッセージをプログラム利用者に送信し,利用者のオンラインプログラム遂行をモニターする.プログラム利用者は,治療開始前にプログラムにログインできるアカウントを割りあてられ,メッセージの受信,送信は匿名を用いており,個人情報保護や情報セキュリティは担保されている.
本プログラムに関しては,欧州において複数の有効性に関する検討がなされている.
Fernández-Aranda, F.ら17)は,62例の成人女性のBN患者を対象にiCBT群と待機群に分けて症例対照研究を行った.過食,嘔吐の頻度をプログラム内の食事日記への記録を用いて評価した.過食,嘔吐の頻度の有意な改善を認め,また,摂食障害の重症度が低い患者に対しては特に有効であった.
Carrardら11)は,スイス,スウェーデン,ドイツ,スペインの4ヵ国,多施設共同で,127例の成人女性,BN,EDNOSの患者を対象に待機群を設けずに検証を行った.治療終了後,過食,嘔吐の頻度の減少を認め,代償行為である過剰な運動の頻度の減少も認めた.プログラム完遂者の23%は治療終結時に過食症状はなく,ドロップアウト率は25.2%であった.
Wagner, G.ら46)は,126例の成人女性,BN,EDNOSの患者を対象に,Salut BNを使用したiGSH-CBT群とGetting Better Bite by Bite34)を使用してGSHを行う読書療法群の2群間でRCT研究を行い,その後,18ヵ月のフォローアップを行うことで予後良好さや治療脱落の予測因子を検討した.両群間で過食,嘔吐の症状改善率に有意な差はなく,治療脱落も有意差を認めずほぼ同等の有効性を示し,iGSH-CBTの予後良好の予測因子としては,高い動機づけ,過食症状頻度の低さ,抑うつ症状の低さが挙げられた.
おわりに
過食症に対するiGSH-CBTは,短期的に過食や嘔吐を含む,EDに関連する症状を軽減することが示されている.一方で,過食や嘔吐などの主要な行動症状が寛解するまでには至らず,長期的な治療効果に関しても十分な知見が得られていない.今後,Salut BNのようなiGSH-CBTが広く普及することで,過食症に対する早期治療介入,治療脱落率の低下が大きく期待されるが,特に日本の臨床場面においては今後の追加研究が必要な状況である.
編注:本特集は,第117回日本精神神経学会学術総会シンポジウムをもとに井上幸紀(大阪公立大学大学院医学研究科神経精神医学)を代表として企画された.
なお,本論文に関連して開示すべき利益相反はない.
1) Aardoom, J. J., Dingemans, A. E., Spinhoven, P., et al.: Web-based fully automated self-help with different levels of therapist support for individuals with eating disorder symptoms: a randomized controlled trial. J Med Internet Res, 18 (6); e159, 2016![]()
2) Agras, W. S., Fitzsimmons-Craft, E. E., Wilfley, D. E.: Evolution of cognitive-behavioral therapy for eating disorders. Behav Res Ther, 88; 26-36, 2017![]()
3) Ahn, J., Lee, J. H., Jung, Y. C.: Predictors of suicide attempts in individuals with eating disorders. Suicide Life Threat Behav, 49 (3); 789-797, 2019![]()
4) American Psychiatric Association: Diagnostic and Statistical Manual of Mental Disorders, 4th ed (DSM-IV). American Psychiatric Association, Washington, D. C., 1994 (髙橋三郎, 大野 裕, 染矢俊幸訳: DSM-IV精神疾患の診断・統計マニュアル. 医学書院, 東京, 1995)
5) American Psychiatric Association: Diagnostic and Statistical Manual of Mental Disorders, 5th ed (DSM-5). American Psychiatric Publishing, Arlington, 2013 (日本精神神経学会 日本語版用語監修, 髙橋三郎, 大野 裕監訳: DSM-5精神疾患の診断・統計マニュアル. 医学書院, 東京, 2014)
6) 安藤哲也: 摂食障害の診療体制整備に関する研究. 厚生労働科学研究費補助金障害者対策総合研究事業〔障害者政策総合研究事業(精神障害分野)〕. 2015
7) Austin, A., Flynn, M., Richards, K., et al.: Duration of untreated eating disorder and relationship to outcomes: a systematic review of the literature. Eur Eat Disord Rev, 29 (3); 329-345, 2021![]()
8) Barak, A., Grohol, J. M.: Current and future trends in internet-supported mental health interventions. J Technol Hum Serv, 29 (3); 155-196, 2011
9) Becker, A. E., Arrindell, A. H., Perloe, A., et al.: A qualitative study of perceived social barriers to care for eating disorders: perspectives from ethnically diverse health care consumers. Int J Eat Disord, 43 (7); 633-647, 2010![]()
10) Carrard, I., Crépin, C., Rouget, P., et al.: Randomised controlled trial of a guided self-help treatment on the Internet for binge eating disorder. Behav Res Ther, 49 (8); 482-491, 2011![]()
11) Carrard, I., Fernandez-Aranda, F., Lam, T., et al.: Evaluation of a guided internet self-treatment programme for bulimia nervosa in several European countries. Eur Eat Disord Rev, 19 (2); 138-149, 2011![]()
12) Chesney, E., Goodwin, G. M., Fazel, S.: Risks of all-cause and suicide mortality in mental disorders: a meta-review. World Psychiatry, 13 (2); 153-160, 2014![]()
13) Cooper, A. A., Conklin, L. R.: Dropout from individual psychotherapy for major depression: a meta-analysis of randomized clinical trials. Clin Psychol Rev, 40; 57-65, 2015![]()
14) Cunningham, J. A., Gulliver, A., Farrer, L., et al.: Internet interventions for mental health and addictions: current findings and future directions. Curr Psychiatry Rep, 16 (12); 521, 2014![]()
15) Eilert, N., Enrique, A., Wogan, R., et al.: The effectiveness of internet-delivered treatment for generalized anxiety disorder: an updated systematic review and meta-analysis. Depress Anxiety, 38 (2); 196-219, 2021![]()
16) Fairburn, C. G., Jones, R., Peveler, R. C., et al.: Psychotherapy and bulimia nervosa. Longer-term effects of interpersonal psychotherapy, behavior therapy, and cognitive behavior therapy. Arch Gen Psychiatry, 50 (6); 419-428, 1993![]()
17) Fernández-Aranda, F., Núñez, A., Martínez, C., et al.: Internet-based cognitive-behavioral therapy for bulimia nervosa: a controlled study. Cyberpsychol Behav, 12 (1); 37-41, 2009![]()
18) Five Areas Ltd.: Overcoming Bulimia Online (OBO). (https://overcomingbulimia.com/) (参照2022-05-24)
19) Flynn, M., Austin, A., Lang, K., et al.: Assessing the impact of First Episode Rapid Early Intervention for Eating Disorders on duration of untreated eating disorder: a multi-centre quasi-experimental study. Eur Eat Disord Rev, 29 (3); 458-471, 2021![]()
20) Hart, L. M., Granillo, M. T., Jorm, A. F., et al.: Unmet need for treatment in the eating disorders: a systematic review of eating disorder specific treatment seeking among community cases. Clin Psychol Rev, 31 (5); 727-735, 2011![]()
21) Jacobi, C., Beintner, I., Fittig, E., et al.: Web-based aftercare for women with bulimia nervosa following inpatient treatment: randomized controlled efficacy trial. J Med Internet Res, 19 (9); e321, 2017![]()
22) Karyotaki, E., Efthimiou, O., Miguel, C., et al.: Internet-based cognitive behavioral therapy for depression: a systematic review and individual patient data network meta-analysis. JAMA Psychiatry, 78 (4); 361-371, 2021![]()
23) Keel, P. K., Mitchell, J. E., Miller, K. B., et al.: Long-term outcome of bulimia nervosa. Arch Gen Psychiatry, 56 (1); 63-69, 1999![]()
24) Linardon, J., Hindle, A., Brennan, L.: Dropout from cognitive-behavioral therapy for eating disorders: a meta-analysis of randomized, controlled trials. Int J Eat Disord, 51 (5); 381-391, 2018![]()
25) Nakai, Y., Nin, K., Noma, S.: Eating disorder symptoms among Japanese female students in 1982, 1992 and 2002. Psychiatry Research, 219 (1); 151-156, 2014![]()
26) National Institute for Health and Care Excellence (NICE): Eating disorders: recognition and treatment. 2017 (https://nice.org.uk/guidance/ng69) (参照2022-05-24)
27) NetUnion: Salut BN (https://www.netunion.com/salut_bn/index.php) (参照2022-05-24)
28) Perkins, S. S. J., Murphy, R. R., Schmidt, U. U., et al.: Self-help and guided self-help for eating disorders. Cochrane Database Syst Rev, 3; CD004191, 2006![]()
29) Preti, A., Rocchi, M. B. L., Sisti, D., et al.: A comprehensive meta-analysis of the risk of suicide in eating disorders. Acta Psychiatr Scand, 124 (1); 6-17, 2010![]()
30) Reas, D. L., Williamson, D. A., Martin, C. K., et al.: Duration of illness predicts outcome for bulimia nervosa: a long-term follow-up study. Int J Eat Disord, 27 (4); 428-434, 2000![]()
31) Ruwaard, J., Lange, A., Broeksteeg, J., et al.: Online cognitive-behavioural treatment of bulimic symptoms: a randomized controlled trial. Clin Psychol Psychother, 20 (4); 308-318, 2013![]()
32) Sánchez-Ortiz, V. C., Munro, C., Stahl, D., et al.: A randomized controlled trial of internet-based cognitive-behavioural therapy for bulimia nervosa or related disorders in a student population. Psychol Med, 41 (2); 407-417, 2011![]()
33) Schmidt, U., Lee, S., Beecham, J., et al.: A randomized controlled trial of family therapy and cognitive behavior therapy guided self-care for adolescents with bulimia nervosa and related disorders. Am J Psychiatry, 164 (4); 591-598, 2007![]()
34) Schmidt, U., Treasure, J., Alexander, J.: Getting Better Bite by Bite: A Survival Kit for Sufferers of Bulimia Nervosa and Binge Eating Disorders. Taylor & Francis Ltd. London, 2015
35) Sharf, J., Primavera, L. H., Diener, M. J.: Dropout and therapeutic alliance: a meta-analysis of adult individual psychotherapy. Psychotherapy, 47 (4); 637-645, 2010![]()
36) Simon, N., Robertson, L., Lewis, C., et al.: Internet-based cognitive and behavioural therapies for post-traumatic stress disorder (PTSD) in adults. Cochrane Database Syst Rev, 5 (5); CD011710, 2021![]()
37) Slade, E., Keeney, E., Mavranezouli, I., et al.: Treatments for bulimia nervosa: a network meta-analysis. Psychol Med, 48 (16); 2629-2636, 2018![]()
38) Smink, F. R. E., vanHoeken, D., Hoek, H. W.: Epidemiology of eating disorders: incidence, prevalence and mortality rates. Curr Psychiatry Rep, 14 (4); 406-414, 2012![]()
39) Smink, F. R. E., van Hoeken, D., Oldehinkel, A. J., et al.: Prevalence and severity of DSM-5 eating disorders in a community cohort of adolescents. Int J Eat Disord, 47 (6); 610-619, 2014![]()
40) Steinhausen, H. C., Weber, S.: The outcome of bulimia nervosa: findings from one-quarter century of research. Am J Psychiatry, 166 (12); 1331-1341, 2009![]()
41) Swift, J. K., Greenberg, R. P.: A Treatment by disorder meta-analysis of dropout from psychotherapy. J Psychother Integr, 24 (3); 193-207, 2014
42) ter Huurne, E. D., de Haan, H. A., Postel, M. G., et al.: Web-based cognitive behavioral therapy for female patients with eating disorders: randomized controlled trial. J Med Internet Res, 17 (6); e152, 2015![]()
43) Udo, T., Grilo, C. M.: Prevalence and correlates of DSM-5:defined eating disorders in a nationally representative sample of U. S. adults. Biol Psychiatry, 84 (5); 345-354, 2018![]()
44) Wagner, B., Nagl, M., Dölemeyer, R., et al.: Randomized controlled trial of an internet-based cognitive-behavioral treatment program for binge-eating disorder. Behav Ther, 47 (4); 500-514, 2016![]()
45) Wagner, G., Penelo, E., Wanner, C., et al.: Internet-delivered cognitive-behavioural therapy v. conventional guided self-help for bulimia nervosa: long-term evaluation of a randomised controlled trial. Br J Psychiatry, 202 (2); 135-141, 2013![]()
46) Wagner, G., Penelo, E., Nobis, G., et al.: Predictors for good therapeutic outcome and drop-out in technology assisted guided self-help in the treatment of bulimia nervosa and bulimia like phenotype. Eur Eat Disord Review,, 23 (2); 163-169, 2015![]()
47) Watson, H. J., Levine, M. D., Zerwas, S. C., et al.: Predictors of dropout in face-to-face and internet-based cognitive-behavioral therapy for bulimia nervosa in a randomized controlled trial. Int J Eat Disord, 50 (5); 569-577, 2017![]()
48) Yu, T., Hu, D., Teng, F., et al.: Effectiveness of internet-based cognitive behavioral therapy for suicide: a systematic review and meta-analysis of RCTs. Psychol Health Medicine, 1-18, 2021![]()