東京都立松沢病院は,2020年3月6日を皮切りに精神疾患を併存する新型コロナウイルス感染症(COVID-19)確定/疑い患者を2020年5月9日までに73名受け入れている.今後のCOVID-19患者数の増加に伴い,精神疾患併存例も増加することが見込まれる.本報告では第一報として2020年5月9日時点の当院の体制と,患者についての中間報告を行う.さらに今後の課題提示として,精神疾患併存のCOVID-19患者ならではの問題を共有する.
2)東京都立松沢病院内科
受理日:2020年7月7日
はじめに
2019年冬,中国武漢から拡大した新型コロナウイルスSARS-CoV-2により引き起こされる新型コロナウイルス感染症(Coronavirus Disease 2019:COVID-19)は2020年1月に本国内でも確認され,3月下旬から急増し,4月上旬にピークを示した後,減少に転じているとはいうものの,その動向はいまだ予断を許さない.当院(東京都立松沢病院)は,2020年3月6日に最初のCOVID-19疑い患者を受け入れた.患者の増加に伴い,2020年4月1日より体制を変更し,5月9日までの間に精神疾患を併存するCOVID-19確定/疑い入院患者73名を診療した.本報告では当院からの第一報として2020年5月9日時点の精神科病院である当院の体制と,患者についての中間報告を行い,今後の精神科領域でのCOVID-19対策についての課題提示を行う.
本論文の調査については,東京都立松沢病院倫理委員会で承認(2020年度第6号)を得ている.
I.体制
1.院内全体
当院は,許可病床898床(精神科808床,一般90床),建物延床面積96,311 m2の施設からなり,2020年4月1日時点で週4日勤務以上の常勤医師数104名(精神科医65名,身体科医23名,初期研修医16名),看護師数540名である.東京都におけるCOVID-19感染拡大を受け,2020年3月30日以降,毎朝8時30分より,医師,看護師,事務の各部門の責任者で会議を行い,受け入れ状況,治療状況,医療資源の状況,スタッフの健康状態・感染防御に対する教育方針などを報告,決定している.2020年5月9日時点で当院の患者,スタッフの院内感染は確認されていない.スタッフのメンタルヘルスケアは現場の精神科医と産業医が連携し行っている.医師,看護師だけでなく職場にかかわる全スタッフがCOVID-19に関する正しい知識を獲得し,COVID-19を正しく警戒することが,感染予防のためにもメンタルヘルスケア上も重要と考え,各職種からの疑問をアンケートで拾い上げ,身体科医による講義を定期的に行っている.
2.病 棟
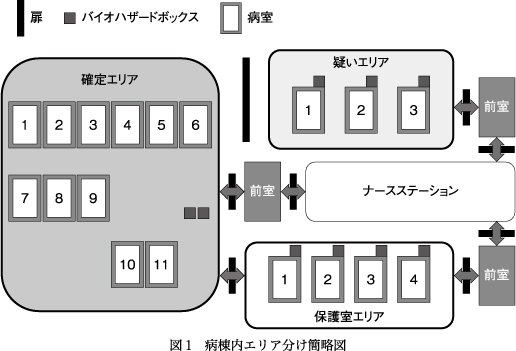
当院は3つの救急病棟,4つの急性期病棟(青年期病棟含む),5つの社会復帰病棟,2つの認知症病棟,2つの精神科身体合併症病棟,回復期病棟,医療観察法病棟,薬物・アルコール依存症病棟,精神病棟,一般病棟,感染症病棟を含む22の病棟からなる.精神疾患を併存した結核患者用の感染症病棟は閉鎖病棟で,その一部で陰圧管理が可能であり,陰圧エリア前には個人防護具(personal protective equipment:PPE)脱着のための前室を有する.この病棟は平常から精神科医1.5名(1名は他病棟と兼務),身体科医2~4名(他病棟と兼務)が勤務していた.この病棟の非陰圧エリアは,普段は感染症を伴わない精神疾患罹患者が利用しているが,今回の運用に伴い,院内の他の病棟に転室し入院治療を継続した.また,2020年4月1日時点で,陰圧エリアに入院していた結核患者のうち,排菌者はいなかったため,他病棟の一般床へ転室し入院加療を継続した.そして2020年4月1日より,全国的なCOVID-19患者の増加に伴い感染症病棟をCOVID-19専用の対策病棟と設定した.医師の人員を増員し,精神科医3名,身体科医4名(他病棟と兼務)とし,看護師は15名が勤務し,COVID-19確定/疑い患者の診療を行った.1,196.91 m2の病棟(4人床が7,1人床が17,合計45床)のうち「確定エリア」(4人床が1,1人床が10,すべてを個室利用し合計11床)127.6 m2,「疑いエリア」(4人床が3,すべてを個室利用し合計3床)96.62 m2,「保護室エリア(確定/疑い患者ともに対応可能)」(1人床が4,すべてを個室利用し合計4床)38.33 m2と3つのゾーニング(図1)を行った.また,東京都福祉保健局精神科救急事業のケースや,上記の保護室エリアで対応が困難な精神運動興奮の顕著な患者などに対して,3つある救急病棟の1つで全30床(保護室14床)からなる救急病棟の保護室エリアのうち,前室としてPPE着脱場所が確保可能な一画(4床)もCOVID-19対応病床とした.病床はすべて個室利用とし,COVID-19確定/疑い患者への対応時には全スタッフがPPE(N95マスク,ガウン,フェイスシールド,グローブ)着用を原則とした.
PPEとして,N95マスク460個,サージカルマスク5,400個,ガウン430着,フェイスシールド60個,グローブ38,200個の備蓄を従来より当院として行っていた.2020年4月1日時点で,全スタッフのサージカルマスク標準装備,スタンダードプリコーションの徹底を義務化した.供給不足による物品不足が予想されたため,サージカルマスクは全スタッフ週2枚の使用,N95マスクは当該病棟のスタッフで週1枚の使用とし,特に飛沫を浴びるなど汚染がない限りマスクは再使用した.フェイスシールドは,再使用可能なものに関して使用ごとにアルコール消毒を行い再使用した.2020年3月6日から5月9日までの間に東京都・厚生労働省からの配給,病院購入分を併せてN95マスク7,080個,サージカルマスク146,150個,ガウン12,510着,フェイスシールド2,418個,グローブ146,150個を確保した.2020年3月6日から5月9日までの間にN95マスク610個,サージカルマスク7,100個,ガウン4,500着,フェイスシールド311個,グローブ66,300個を使用した.
COVID-19疑い患者に対しては,処置の内容に応じてPPE使用部位を調整し診療を行った.マスク以外のPPEについては部屋ごとの使用とし,COVID-19疑い患者の部屋は外にレッドゾーンを作り(図2),レッドゾーン内のバイオハザードボックスにPPEを廃棄することとした.COVID-19確定患者の診察は,他の感染症を疑わない限り同じPPEで診察を行うが,手袋のみは患者ごとの交換とした.医師・看護師は,各エリア専属とはせず,全エリアの診療を行った.なお「COVID-19疑い患者」とは,発熱や呼吸器症状などにより身体科医の判断でCOVID-19が疑われるとされた患者である.診断の確定と否定は,咽頭ぬぐい液からのSARS-CoV-2 PCR検査結果と臨床症状を併せて総合的に身体科医により判断された.当院は現在,面会外出制限を行っており,新規精神科入院患者は精神科救急病棟にのみ入院し,14日間以上の観察期間を経て発熱・呼吸器症状などがなくCOVID-19を疑わない場合は,必要に応じて他病棟に転棟することとしている.観察期間後も,発熱・呼吸器症状に注意し経過観察を行った.2020年4月以降に新規入院した患者で,14日間の経過観察期間後にCOVID-19疑い患者となった例は確認されていない.また,COVID-19診断が否定された患者で,その後入院中にCOVID-19診断が確定した患者はいなかった.
3.外 来
当院に来院する全員にエントランスで検温によるトリアージを行っている.発熱患者やCOVID-19を強く疑う患者はすべて,院内に入る経路を別とし,他患者と接触がないよう検査経路,入院経路の動線を定めた.該当患者に対しては外来の陰圧診察室で「発熱外来」として身体科医が先に診察を行い,「COVID-19疑い患者」としての対応を行うかどうかを決定した.これらもすべてPPE装着のうえ,対応した.
4.画像検査
すべてのCOVID-19確定/疑い患者のCTやX線検査などの放射線検査は換気が可能な検査室で行い,各検査終了後は十分な換気と,アルコールによる環境消毒を行った.
II.患者内訳
東京都には他にCOVID-19の診断が確定した精神疾患罹患者,あるいは,COVID-19が疑われる精神疾患罹患者を受け入れる医療機関がない.そのため2020年4月上旬に東京都管内の行政との申し合わせで,東京都内で新規に罹患し保護されるなどした精神科医療機関の入院患者や認知症罹患者が入所する施設などの入所者がPCR検査などでCOVID-19の診断が確定した場合にも当院が受け入れを行う方針が都内の医療機関に周知された.本調査期間中に入院要請があったのはすべて東京都内在住,もしくは東京都内で保護されたり,入院中の患者であった.
その結果,外来から入院した「COVID-19確定/疑い患者」に加えて,入院中の患者から発生した「COVID-19確定/疑い患者」を,2020年3月6日から5月9日までに73名診療した.73名中,男性が36名,女性が37名であった.平均年齢は60歳(±22,最大91,最小18)である.
73名中,8名が一般入院,5名が任意入院,53名が医療保護入院,6名が緊急措置入院・措置入院,1名が医療観察法による入院であった.
73名中,21名が院内発生,17名が当院外来かかりつけ患者,18名が精神科新患患者,他院精神科からの転院が14名,他院身体科からの転院が3名であった.このうち,東京都福祉保健局精神科救急事業の依頼が6名,東京都福祉保健局新型コロナ調整本部の依頼が2名,保健所からの依頼が9名,精神科を有する総合病院からの依頼が3件である.
73名中,日本国籍が69名,日本を含まないアジア国籍が2名,アフリカ国籍が1名,オセアニア国籍が1名であった.
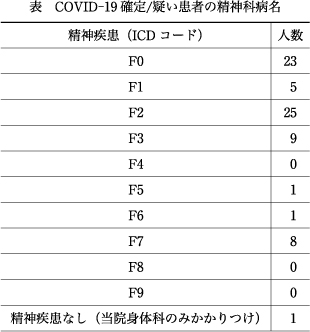
73名の精神科病名内訳を表に示す.
73名それぞれにCOVID-19疑いとしてPPE対応を行った「COVID-19対応を行った」期間の日数を図3に示す.
73名中,COVID-19確定患者は10名であった.COVID-19確定患者10名の平均年齢は77歳(±18,最大91,最小27)である.10名全員が医療保護入院で,日本国籍であった.COVID-19確定患者10名のうち9名の精神科病名がF0(うち,9名が認知症),1名がF7(精神遅滞)であった.COVID-19確定患者10名のうち7名で身体的拘束を実施し,3名で隔離施錠を実施した.
III.治療上の課題
COVID-19の診療をしながら精神医療を行う際の課題を,以下に示す.
1.PPEを装着し精神医療を行う際の課題
PPEを装着するため,名札はおろか,髪型も顔も見せられずに診察を行わなくてはならない.患者からすると,看護師も医師も見分けがつかず,声でのみしか相手を判断できない状況は,ストレスフルであると想像できる.このような潜在的にラポール形成が困難となる状況のなか,患者に安心感を与え,ラポール形成を行うために,毎回名前と職種を名乗ることや支持的に接することなどの工夫がなされた.一方,このような状況が不穏をきたす要因となることも,避けられない状況であったと考えられた.感染防御をしつつ不穏患者に対応することの困難さは毎日のように経験された.暴力リスクが高くなるほど,多くのスタッフが同時にかかわる必要が生じ,また,感染症患者からの飛沫やエアロゾルが飛散するリスク,安定したPPEの装着が妨げられるリスクも高まるため,スタッフの感染のリスクも高くなる.行動制限時にはより頻回な診察が必要となるが,そのことも感染のリスクを高くする.上記の事例の場合,PPEの使用や取り替えの頻度が増し,PPEの消費も増加する.
2.COVID-19確定/疑い患者のADL低下についての課題
個室管理を行うためには,不穏患者,歩行状態の不安定な患者への行動制限実施率が高くなってしまう.そのため,ADLの低下がしばしば観察される.ADL低下予防の取り組みとして,COVID-19確定患者のなかで他の感染症を疑わない者は食事時に行動制限を解除し,2 m以上のソーシャルディスタンスを保ちながら集団食をすることを開始した.また,感染防御のうえ,理学療法士によるリハビリテーションも開始を検討している.
3.COVID-19確定患者の診療についての課題
COVID-19確定患者の診療では,画像検査を含む検査を適宜施行し,症状と併せて観察を行った.当院のCOVID-19確定患者の退院基準は,①症状が軽快し,②PCR検査で2回連続の陰性を確認することとしている.COVID-19確定患者の最長入院期間は31日であり,2020年5月9日時点でいまだCOVID-19確定患者の退院者は出ていない.一般的なCOVID-19患者〔国立感染症研究所の報告1)によると平均14.3日(±5.2)〕に比べ,精神疾患併発患者では入院治療期間が長期化している可能性があり,今後調査が求められる.ただし,国立感染症研究所の報告では退院日が確定している症例のみを対象としているのに対して,今回の報告では,COVID-19の確定診断がついた患者は10名と少なく,1名も退院していないなかでの結果であるので,単純に比較することはできない.
確定患者10名のうち,精神遅滞の1名,認知症の4名は入居施設内での集団感染,残る5名は自宅からの入院ですべて認知症である.在宅5名のうち,2名は独居,2名は配偶者との二人暮らしであった.家族のなかに障害者のいる世帯で,もともとかろうじて在宅生活を維持していた患者もあり,入院が長期化すれば,退院後の生活について,より濃厚なソーシャルワークが必要となる.施設からの入院者についても,福祉施設の医療状況を勘案して,一旦,他の精神科病床での療養,観察が必要な事例が多い.
なお,入院期間中,家族との面会は許可していない.家族への電話での病状説明を週に数回程度行うなど,面会ができないことへの配慮を行った.本人・家族から求めがあれば,一般の面会時間の範囲内でインターネットを介した遠隔面談ツールで家族などと交流する機会を設けている.
4.COVID-19疑い患者の診療についての課題
COVID-19疑い患者に対しては,その全員がCOVID-19感染の可能性があると考えて診療を行うが,COVID-19疑い患者の診断否定が続くなかで,しばしばスタッフ間で,画一的な感染防御策を行うことへの緊張感の維持が難しい場面があった.そのため,「おそらくこの患者もCOVID-19ではないのではないか」という気のゆるみから,当然の感染防御策を省略することのないように,注意喚起し,感染防御策を徹底した.
IV.体制の課題
当院では従来より精神科身体合併症医療を行っており,地域連携を行いながら,精神科的・身体科的に急性期の患者の診療を行ってきた.新興感染症であるCOVID-19の出現に伴い,図3に示すとおり,対応事例が重なりながら加速度的に増えるなか,日々手探りの部分はあるも迅速な体制作りを行えたのは,当院が平時より精神科医と身体科医が連携し精神科身体合併症医療を行う体制にあったことで可能となったと考えられる.新たな感染症流行時に,精神疾患の併存例を受け入れられる病院は少ない.中国の報告3)では,精神疾患罹患者がCOVID-19を発症すると,医療現場での精神疾患に関連する差別のために,迅速な医療サービスの利用が阻害される可能性があることに言及している.今後のCOVID-19患者数の増加に伴い,精神疾患を併存するCOVID-19患者受け入れ体制の拡充が求められる.そのために短期的には総合病院での精神疾患併存患者受け入れの拡充が望まれ,長期的には精神科身体合併症医療の充実が必要である.
おわりに
当院は多くの精神科病院からのCOVID-19疑い患者を速やかに受け入れた.中国での報告2)では,精神科病院に入院中の患者の感染管理対策を実施することの難しさが指摘されている.結果的にCOVID-19の診断が否定されたケースが多かったものの,各精神科病院のCOVID-19疑い患者の受け入れを当院で迅速に行ったことにより,その精神科病院に入院すべき他の患者が入院することができたと考えられる.当院が精神科病院からのCOVID-19疑い患者を迅速に受け入れたことで,地域の精神医療の崩壊を防いだ.現在,高齢者施設・障害者施設でのアウトブレイクが生じており,今後は施設と病院のさらなる連携が望まれる.
なお,本論文に関連して開示すべき利益相反はない.
1) 国立感染症研究所: 感染症発症動向調査及び積極的疫学調査により報告された新型コロナウイルス感染症確定症例287例の記述疫学 (2020年3月9日現在). 2020 (https://www.niid.go.jp/niid/ja/covid-19/9489-covid19-14-200309.html) (参照2020-05-12)
2) Xiang, Y. T., Zhao, Y. J., Liu, Z. H., et al.: The COVID-19 outbreak and psychiatric hospitals in China: managing challenges through mental health service reform. Int J Biol Sci, 16 (10); 1741-1744, 2020![]()
3) Yao, H., Chen, J. H., Xu, Y. F.: Patients with mental health disorders in the COVID-19 epidemic. Lancet Psychiatry, 7 (4); e21, 2020![]()