ハームリダクションは,合法・違法にかかわらず,必ずしも薬物の使用量は減ることがなくとも,その使用により生じる健康・社会・経済上の悪影響を減少させることを主たる目的とする政策・プログラムとその実践である.道徳モデルや疾病モデルとは異なる視点で物質使用問題をとらえ,断酒・断薬を唯一のゴールとする従来型の治療・支援方法とは異なるアプローチを用いる.ハームリダクションでは,アルコールを含むさまざまな物質の使用によって引き起こされるハーム(有害な結果)を減らすことにフォーカスし,より健康的に,より安全に物質を使用する方法を積極的に提案する.アルコール問題に対するハームリダクションの目標は,(i)飲酒に関連したハームを減らすこと,(ii)個人のニーズに合った目標を設定し,非寛容方式とは別の対応でサービスを提供すること,(iii)従来の予防・治療の代替となる敷居の低いサービスを提供し,支援へのアクセスを促進すること,である.本稿ではアルコール問題に対するハームリダクションについて,海外での取り組みを中心に具体的な実践とその効果について解説する.
2)国立精神・神経医療研究センター精神保健研究所薬物依存研究部
3)東京大学医学部附属病院精神神経科
https://doi.org/10.57369/pnj.23-052
受理日:2023年1月6日
はじめに
近年,わが国でもハームリダクション(Harm Reduction:HR)という言葉を耳にする機会が増えた.HRは,1980年代,注射器の共有に伴うHIV感染症の予防や薬物使用者における権利擁護運動とともに主にヨーロッパの国々において広まった.また,ヘロインをはじめとした重度のオピオイド依存症に対するメサドンの処方が実施されるようになり,医療現場や刑事施設においても薬物使用に伴う健康被害や社会的問題を低減する取り組みとして広まっていった.さらに,「War on Drugs」と呼ばれる厳罰政策によってもたらされた薬物使用者に対するスティグマや社会経済的損失が問題視されるようになり,これまでの薬物政策に伴う社会的課題を解決するための方策としての側面を持ち合わせている.したがって,HRについて紹介されるとき,主に薬物使用に対する政策や実践がメインとなることが多いが,本来HRはアルコールを含む精神作用物質全般を対象としている.特に,あらゆる国で健康問題や社会問題となることが多いアルコール使用に対するHRの取り組みは,世界各国で実践され,そのエビデンスが蓄積されている.世界保健機関(World Health Organization:WHO)もアルコール依存症の予防や治療の目標として幅広いゴールを設定することを推奨しており,飲酒に伴い生じるハーム(有害な結果)の低減や慢性的で過度な飲酒に起因する社会経済的な問題の低減をめざすべきであるとしている68).
わが国においても,アルコール健康障害は,本人の健康の問題のみならず家族への深刻な影響や重大な社会問題を生じさせる危険性が高いことを鑑み,2013年に『アルコール健康障害対策基本法』が成立した22).この基本法の目的は,「アルコール健康障害対策を総合的かつ計画的に推進して,国民の健康を保護し,安心して暮らすことのできる社会の実現に寄与すること」であり,基本理念のなかには,アルコール健康障害に関連して生ずる飲酒運転,暴力,虐待,自殺などの問題に対する施策との有機的な連携を図ることも含まれている.つまり,飲酒によって生じるハームへの対策を総合的に講じることが求められている.しかし,アルコール健康障害対策推進基本計画には23),減酒指導やブリーフ・インターベンション(brief intervention:BI)に関する言及はあるものの,HRの理念に即した具体的な対策はほとんど含まれていない.例えば,小学校から高等学校における教育の基本方針としては,飲酒に伴うリスクの教育が強調され,未成年者の飲酒ゼロの姿勢が貫かれており,さまざまな背景や理由から飲酒する未成年がいることについては想定されていない.また,アルコール依存症に対する医療の充実について記載はあるが,治療が必要な人が適切な医療につながっていないという課題の根本的な原因の追究や解決,飲酒に伴うハームを予防するための具体的な方法に関する記述は見あたらない.
そこで本稿では,HRの定義や考え方を説明し,海外におけるアルコール問題に対するHRの実践について紹介する.社会的課題としてのアルコール使用問題を,どのようにとらえ解決するかについて,HRの観点から考える一助となればと思う.
I.ハームリダクションとは何か
1.ハームリダクションの定義および理念
HRは,「合法・違法にかかわらず,必ずしも薬物の使用量は減ることがなくとも,その使用により生じる健康・社会・経済上の悪影響を減少させることを主たる目的とする政策・プログラムとその実践」と定義されている17).アルコールを含むさまざまな精神作用物質の使用が減ることがなくとも,物質使用によって引き起こされるハームを減らすことを目的とした取り組みであり,より健康的に,より安全に物質を使用する方法を積極的に提案する活動である.
HRでは,そもそも物質使用は人々の生活のなかにごく普通に存在することであり,ゼロにすることは現実的ではないという立場をとる.一般的に,多くの人はほどほどに飲酒や薬物を使用しており,飲酒・薬物使用に期待する効果を最大限に,悪影響は最小限にしたいと考えている.そのため多くの人のニーズは,より安全に飲酒・薬物使用する方法を知りたい,正しい情報に基づき自分で判断し自身の行動を決定したいといったものである.このようなニーズに対応するために,HRでは物質使用に伴う悪影響を減らすために役に立つ情報提供を行い,ターゲット集団が心理的にも物理的にもアクセスしやすい支援を提供する.また,HRでは物質そのものの中止や使用量低減よりも,物質使用に伴うハームの低減にフォーカスする.物質使用が継続されていても,ハームが減っていればハームリダクションは成功していると考える.そして,支援においては何より安全が優先される.そのため,感染症や過量服薬などの生命にかかわる状態や,心身の健康が脅かされる危険な環境下における物質使用といった,より緊急度が高い問題に積極的に介入する.「Do no harm(害を与えない)」「Do less harm(害をより少なくする)」を原則とし,困っている人や弱っている人をさらに窮地に追い込むようなことはしない.またHRでは,物質使用や物質使用に伴う問題を連続体としてとらえ,「One size does not fit all」の考えに基づき,「その時,その人」が希望する目標ややり方を重視する.社会や支援者の理想や価値観ではなく,その人の選択,責任,セルフマネジメントを尊重し,段階的に小さなステップを踏みながら,その人の希望や状況に応じて目標を柔軟に変更する.そのためHRの支援では,さまざまなニーズに対応するための支援の選択肢を数多く用意することが必要となる.HRの対象は,物質を使用している・使用する予定のあるすべての人であり,とりわけ物質使用に関連した何かしらの悪影響や困りごとを抱えている人である.対象には,断酒・断薬を希望しない人,断酒・断薬を試みたもののうまくいかなかった人も含まれる.
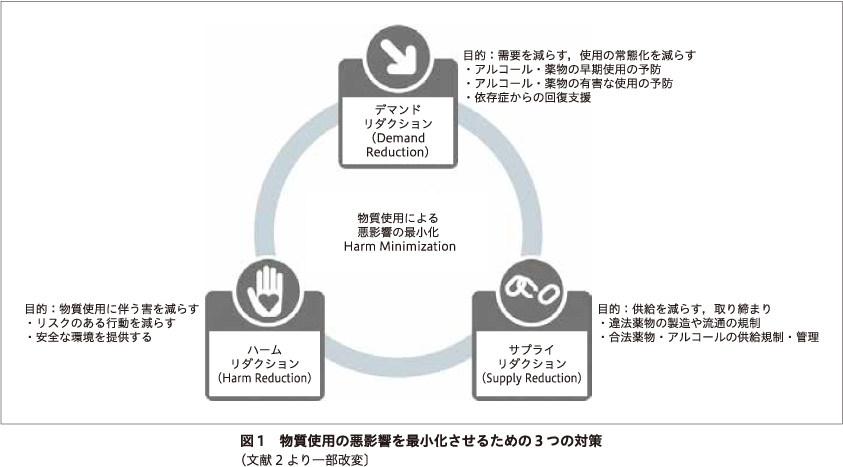
HRは,「物質使用を大目にみる取り組み」「断酒・断薬を否定するもの」と誤解されることがある.しかし実際は,HRは,物質使用について賛成でも反対でもない立場をとる.物質使用は現実に起こっている事実にすぎず,HRが誰かの物質使用をやめさせることも,誰かに物質を使用させることもない.また,断酒・断薬はHRと地続きであり,断酒・断薬もまた物質使用による悪影響を減らすための選択肢であると考える.一方で,HRが唯一の完全な対策であるともいえない.実際,HRを導入している国においても,サプライリダクション,デマンドリダクションとHRの3つを組み合わせた政策を実施している(図1)2).HRを政策として取り入れている国や地域では,このような多角的なアプローチを行うことにより,物質使用に伴う社会全体の害を最小化しようという考え方をもとに政策を立案している.日本では,政策としてHRは実践されているとは言い難く,社会的なコンセンサスも十分に得られていないが,HRの理念に賛同する支援者・当事者から,日本における導入や課題についての議論が始まっている30)59).
2.アディクションモデルとハームリダクション
HRを説明する際に,アディクションに対するとらえ方・考え方のモデルを用いて解説されることが多い.アディクションのモデルには,道徳モデル,疾病モデル,社会学習モデル,Bio-Psycho-Socialモデル,公衆衛生モデルなどがあり9),ここではそのうち代表的なものについて説明する.
1)道徳モデル
道徳モデルは,飲酒・薬物使用問題や依存症は,個人のモラルの欠如や意志の弱さに原因があるという考えに基づいている.さまざまな研究により,道徳モデルが人の行動変容に対する効果についてエビデンスはないことが示されているが,信条・イデオロギーとして道徳モデルが根強く残っており,飲酒・薬物使用に問題があると見なされた人に反省を促したり,社会的制裁を加えたりすることが現在でも起こっている.道徳モデルは「ダメ.ゼッタイ.」主義や非寛容方式と密接に関連する.非寛容方式とは,行動に関する詳細な罰則を定め,それに違反した場合は例外なく厳密に処分する方針のことを指し,罰を与えることで責任を自覚させ,規範的な行動を促す目的をもつ.そのため,道徳モデルに基づく予防・啓発では,物質使用の真実よりも害悪を強調する内容や恐怖をあおる内容となりやすい.結果的に,物質使用に関するスティグマが強化され,モラル違反への過剰な処罰感情が起こりやすくなるといわれている.道徳モデルが主となる社会では,何かしら困りごとを抱えた場合に気軽に相談できる環境が作られにくくなり,困ったときの具体的な対処方法を知る機会も失われる傾向にある.
2)疾病モデル
疾病モデルは,依存症は脳の重大な変化(機能障害)が原因の慢性疾患であるという考えに基づいている.依存症は病気であり意志の弱さや人格の問題ではないとしたことで多くの当事者や家族に受け入れられ,DSMをはじめとした診断基準の確立と相まって,道徳モデルからの転換が図られた.このモデルでは,依存症は脳の病気であり,病気を治すためには医学的な治療が必要であるという医学モデルに基づく考え方が主流となる.前提として,適切な診断や重症度の評価が必要となり,問題がある人には医療機関を受診することが求められる.ひとたび依存症と診断されると,病気の原因である飲酒や薬物使用を取り除くこと(断酒・断薬)を目的とした治療が提供される.つまり,このモデルでは,病気の進行を防ぐには断酒・断薬の継続が必要であり,断酒・断薬が回復のためのベストな選択肢と位置づけられる.そのため,安全に健康的に物質使用するという選択肢は考慮されにくい.また,疾病モデルはシンプルで理解しやすい反面,「病気か否か」「断酒・断薬しているか否か」といった二者択一の考え方が重視され,物質使用の多様性や複雑な背景が見落とされやすく,連続体である物質使用の現象を過度に単純化しやすいといわれている.さらに,治療は重度の依存症を前提とした内容になりやすいといわれている.その結果,依存症ではない飲酒・薬物問題まで過度に病理化する,依存症ではない飲酒者・薬物使用者に対するアプローチがおろそかになる,断酒・断薬以外の治療ゴールを選択できない,受診を拒む人や治療を受けない人は問題を否認しているか無責任とみなされる,といったことが起こりやすい.
3)ハームリダクションモデル
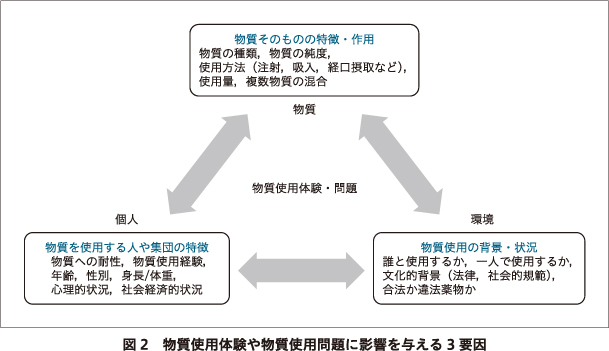
HRでは,道徳モデルや疾病モデルに基づいた考え方ではなく,健康という観点から物事を考え,公衆衛生モデルに基づき政策や実践が考案される28).物質使用は人間の通常の行動であり,物質使用そのものが悪なのではない.したがって,支援者が考える理想や「べき論」を押し付けたり事実を無視したりすることなく,その人や集団に実際に起こっている問題,特に緊急性の高い問題(感染症,過量服薬による事故や死,暴力・犯罪の加害・被害など)に対して働きかける.このモデルでは,物質使用体験や物質使用問題は,「物質・個人・環境」の3要因の影響を受けると考える(図2).「物質」とは物質そのものの特徴や作用のことであり,物質の種類,純度,使用量,使用方法,複数の物質を混ぜて使用するか,といった内容が含まれる.「個人」とは物質を使用する人や集団の特徴であり,人種,年齢,性別,セクシャリティ,使用物質への耐性,物質使用経験,心理や感情,社会経済的状況,心身の健康状態,トラウマ体験,といった内容が含まれる.「環境」とは物質使用の背景や状況を指し,どこで誰と使用するか(一人で使用するか,安全が守られているか,屋外か屋内かなど),物質使用にまつわる規範や文化的背景,違法か合法か,といった内容が含まれる.つまり,ハームは,使用する物質だけではなく,その人の心理状態やおかれている環境によってもたらされると考える8).そのためHRでは,身体的・精神的・心理感情的・経済的・社会的側面など,健康のあらゆる側面を考慮して,その物質使用体験にハームが伴うのかどうか,ハームが伴う場合はどのようなハームがどの程度生じるのかを検討する.
例えば,「ビールを数杯飲む」ことは同じでも,「お酒に弱い人が,気心の知れた友人と食事しながら楽しく飲酒する」「入学したばかりの大学生が,知り合いが少ない歓迎会に参加し周囲の圧力に押されて一気飲みをする」「双極性障害があり治療薬を服用している人が,躁状態が続いている時期に普段は行かないお店で知らない人と一緒に飲酒する」「家族関係が悪化している状況で日々孤独を感じている人が,家族に隠れて朝から飲酒する」といったような状況次第で飲酒に伴うハームは違ってくる.使用する物質が,覚醒剤,ヘロイン,鎮痛薬,抗不安薬,市販の咳止め薬になった場合も同様である.物質使用体験が「グッドトリップ」となるか「バッドトリップ」となるかは,使用物質の種類や使用量といった「薬物」要因だけでなく,その物質を使う理由や背景,そのときの状況に左右されることが多い.
このような考えに基づくと,ハームを引き起こす要因もハームそのものも一様ではないことがわかる.そのためHRでは,使用される薬物に対してだけでなく,必然的にその人の心理面や環境面にもアプローチすることになる.HRを実践する国において,HRはさまざまな地域精神保健福祉の現場において提供されており,多くの場合,医療福祉専門職を含む多職種チームが実践の担い手となっている.自治体などの助成を受けたNPOや民間団体がプログラムを提供することもあり,刑事施設(刑務所や保護観察所など)においても提供されることがある.精神疾患の診断や薬物療法などの医療的介入が必要な場合は,ナース・プラクティショナー(特定のトレーニングを受け診断や処方を行える看護師)や精神科医が適宜介入するが,クリニック内で行う介入は限られ,アウトリーチやコミュニティベースの取り組みが主流である.
一方でHRに対する批判もある.反対意見の主な内容は,「HRプログラムにより守られることで“底つき”に至ることなく物質使用のパターンが維持される」「物質を使用したことがない人もアルコール・薬物が安全なものであると認識し,物質を使用しやすくなる」といったものである.しかしながら,このようなことが現実に起こっているかについては実証されておらず,それぞれの「理念」が対立している状況であるといえる.また,HRになじみのない国で公衆衛生政策としてHRを導入する場合は,政策立案や意思決定に時間を要することが考えられる.HRを導入する場合,政策立案者には何を公共の利益と考えるかについての説明責任があり,HRに対する批判や疑問も含めた幅広い事柄に関する国民的議論を行う必要がある.また,介入すべきハームは何か,ターゲットとなる集団はどのような人たちか,政策の優先順位は何か,実行可能性が高く当事者のニーズに合った取り組みは何かといったことについて当事者と一緒に検討し,各国の実情に合わせた意思決定をする必要がある.HRを導入している国・地域においても,政治的な議論が繰り返し展開されており,国民においても専門家においてもHRに対するコンセンサスを得るのは容易ではなく,活動の維持に困難を伴うこともある.
3.なぜハームリダクションが必要なのか
HRは,断酒・断薬を唯一のゴールとする従来型の治療・支援方法には限界があると認識するところから始まっている.物質使用者のうち問題使用がある人は一部であり強い制限を課す治療を必要とする人は限定的であること60),多くの人が治療を受けずにアルコール使用障害や問題のある飲酒の状態から自然回復していること54)63),自然回復している人の多くはリスクが低い少量の飲酒を継続していること55),物質使用障害があると考えられる人のうち治療につながる人はごく一部に限られていること19)40),治療につながっても断酒・断薬を希望しない人や達成できない人が一定数存在することが明らかになっている24).また,アルコール依存症を有する人において「適度な飲酒(moderate drinking)」を治療ゴールとすることを支持する研究も増えている27)42)56)57)67).例えば,アルコール依存症治療から10年後における幸福や人生の有意味感,不安抑うつには,治療終了後の心理的・社会的機能が関連しているものの,治療後に断酒を継続しているか再飲酒しているかは関連がなかったという結果が示されている67).また,断酒のみを治療目標とする場合と比較し,断酒または節酒の治療目標を選択できる場合では,飲酒量やアルコール関連問題がより低減し,心理社会的機能が改善するという結果や,断酒のみを治療目標とする場合では治療完遂率が低下すること,断酒の失敗を強く認識させるがゆえに長期的な回復に悪影響を与えることが示されている42).また,なぜ問題が生じていても受診しないのかについて検証した研究からは,スティグマや恥,自分には問題はないので治療は必要ないという考え,物質使用をやめたくないという思い,自力で何とかしたいという思い,経済的困難などが多くの人に共通する理由であることが示されている1)45).受診を迷っていた人が勇気を出して受診したとしても,自尊心や人格を否定されるような態度をとられたり,自分の希望しないやり方を強いられたら,治療継続の意欲がなくなり受診に抵抗感をもつのは自然なことである.そのような人を自覚や努力が足りないと責めたり,受診を無理強いしたとしても,良い結果を生まない.このような背景があることを考えると,どんなにアルコール・薬物問題に対する医療を充実させたとしても,さまざまな理由から受診に至らない人や断酒・断薬を希望しない人は必ず存在し,そのような人に支援を提供する必要性が生じると考えられる.HRは,幅広いニーズに対応したこれまでの支援・治療を統合した取り組みであり,支援につながっていない人と支援の隙間を埋める役割があると考えられる.HRはこれまで取り残されがちだった人を支援につなげ,社会全体の損失を低減させる方策として機能しているといえる.
II.アルコール問題に対するハームリダクション
まず大前提として,アルコールは依存性のある精神作用物質の一種であり,合法的な「薬物」であることを忘れてはならない.合法薬物だからといってハームが生じにくいわけではない.使用される物質が合法であるか違法であるかでHRの支援の原則が変わることはないので,合法薬物(アルコール,処方薬,市販薬)と違法薬物(覚醒剤など)の両方を同等にアセスメントする.例えば,アルコールと覚醒剤を使用していてもそれぞれの使用に伴う深刻な健康被害はない人,大麻使用に伴うハームは小さいがアルコール使用によるハームが大きい人,アルコール使用と処方薬使用の双方が影響し合って深刻なハームが生じている人など,さまざまな状態の人が存在する.
アルコール問題に対するHRの目標は,(i)飲酒に関連したハームを減らすこと,(ii)個人のニーズに合った目標を設定し,非寛容方式とは別の対応でサービスを提供すること,(iii)従来の予防・治療の代替となるlow-threshold(敷居の低い)サービスを提供し,支援へのアクセスを促進すること,である29).HRの文脈における「敷居の低い」とは,サービス利用のために対象者に一定の物質使用のコントロールを要求しないことを意味する.例えば,断酒の意思がなければプログラム参加はお断り,断酒しなければ生活保護は受けられない,といったような方針はHRとはいえない.
アルコール問題に対するHRの実践にはさまざまなものがあるが,ここでは海外における代表的な取り組みを紹介する.
1.児童・生徒を対象とした健康教育・一次予防
ほとんどの国で未成年の飲酒は禁止されているが,多くの人が10歳代早期から飲酒を開始していることが報告されている.10歳代では,binge drinkingや早期からの習慣的な飲酒が,違法行為,外傷,器物破損,望まない・安全でない性行為,飲酒運転,青年期への移行における障害などのハームと関連するといわれている.Binge drinkingとは,1回の飲酒機会に多量に飲酒することで,2時間以内もしくは1回の飲酒機会に男性では純アルコール70 g以上,女性では56 g以上飲酒することと定義されている39).そのため,10歳代早期から飲酒に関する健康教育が必要となる.かつては,飲酒を徹底的に禁止する「ダメ.ゼッタイ.」教育が実施されていたが,このような教育を受けた若者において飲酒や薬物使用が増加した結果が示され,このような教育の効果は否定されている25)49).そのため,一方的に「ダメ.ゼッタイ.」を押し付けるのではなく,児童の興味・関心に即した,飲酒する可能性を考慮した現実的で具体的な内容とする必要がある.
海外では,小学校高学年から中学生を対象にしたポピュレーションアプローチとして,Life Skills Training Program5),Alcohol Misuse Prevention Study(AMPS)11),School Health and Alcohol Harm Reduction Project(SHAHRP)31)などのプログラムが開発され,学校教育の一環として実施されている.これらのプログラムでは,物質使用によるポジティブな結果への期待を減らすことを認知行動モデルに基づき学習したり,アルコールの心身への影響を学習しピアプレッシャーへの対応方法を習得したり,飲酒によるハームを減らすためのスキルトレーニングを生徒主導で行ったりしている.ランダム化比較試験(RCT)や長期追跡調査により,プログラムを受けた生徒は受けていない生徒と比較し,binge drinkingが少ない,飲酒量が少ない,飲酒に起因するハーム(二日酔いやブラックアウト,喧嘩や暴力,教師とのトラブル)が少ないといった結果が示されている6)32)50)51).
2.大学生や若者を対象とした二次予防
大学生をはじめとする18~29歳の若者は,binge drinkingや多量飲酒のハイリスク群である.この世代の危険な飲酒は,飲酒運転,欠席・欠勤,器物破損,警察沙汰,外傷や事故,望まない性的体験,ハイリスクな性行為といったハームと関連するといわれている.多くの大学でアルコールに関する情報提供や予防教育がされているが,飲酒によるネガティブな影響や禁酒のメリットを強調する内容であることが多く,「安全な飲酒」についての教育はめったにない.飲酒ありきで教育をすると,学生はより多く飲酒するようになるのではないかという大学側の誤認があることが指摘されている.
海外では,多量飲酒者やアルコール関連問題のリスクが高い大学生を対象に「安全な飲酒」を教育するプログラムが提供されている3).具体的にはAlcohol Skills Training Program(ASTP)14),Brief Alcohol Screening and Intervention for College Students(BASICS)12)などのプログラムが実施されている.ハイリスクな飲酒によるハームを減らすことを目的としたプログラムで,飲酒アセスメント,社会的な規範やアルコールが健康や行動に与える影響についての教育,スキルトレーニング,セルフモニタリングを含むプログラムが,小集団または個別で実施される.これらのプログラムは,大学生を対象とした動機づけ面接技法を用いたBIプログラムといった位置づけである.RCTにより,最大4年後までの飲酒量やアルコール関連問題の減少における有効性が示されており,将来のアルコールに起因するハームの予防効果が示唆されている4)21)48).
3.医療の場における介入
1)ブリーフ・インターベンション
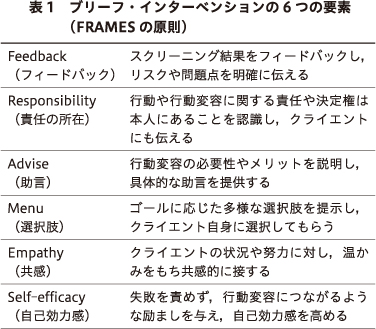
医療機関を受診する人のなかには,アルコール問題を抱えている人が少なくない20)47).何かしらの受診をきっかけにアルコール問題が発覚した際に実施されるのがBIである.BIは,1回につき短時間(15分程度)の介入を1回~数回提供する個別カウンセリング介入で,大学生から高齢者までさまざまな集団を対象に実施されている.BIの介入者は動機づけ面接のスキルを活用し,「FRAMESの原則」に従いながら(表1),対象者の変化への抵抗を減らしつつ,対象者の自己決定を支え,行動変容のモチベーションを向上させるようにかかわることが原則である.実際にBIを実施する際は,Alcohol Use Disorders Identification Test(AUDIT)などを用いてアルコール使用問題のスクリーニングを行い,この結果を対象者にフィードバックし,飲酒に関する問題を明確に伝えることから始める.対象者の問題に対する認識を確認しながら,対象者とともに問題を整理し,減酒または断酒を提案し,そのメリットを説明しつつ具体的な目標や目標達成のための方法を一緒に考える.そして,目標や目標を達成するための方法を対象者自身で決められるように支援する.話し合いをする際には,飲酒習慣を変えることの難しさや飲酒行動の背景にある日常の苦労や心理状態を受け止めて共感することが大切である.
プライマリケアにおけるBIの効果を検証したメタ分析において,1年後時点で週あたり20 g程度の飲酒量低減効果が確認されている20).また,週あたりのbinge drinking,週あたりの飲酒日数,飲酒日あたりの飲酒量の減少における効果も認められている20).さらに,BIはアルコール使用障害を有する人においても有効であることが示唆されている15).
2)「適度な飲酒」を目標とする治療
医療における介入の1つに「適度な飲酒(moderate drinking)」を治療目標とする介入がある.治療目標,つまり断酒か減酒かを患者自身が選択する治療プログラムとして実施されており,離脱症状が軽度で,断酒ではなく「適度な飲酒」を強く望む人に用いられている.治療目標を自分で選択できると,治療への動機づけが高まり,治療開始当初は適度な飲酒を目標にしていた人も,治療過程で断酒に変更する人が多いといわれている18).かつては,アルコール依存症を有する人において「コントロール飲酒(controlled drinking)」は不可能とされてきたが,依存症の疾患概念がDSM-IVにおいて使用障害という幅広い内容に転換されるなかで,治療の幅も広がる方向に変化している.つまり,認知的・行動的・身体的に重度の症状を有し個人の生活に重大な支障をきたす従来の「依存症」の状態と「依存症」には至らないが飲酒により健康や社会生活に何らかの支障をきたしている状態を区別し,治療の選択肢を従来の「依存症」対象の内容(つまり断酒)から広げる方向に進んでいる42).また,比較的重度のアルコール使用障害を有する人においても飲酒量を減らすことでアルコールに起因するハームが減少し精神的健康が改善されることや65),飲酒を継続している場合でも心理社会的機能や生活満足度が維持される人がいることが明らかになっている64).さらに,断酒を必ずしも必要としない回復(recovery),あるいは,使用障害の再発(relapse)とは何かといった議論も広まっている53)66).
「適度な飲酒」を治療目標とする治療方法として,認知行動療法(cognitive behavioral therapy:CBT)に基づくプログラムが多数開発されている.これらのプログラムは,ハイリスクな状況の同定と対処方法の獲得,セルフモニタリング,スキルトレーニングなどの要素で構成され,飲酒行動のコントロールにおける自己効力感を高め,飲酒によるポジティブな結果への期待を減らすような内容となっている.
「適度な飲酒」を治療目標とする代表的なCBTプログラムの1つが,Behavioral Self-Control Training(BSCT)である35-37).BSCTは,飲酒状況の同定,目標の設定,セルフモニタリング,対処スキルの学習,随伴性マネジメント(目標達成時の報酬)で構成され,メタ分析において断酒を目標としたプログラムや他の「適度な飲酒」を目標とするプログラムより,飲酒量や問題飲酒の減少に有効であることが示されている62).もう1つの代表的なプログラムは,手がかりエクスポージャー療法(Cue Exposure Therapy:CET)である52).「適度な飲酒」を目標とする場合は,Cue Exposure Therapy with a moderate drinking goal(CET-MDG)と呼ばれる.CETは古典的条件づけ学習理論に基づき開発された治療法で,治療環境のなかでCueとなる条件刺激に繰り返し曝露することで,条件反応を起こさない経験を積み,条件刺激と条件反応の関連を断ち切るように訓練する介入である.飲酒の場合,特定の場所や環境(いつもお酒を買っているコンビニ,宴会など)・匂い・アルコール飲料の画像・飲み仲間・特定の感情といった条件刺激を治療環境のなかで繰り返し曝露させ,飲酒欲求や飲酒行動という条件反応を起こさない体験を繰り返し経験する.この過程で飲酒欲求は時間とともに減弱することや,さまざまな対処法により対応できることを学習することで,患者の自己効力感が高まるといわれている.近年は,治療環境だけでなく患者の日常生活においてCET-MDGを実施することがあり,ある程度飲酒した後に条件刺激があるなかで飲み続けたいという衝動をコントロールすることを身につける方法も実施されている.近年メタ分析にてCETの飲酒日数における有効性が示されているが10)34),効果量が小さく,実際の臨床現場で適用されることが少ないとの指摘もある.
また近年では,電話やインターネットなどのICTを活用したプログラムが開発されている7)41).さらに,ワークブックを用いた自己完結型のプログラムもある.このようなプログラムは,匿名性が保たれるためサービス利用の心理的ハードルが低く,時間や場所に依存しないためアクセスしやすいといった特徴がある.飲酒に関する問題を抱えている人は潜在的に多数存在するため,費用対効果が高くアクセスしやすいプログラムとして普及することが期待されている.
4.Moderation Managementに基づく自助グループ
日本では自助グループというと,完全断酒を目標とするAlcoholics Anonymousや断酒会が主流であるが,海外では「適度な飲酒」を目標とする自助グループが存在する.Moderation Management(MM)グループと呼ばれる自助グループで,「適度な飲酒」のためのガイドラインを提供している38).プログラムでは,セルフモニタリングを重視し,アルコールに関する知識や飲酒を断る方法,再発予防に関する情報提供を行っており,個別性に配慮した内容となっている.代表的なグループにHAMS(Harm reduction, Abstinence, and Moderation Support)がある16).HAMSは,ピア主導のサポートグループで,飲酒習慣を変えたいと思っている人すべてが対象となる.無料で参加でき,「17の要素(The Seventeen Elements of HAMS)」に基づくプログラムを提供している(表2).「ステップ」ではないため,各要素を順番に進める必要はなく,各自が必要と思うところや関心があるところから始めることができる.また,「17の要素」すべてを実施する必要はなく,自分に合うものを選択して実施する.オンラインミーティングが開催されており,チャット・メール・SNSなどによるサポートが提供されている.
5.社会的脆弱性を有する人を対象としたプログラム
アルコール使用障害に加え,深刻な健康的・社会経済的問題をもつ人に対する介入として,Managed Alcohol Program(MAP)がある.1990年代にトロントで始まり,現在は北米,欧州,オーストラリアなどの国において慢性のアルコール依存症を有するホームレスなどの社会的に弱い立場にある人や精神障害を有する人を対象に,シェルター機能をもつハームリダクションセンターなどで実施されている26)44).プログラム管理下で決められた時間に決められた量のアルコールを提供するプログラムで,対象者の飲酒状況や離脱症状の程度を評価し,アルコール提供のプランを立案する26)44).トレーニングを受けたスタッフにより実施され,必要に応じてBIを実施したり,「適度な飲酒」を推奨し,場合によっては断酒を目標とする12ステップ・プログラムと組み合わせて実施されることもある.MAPの主な目的は,離脱症状の緩和,安全に飲酒すること,飲酒量低減,社会機能の改善(犯罪行為・危険行為を減らす,適切な支援に継続的につながる),社会とのつながりの維持,QOLの改善である26)44).ハウジング・ファーストなどの福祉サービスと組み合わせて実施されることが多く,住居や食事などのサービスを提供しつつMAPを同時に提供する.
Canadian Managed Alcohol Program Study(CMAPS)などの大規模なプロジェクトが実施され,近年MAPの有効性・有用性に関する論文が複数公表されるようになった.具体的には,1年後の飲酒量とアルコール関連のハームの減少58),死亡の減少,救急医療利用の減少,入院期間の短縮69),警察沙汰や拘留期間の減少,入院の減少,手指消毒剤などの非飲料用アルコール摂取の減少,離脱治療利用の減少が認められた61),などの報告がある.経済的に困難な状況における飲酒欲求への対処を検証した研究では,アルコールなしでやり過ごす,入金を待つ,支援を求める,手持ちのアルコールを長持ちさせるといったポジティブな対処が増加し,アルコールや物を盗む,違法薬物を使用するなどのネガティブな対処が減少したことが示された13).新型コロナウイルス感染症流行期におけるMAPの取り組みも多数報告されており33)43)46),社会経済的に困難を抱える人に対するHR支援として広がりをみせている.
おわりに
HRは,身体的・心理的・社会的な健康を維持しながら,その人の希望や価値観に沿った生活を送るための方法を包括的に提供するものである.12ステップ・プログラムや断酒会の活動は意義あるものであり,アルコール依存症治療の歴史に欠くことのできない存在であることに違いないが,それがアディクション支援のすべてではないことも事実である.そもそも物質使用をやめる・減らすことは最終目的ではなく,よい人生を送るための1つのあり方にすぎない.手段が目的化されると,本来の目的が見失われてしまうことがよくあるが,この場合なぜそれをめざすのかという意味さえも失われがちになる.断酒もHRも人々の幸福をめざす手段であることに変わりはなく,めざすところも同じである.また,従来の定式化された依存症治療・回復支援の枠組みに適合せずドロップアウトした人たちにおける「治療トラウマ」ともいえるような,治療・支援自体への忌避感についても忘れてはならない.治療・支援が新たなトラウマ体験となることがないように,治療者・支援者はその人が存在していること自体を肯定しnon judgement(判断しない)のスタンスで臨む術を身につける必要がある.HRのハード面としての政策やプログラムも大事ではあるが,治療者・支援者の態度や姿勢といったソフト面がHRの実践には欠かせない.ハード面とソフト面の両方を充実させることが,結果的に治療・支援のアクセシビリティを向上させ,当事者の権利擁護にもつながる.わが国におけるHRの実践について検討する際には,海外での実践や介入効果のエビデンスを参考にしつつ,困っている人を誰一人排除しない,本当の意味で「敷居の低い」取り組みになるよう心がける必要がある.
本稿の限界として,各HRの実践に関する効果検証をはじめとした実証研究の紹介が限定的であったことが挙げられる.HRはそれぞれの実践の総称であり,それぞれの実践の土台となる理念であるが,本稿では各実践に共通する理念を中心に説明した.今後は各実践のエビデンスについても明らかにし,わが国におけるHRの導入や普及の参考にしていく必要がある.
なお,本論文に関連して開示すべき利益相反はない.
1) Ali, M. M., Teich, J. L., Mutter, R.: Reasons for not seeking substance use disorder treatment: variations by health insurance coverage. J Behav Health Serv Res, 44 (1); 63-74, 2017![]()
2) Australian Government Department of Health and Aged Care: National Drug Strategy 2017-2026. 2017 (https://www.health.gov.au/resources/publications/national-drug-strategy-2017-2026) (参照2022-12-20)
3) Baer, J. S., Marlatt, G. A., Kivlahan, D. R., et al.: An experimental test of three methods of alcohol risk reduction with young adults. J Consult Clin Psychol, 60 (6); 974-979, 1992![]()
4) Baer, J. S., Kivlahan, D. R., Blume, A. W., et al.: Brief intervention for heavy-drinking college students: 4-year follow-up and natural history. Am J Public Health, 91 (8); 1310-1316, 2001![]()
5) Botvin, G. J.: The Life Skills Training Program as a health promotion strategy: theoretical issues and empirical findings. Special Services in the Schools, 1 (3); 9-23, 1985
6) Botvin, G. J., Griffin, K. W., Diaz, T., et al.: Preventing illicit drug use in adolescents: long-term follow-up data from a randomized control trial of a school population. Addict Behav, 25 (5); 769-774, 2000![]()
7) CheckUp & Choices. 2017 (https://checkupandchoices.com/) (参照2022-12-20)
8) Cheung, Y. W.: Substance abuse and developments in harm reduction. CMAJ, 162 (12); 1697-1700, 2000![]()
9) Commonwealth of Australia, Department of Health: Models that help us understand AOD use in society. 2004 (https://textbooks.whatcom.edu/cdp15survey/chapter/models-and-theories-of-dependency-andaddicition/) (参照2022-12-20)
10) Conklin, C. A., Tiffany, S. T.: Applying extinction research and theory to cue-exposure addiction treatments. Addiction, 97 (2); 155-167, 2002![]()
11) Dielman, T. E., Shope, J. T., Butchart, A. T., et al.: Prevention of adolescent alcohol misuse: an elementary school program. J Pediatr Psychol, 11 (2); 259-282, 1986![]()
12) Dimeff, L. A., Baer, J. S., Kivlahan, D. R., et al.: Brief Alcohol Screening and Intervention for College Students (BASICS): A Harm Reduction Approach. Guilford Press, New York, 1999
13) Erickson, R. A., Stockwell, T., Pauly, B. B., et al.: How do people with homelessness and alcohol dependence cope when alcohol is unaffordable? A comparison of residents of Canadian managed alcohol programs and locally recruited controls. Drug Alcohol Rev, 37 (Suppl 1); S174-183, 2018![]()
14) Fromme, K., Marlatt, G. A., Baer, J. S., et al.: The Alcohol Skills Training Program: a group intervention for young adult drinkers. J Subst Abuse Treat, 11 (2); 143-154, 1994![]()
15) Gao, J., Cao, J., Guo, T., et al.: Association between alcoholic interventions and abstinence rates for alcohol use disorders: a meta-analysis. Medicine (Baltimore), 97 (50); e13566, 2018![]()
16) HAMS: Harm Reduction for Alcohol: Support for safer drinking, reduced drinking, or quitting. (https://hams.cc/) (参照2022-12-20)
17) Harm Reduction International: (https://www.hri.global/what-is-harm-reduction) (参照2022-12-20)
18) Hodgins, D. C., Leigh, G., Milne, R., et al.: Drinking goal selection in behavioral self-management treatment of chronic alcoholics. Addict Behav, 22 (2); 247-255, 1997![]()
19) Ishikawa, H., Kawakami, N., Kessler, R. C., et al.: Lifetime and 12-month prevalence, severity and unmet need for treatment of common mental disorders in Japan: results from the final dataset of World Mental Health Japan Survey. Epidemiol Psychiatr Sci, 25 (3); 217-229, 2016![]()
20) Kaner, E. F., Beyer, F. R., Muirhead, C., et al.: Effectiveness of brief alcohol interventions in primary care populations. Cochrane Database Syst Rev, 2 (2); CD004148, 2018![]()
21) Kivlahan, D. R., Marlatt, G. A., Fromme, K., et al.: Secondary prevention with college drinkers: evaluation of an alcohol skills training program. J Consult Clin Psychol, 58 (6); 805-810, 1990![]()
22) 厚生労働省: アルコール健康障害対策基本法. 2013 (https://www.mhlw.go.jp/file/06-Seisakujouhou-12200000-Shakaiengokyokushougaihokenfukushibu/joubun_1.pdf) (参照2022-12-20)
23) 厚生労働省: アルコール健康障害対策推進基本計画. 2021 (https://www.mhlw.go.jp/content/12200000/000760238.pdf) (参照2022-12-20)
24) Lappan, S. N., Brown, A. W., Hendricks, P. S.: Dropout rates of in-person psychosocial substance use disorder treatments: a systematic review and meta-analysis. Addiction, 115 (2); 201-217, 2020![]()
25) Lynam, D. R., Milich, R., Zimmerman, R., et al.: Project DARE: no effects at 10-year follow-up. J Consult Clin Psychol, 67 (4); 590-593, 1999![]()
26) Magwood, O., Salvalaggio, G., Beder, M., et al.: The effectiveness of substance use interventions for homeless and vulnerably housed persons: a systematic review of systematic reviews on supervised consumption facilities, managed alcohol programs, and pharmacological agents for opioid use disorder. PLoS One, 15 (1); e0227298, 2020![]()
27) Marlatt, G. A., Larimer, M. E., Baer, J. S., et al.: Harm reduction for alcohol problems: moving beyond the controlled drinking controversy. Behav Ther, 24 (4); 461-504, 1993
28) Marlatt, G. A.: Harm reduction: come as you are. Addict Behav, 21 (6); 779-788, 1996![]()
29) Marlatt, G. A., Witkiewitz, K.: Harm reduction approaches to alcohol use: health promotion, prevention, and treatment. Addict Behav, 27 (6); 867-886, 2002![]()
30) 松本俊彦: ハーム・リダクションの理念とわが国における可能性と課題. 精神経誌, 121 (12); 914-925, 2019
31) McBride, N. T., Midford, R., Farringdon, F. H.: Alcohol harm reduction education in schools: planning an efficacy study in Australia. Drug Alcohol Rev, 19 (1); 83-93, 2000
32) McBride, N., Midford, R., Farringdon, F., et al.: Early results from a school alcohol harm minimization study: the School Health and Alcohol Harm Reduction Project. Addiction, 95 (7); 1021-1042, 2000![]()
33) Mehtani, N. J., Ristau, J. T., Eveland, J.: COVID-19: Broadening the horizons of US. harm reduction practices through managed alcohol programs. J Subst Abuse Treat, 124; 108225, 2021![]()
34) Mellentin, A. I., Skøt, L., Nielsen, B., et al.: Cue exposure therapy for the treatment of alcohol use disorders: a meta-analytic review. Clin Psychol Rev, 57; 195-207, 2017![]()
35) Miller, W. R.: Behavioral treatment of problem drinkers: a comparative outcome study of three controlled drinking therapies. J Consult Clin Psychol, 46 (1); 74-86, 1978![]()
36) Miller, W. R., Taylor, C. A.: Relative effectiveness of bibliotherapy, individual and group self-control training in the treatment of problem drinkers. Addict Behav, 5 (1); 13-24, 1980![]()
37) Miller, W. R.: Behavioral Self-Control Training. (https://williamrmiller.net/behavioral-self-control-training/) (参照2022-12-20)
38) Moderation Management. (https://moderation.org/) (参照2022-12-20)
39) National Institute on Alcohol Abuse and Alcoholism: Drinking Levels Defined. (https://www.niaaa.nih.gov/alcohol-health/overview-alcohol-consumption/moderate-binge-drinking) (参照2022-12-20)
40) Nishi, D., Ishikawa, H., Kawakami, N.: Prevalence of mental disorders and mental health service use in Japan. Psychiatry Clin Neurosci, 73 (8); 458-465, 2019![]()
41) Nova Southeastern University: Guided Self-Change. 2022 (https://www.nova.edu/gsc/index.html) (参照2022-12-22)
42) Paquette, C. E., Daughters, S. B., Witkiewitz, K.: Expanding the continuum of substance use disorder treatment: nonabstinence approaches. Clin Psychol Rev, 91; 102110, 2022![]()
43) Parkes, T., Carver, H., Masterton, W., et al.: Exploring the potential of implementing managed alcohol programmes to reduce risk of COVID-19 infection and transmission, and wider harms, for people experiencing alcohol dependency and homelessness in Scotland. Int J Environ Res Public Health, 18 (23); 12523, 2021![]()
44) Pauly, B. B., Vallance, K., Wettlaufer, A., et al.: Community managed alcohol programs in Canada: Overview of key dimensions and implementation. Drug Alcohol Rev, 37 (Suppl 1); S132-139, 2018![]()
45) Probst, C., Manthey, J., Martinez, A., et al.: Alcohol use disorder severity and reported reasons not to seek treatment: a cross-sectional study in European primary care practices. Subst Abuse Treat Prev Policy, 10; 32, 2015![]()
46) Ristau, J., Mehtani, N., Gomez, S., et al.: Successful implementation of managed alcohol programs in the San Francisco Bay Area during the COVID-19 crisis. Subst Abus, 42 (2); 140-147, 2021![]()
47) Roberts, E., Morse, R., Epstein, S., et al.: The prevalence of wholly attributable alcohol conditions in the United Kingdom hospital system: a systematic review, meta-analysis and meta-regression. Addiction, 114 (10); 1726-1737, 2019![]()
48) Roberts, L. J., Neal, D. J., Kivlahan, D. R., et al.: Individual drinking changes following a brief intervention among college students: clinical significance in an indicated prevention context. J Consult Clin Psychol, 68 (3); 500-505, 2000![]()
49) Rosenbaum, D. P., Hanson, G. S.: Assessing the effects of school-based drug education: a six-year multilevel analysis of Project D.A.R.E. J Res Crime Delinq, 35 (4); 381-412, 1998
50) Schulenberg, J., Maggs, J. L.: Moving targets: modeling developmental trajectories of adolescent alcohol misuse, individual and peer risk factors, and intervention effects. Appl Dev Sci, 5 (4); 237-253, 2001
51) Shope, J. T., Dielman, T., Butchart, A., et al.: An elementary school-based alcohol misuse prevention program: a follow-up evaluation. J Stud Alcohol, 53 (2); 106-121, 1992![]()
52) Sitharthan, T., Sitharthan, G., Hough, M. J., et al.: Cue exposure in moderation drinking; a comparison with cognitive-behavior therapy. J Consult Clin Psychol, 65 (5); 878-882, 1997![]()
53) Sliedrecht, W., Roozen, H., de Waart, R., et al.: Variety in alcohol use disorder relapse definitions: should the term "relapse" be abandoned? J Stud Alcohol Drugs, 83 (2); 248-259, 2022![]()
54) Sobell, L. C., Cunningham, J. A., Sobell, M. B.: Recovery from alcohol problems with and without treatment: prevalence in two population surveys. Am J Public Health, 86 (7); 966-972, 1996![]()
55) Sobell, L. C., Ellingstad, T. P., Sobell, M. B.: Natural recovery from alcohol and drug problems: methodological review of the research with suggestions for future directions. Addiction, 95 (5); 749-764, 2000![]()
56) Sobell, M. B., Sobell, L. C.: Individualized behavior therapy for alcoholics. Behavior Ther, 4 (1); 49-72, 1973
57) Sobell, M. B., Sobell, L. C.: Second year treatment outcome of alcoholics treated by individualized behavior therapy; results. Behav Res Ther, 14 (3); 195-215, 1976![]()
58) Stockwell, T., Zhao, J., Pauly, B., et al.: Trajectories of alcohol use and related harms for managed alcohol program participants over 12 months compared with local controls: a quasi-experimental study. Alcohol Alcohol, 56 (6); 651-659, 2021![]()
59) 高野 歩, 郡 健太, 熊倉陽介ほか: ハームリダクションの理念と実践. 日本アルコール・薬物医学会雑誌, 53 (5); 151-170, 2018
60) United Nations Office on Drugs and Crime: World Drug Report 2016. (https://www.unodc.org/wdr2016/) (参照2022-12-20)
61) Vallance, K., Stockwell, T., Pauly, B., et al.: Do managed alcohol programs change patterns of alcohol consumption and reduce related harm? A pilot study. Harm Reduct J, 13 (1); 13, 2016![]()
62) Walters, G. D.: Behavioral self-control training for problem drinkers: a meta-analysis of randomized control studies. Behav Ther, 31 (1); 135-149, 2000
63) Watson, A. L., Sher, K. J.: Resolution of alcohol problems without treatment: methodological issues and future directions of natural recovery research. Clinical Psychology: Science and Practice, 5 (1); 1-18, 1998![]()
64) Witkiewitz, K., Wilson, A. D., Pearson, M. R., et al.: Profiles of recovery from alcohol use disorder at three years following treatment: can the definition of recovery be extended to include high functioning heavy drinkers? Addiction, 114 (1); 69-80, 2019![]()
65) Witkiewitz, K., Heather, N., Falk, D. E., et al.: World Health Organization risk drinking level reductions are associated with improved functioning and are sustained among patients with mild, moderate and severe alcohol dependence in clinical trials in the United States and United Kingdom. Addiction, 115 (9); 1668-1680, 2020![]()
66) Witkiewitz, K., Tucker, J. A.: Abstinence not required: expanding the definition of recovery from alcohol use disorder. Alcohol Clin Exp Res, 44 (1); 36-40, 2020![]()
67) Witkiewitz, K., Wilson, A. D., Roos, C. R., et al.: Can individuals with alcohol use disorder sustain non-abstinent recovery? Non-abstinent outcomes 10 years after alcohol use disorder treatment. J Addict Med, 15 (4); 303-310, 2021![]()
68) World Health Organization: The World Health Report 2001- Mental Health: new understanding, new hope. 2001 (https://apps.who.int/iris/handle/10665/42390) (参照2022-12-20)
69) Zhao, J., Stockwell, T., Pauly, B., et al.: Participation in Canadian managed alcohol programs and associated probabilities of emergency room presentation, hospitalization and death: a retrospective cohort study. Alcohol Alcohol, 57 (2); 246-260, 2022![]()