これまで精神保健福祉法の改正が繰り返し行われてきたが,措置入院制度が見直されることはなかった.しかし,2016年の相模原障害者施設殺傷事件を契機に,措置入院制度も見直しがなされようとしている.日本精神神経学会精神保健福祉法特別委員会(現在の精神保健福祉法委員会)では,抽出された学会員を対象に措置入院制度に関するアンケート調査を行った.有効回答率は29.8%だった.回答した精神保健指定医の約3割が措置診察を負担と感じ,診察に消極的だった.大部分の指定医は「自傷他害のおそれ」をごく近い将来に限った予測と見なしていた.また指定医の45%が,措置診察に際して要措置の判断を関係者から暗に期待されていると感じていた.措置入院の要件を満たし,かつ医療保護入院も可能な症例において,措置入院を優先的に選択しないとする指定医が少なくなかった.措置入院中の医療が,治療の流れを分断することなく十分な医療提供ができていると考える回答者は4分の1にすぎず,措置入院という枠組みでの医療の限界を示唆していた.措置入院患者支援のために保健所や家族との連携を重視するとの意見が多かった.また,措置解除後の患者支援のための関係者会議を「必要に応じて開催する」という回答が多く,措置事例全例に対して実施するという意見は少なかった.措置症状消退届における「訪問指導等に関する意見」と「障害福祉サービス等の活用に関する意見」の記載も一律に必要という意見は多くはなかった.自由記載では,措置入院の対象とすべき疾患の見直し,措置入院指定病院の指定基準の見直し,措置入院にかかわる専門職の質の向上など,多岐にわたる課題が提起されていた.このように臨床の現場にかかわる精神科医が現行措置入院制度にさまざまな課題があることを認識しており,幅広い観点から措置入院制度,さらには精神医療における入院制度全体について検討すべきだろう.
2)岡山市こころの健康センター
3)北見赤十字病院
4)独立行政法人国立病院機構仙台医療センター
5)国立精神・神経医療研究センター病院
6)青山学院大学教育人間科学部/保健管理センター
7)NTT西日本大阪病院
8)千葉大学大学院医学研究院精神医学
9)獨協医科大学精神神経医学講座
10)独立行政法人国立病院機構新潟病院神経内科
11)医療法人社団旭川圭泉会病院
12)医療法人微風会浜寺病院
13)社会医療法人財団松原愛育会松原病院
14)社会医療法人函館渡辺病院
15)東邦大学医学部精神神経医学講座
16)みのクリニック
17)医療法人社団翠会八幡厚生病院
受理日:2018年8月25日
はじめに
1950(昭和25)年の精神衛生法によって措置入院制度が導入されてから68年が経過した.この間,法の趣旨を逸脱する運用(いわゆる経済措置)が容認され,わが国の精神障害者収容施策を推進する役割を担ってきた.1970年代になって法の遵守が求められるようになり,いわゆる経済措置の件数は大幅に減少した.しかし,措置鑑定に至るまでの対応,措置要否の判定,入院先の指定病院の選定,措置解除の判定と解除実施手続きなどの問題が残されており,その運用に著しい地域差があることが指摘されている.地域の事情に合わせて自治体ごとに柔軟な運用をされているともいえるが,一方で恣意的な運用がなされているとの批判もある.措置入院制度が導入されてから精神保健福祉法が再三改正され,さらに医療観察法が制定されたにもかかわらず,措置入院制度の意義や運用上の問題については十分な検討がなされぬまま現在に至っている.
2016(平成28)年7月26日に起きた相模原障害者施設殺傷事件を契機に,厚生労働省において急遽措置入院制度のあり方が検討されたが,同事件の問題の所在がもっぱら措置入院解除後の地域における患者の管理・支援のあり方にあったかのような前提で精神保健福祉法が見直されようとしている.措置入院制度の問題は出口だけが問題なのではなく,入口や入院中にも問題点がある.それらについて,実際に措置入院にかかわる精神科医の意見が聞かれることなく議論されている.さまざまな立場から精神保健福祉法の問題点を抽出し,それらに基づいて措置入院を含めた非自発的な入院について広く考え直す時期に来ている.
日本精神神経学会精神保健福祉法特別委員会(現在は精神保健福祉法委員会に改称.以下,当委員会)では,上記のような観点から現行の措置入院制度の問題のありかを探ることを目的として,臨床の現場で措置入院にかかわっている精神科医にアンケート調査を実施した.
I.対象と方法
調査対象は日本精神神経学会(以下,当学会)に所属する精神保健指定医(以下,指定医)としたが,設問によっては非指定医も対象に含めた.当学会の会員情報をもとに,2010(平成22)年以前に医学部を卒業し,かつ69歳未満の会員を抽出し,そのなかから無作為に選んだ2,000人を調査対象とした.対象者には2017(平成29)年3月17日に調査票を郵送し,31日を提出期限として回答を求めた.調査項目は表の通りである.
なお,本学会の倫理委員会の承認を得たうえで調査を行った.本調査に含まれる個別の情報について,回答者との紐づけを一切行わず,個別の情報が特定できない形で集計・分析した.
II.結果
1.回収状況
送付数は2,000人,有効回答数は596人,有効回答率は29.8%だった.なお,当学会の会員情報には指定医資格の有無に関する情報は含まれず,送付した2,000人のうちの指定医の数は不明である.
2.回答者の属性
回答者は指定医が538人(90.3%),非指定医が53人(8.9%),不明が5人(0.8%)だった.
指定医の資格保有年数の内訳は,1~5年が59人(9.9%),6~10年が65人(10.9%),11~15年が73人(12.2%),16~20年が94人(15.8%),21~25年が76人(12.8%),26年以上が171人(28.7%)だった.
主たる勤務先は,公的精神科病院(国立病院機構または自治体)が53人(8.9%),その他の公的精神科病院が6人(1.0%),民間精神科病院が290人(48.7%),有床総合病院精神科(公私立を問わない)が59人(9.9%),無床総合病院精神科(公私立を問わない)が24人(4.0%),診療所が125人(21.0%),その他が33人(5.5%)と回答した.
3.措置診察について
1)措置診察へのかかわり
2016年1月1日から12月31日までに少なくとも1回以上の措置診察を行った指定医は270人で,回答した指定医538人の50.2%を占めた.
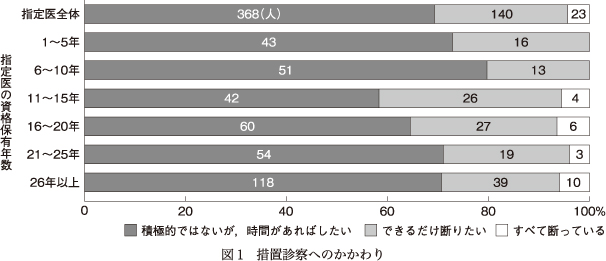
回答した指定医のうち,措置診察に「積極的ではないが,時間があればしたい」が368人(69.3%),「できるだけ断りたい」が140人(26.4%),「すべて断っている」が23人(4.3%)だった.指定医の資格保有年数別に集計したものを図1に示す.11~15年の指定医で,「できるだけ断りたい」と回答する者の割合が多かった.
「できるだけ断りたい」「すべて断っている」と回答した163人に対し,その理由を質問したところ,一番多かったのは「日常業務に追われて,診察を行う余裕がない」の80人で,続いて「責任を重く感じる」が43人,「措置診察にあたり,拘束時間が長い」が7人,「診察依頼が少ない」が6人,「報酬が少ない」が2人だった.「その他」は12人おり,「危険を感じる」「制度への不満がある」などの回答だった.
2)措置診察時に最も苦労していること
「医療で扱うべきか,司法で扱うべきか判断が難しい」が125人(23.2%)と最も多く,「診察前の情報が不足している」が95人(17.7%),「病態によっては,適切な入院形態の判断が難しい」が92人(17.1%),「必要な検査ができないなど,診察だけでは十分な情報が得られない」と「措置入院の入院要件が判断しづらい」がそれぞれ54人(10.0%),「苦労していることはない」は47人(8.7%)だった.「その他」を40人が選択したが,その内容は多岐であり,具体的な記載内容については考察のなかでその一部を例示する.
3)自傷他害のおそれのとらえ方
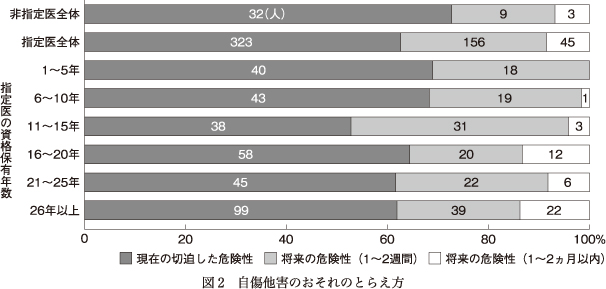
「現在の切迫した危険性」が323人(61.6%)と最多で,「将来の危険性(1~2週間以内)」が156人(29.8%),「将来の危険性(1~2ヵ月以内)」が45人(8.6%)であった.なお,質問文では1つのみ選択する指示だったが,2つ選択した回答者が8人いた.そのうち7人が,「現在の切迫した危険性」と「将来の危険性(1~2週間以内)」を選択し,1人が,「現在の切迫した危険性」と「将来の危険性(1~2ヵ月以内)」を選択していた.前者を「将来の危険性(1~2週間以内)」に,後者を「将来の危険性(1~2ヵ月以内)」に含めて集計した.
図2は,全回答者,非指定医および指定医の資格保有年数別に集計したグラフである.指定医と非指定医を比べると,非指定医のほうが将来よりも現在の切迫性に着目して自傷他害のおそれと見なす傾向があった.また指定医の資格保有年数が長いほど,「現在の切迫した危険性」の割合が減少する傾向があり,特に11~15年では「将来の危険性(1~2週間)」を選択する回答が他の階層より目立った.また16~20年,26年以上では「将来の危険性(1~2ヵ月)」の割合が相対的に高く,自傷他害のおそれを将来も含めて予測する傾向がみられた.
4)措置診察時に要措置としなければならないと感じるかどうか
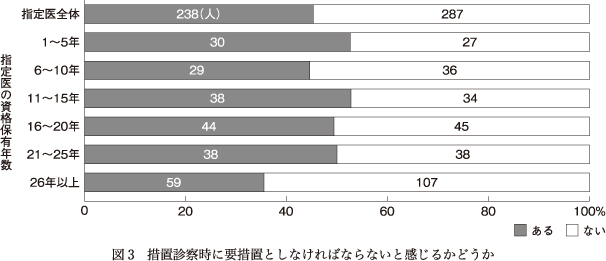
回答した指定医のうち238人(45.3%)が,措置診察時に要措置とすることが期待されているという感覚をもつと回答した.指定医の資格保有年数別に集計したものを図3に示す.要措置とすることが期待されているという感覚をもつと回答した者が1~5年,11~25年で約半数であったのに対し,26年以上では35.5%と少なかった.
5)措置入院の要件を満たし,かつ医療保護入院も可能な場合の入院形態
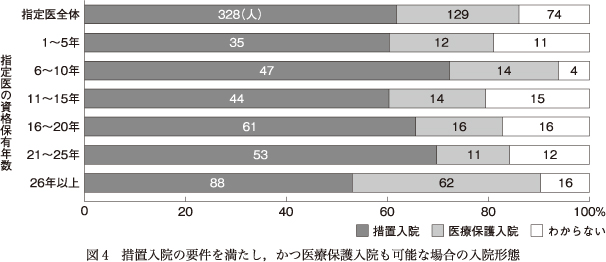
回答した指定医のうち,「措置入院」を328人(61.8%)が,「医療保護入院」を129人(24.3%)が,74人(13.9%)が「わからない」と回答した.指定医の資格保有年数別に集計したものを図4に示す.26年以上では他の階層と比べて医療保護入院を選択する傾向が目立った.また,1~5年と11~15年の約2割が,選択すべき入院形態がわからないと回答した.
4.多職種・多機関との連携
1)連携の開始時期
2016年1月1日から12月31日までに少なくとも1回以上の措置診察を行った指定医270人のうち,連携の開始時期を「入院直後から」とした者が98人(37.1%),「急性期治療を脱してから」が83人(31.4%),「症例によって異なる」が36人(13.6%),「措置消退届を検討する時期になってから」が45人(17.0%),「連携の必要はない」はいなかった.「その他」が2人おり,(記載通り)打診があったときと退院前という回答だった.なお,複数回答や無回答の者が6人おり,それらを除外して集計した.
2)連携に際して特に重要な職種や機関
この設問では複数回答を可とした.2016年1月1日から12月31日までに少なくとも1回は措置診察を行った指定医270人のうち,「保健所」が210人(77.8%)と最多で,「家族」が161人(59.6%),「市区町村」が99人(36.7%),「警察」が91人(33.7%),「精神保健福祉センター」が60人(22.2%),「都道府県」が50人(18.5%),「地域包括支援センター」が39人(14.4%),「福祉事務所」が33人(12.2%),「訪問看護ステーション」が21人(7.8%),「障害者福祉サービス事業所」が19人(7.0%),「民生委員」が1人(0.4%)と続いた.「その他」を6人が回答し,かかりつけ医,専門知識をもつ弁護士,精神科救急情報センターなどであった.
3)関係者会議の開催状況
関係者会議は措置入院退院後に必要となる支援を検討する会議とした.2016年1月1日から12月31日までに少なくとも1回は措置診察を行った指定医270人のうち,関係者会議を「症例によって開催している」が103人(38.1%)と最も多く,「全例で開催している」が50人(18.5%),「開催していない」は21人(7.8%)だった.96人は回答がなかったが,措置診察のみ行い,その後の診療にかかわっていないためと考えられる.
「開催していない」と回答した21人に対し,今後の開催予定を聞くと,「開催予定はない」が13人(61.9%)と最も多く,「症例によって開催予定」が7人(33.3%),「全例で開催予定」が1人(4.8%)だった.
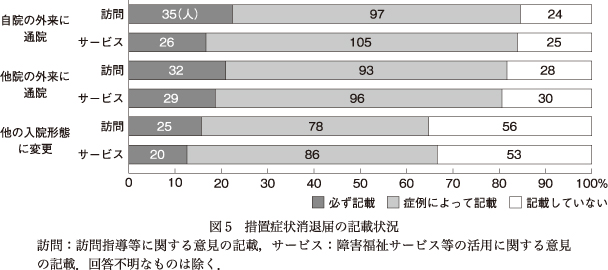
4)措置症状消退届の記載状況
措置症状消退届における「訪問指導などに関する意見」と「障害福祉サービスに関する意見」の記載状況について,「自院の外来に通院する場合」「他院の外来に通院する場合」「他の入院形態に変更する場合」の3つの場合に分けて回答を得た.なお,「特になし」と記載していれば,「記載していない」として回答するように設問文に記載した.
措置症状消退届における「訪問指導などに関する意見」と「障害福祉サービスに関する意見」の記載状況を図5に示す.措置入院解除後の転帰にかかわらず,「訪問指導などに関する意見」と「障害福祉サービスに関する意見」を「症例によって記載する」が多かった.他の入院形態に変更する場合は他の転帰と比べて「記載していない」が目立った.また,措置入院退院後の転帰にかかわらず,「訪問指導に関する意見」を必ず記載する人の割合が「障害福祉サービスに関する意見」を必ず記載する人の割合よりも上回った.
5.措置症状消退の最終判断者
非指定医を含めた223名から有効な回答を得た.措置症状消退の最終判断を「自分」で行うのが158名(70.9%)と最多だった.「(回答者が指定医である場合)院内の別の指定医」が11人(4.9%),「(回答者が指定医でない場合)院内の別の指定医」が18人(8.0%),「病院長(総合病院であれば部長相当の役職)」が15人(6.7%)だった.なお,「病院長(総合病院であれば部長相当の役職)」が判断する回答には,主治医が指定医と非指定医の両方の場合を含む.「その他」は21人(9.4%)で,複数人で判断を行うという回答が多かった.
6.現行の措置入院制度について
1)患者の治療の流れを分断せず,措置入院中に十分な医療提供ができているか
全回答者596人のうち,「十分な医療提供ができている」と147人(24.7%)が考え,「できていない」と考える人が348人(58.4%),「わからない」が101人(16.9%)だった.回答者の過半数は措置入院制度のもとでの入院治療が活かされていないと考えていた.
2)現行の措置入院制度についての問題点
全回答者596人のうち,「医療と司法のいずれの制度で対応すべきかわかりづらいケースが多い」が370人(62.1%)と最も多く,続いて「退院後のケアが不十分である」が339人(56.9%),「措置入院の入院要件がわかりづらい」が171人(28.7%),「措置入院で扱う対象疾患が広すぎる」が143人(24.0%),「手続きが煩雑である」が68人(11.4%),「現行のままで問題ない」が40人(6.7%)だった.
また,57人が「その他」と回答し,措置入院制度が一様に運用できていないことや関係機関の連携の問題,措置入院の位置づけなど多岐にわたる内容だった.その具体的内容については考察で取り上げることとする.
7.措置入院制度全般についての意見
措置入院制度全般に関する意見を自由記載形式で求めたところ,措置診察に至るまでのプロセスに問題があることや,措置診察で判断を下すときのプレッシャーなどの多数の意見が寄せられた.これらも考察で紹介する.
III.考察
1.措置診察に至るまでのプロセス
措置入院制度への意見として「医療と司法のいずれの制度で対応すべきかわかりづらいケースが多い」を挙げる者が多かった.これは今回の精神保健福祉法改正の検討過程で,緊急措置診察や措置診察の時点で他害のおそれが精神障害によるものか判断が難しい事例(いわゆるグレーゾーン事例)として挙げられている事例に相当するものであり,いかに司法と医療の役割を明確にしていくかという今後に残された重要な課題である.
また自由記載には,「措置診察の適応だと思っても措置診察に至らない」「診察前に保健所が措置入院ないし医療保護入院に誘導する」「明らかな犯罪や夫婦喧嘩や,過去の精神科通院歴があるだけで措置診察に回ってくる」「家族支援,生活支援を含む密なかかわりが必要なのに,十分な医療や支援を提供できず,クライシスの予防や早期対応ができず,保護的な措置入院となっていることがある」「精神科救急情報センターを活用した医療と司法のトリアージをすべきである」など,措置入院の入口に関する意見が多くみられた.これらは措置診察の要否の判定基準のあいまいさや措置診察に至るまでの保健所や警察の判断の不適切性を指摘する意見といえよう.
2017年2月の「これからの精神保健医療福祉のあり方に関する検討会」の報告書2)で措置診察や措置入院の判断に際しての留意点や手続きが明らかでないことが指摘されている.また,2016年3月に出した当委員会の見解(以下,2016年見解)5)でも,事前調査のためのガイドラインや事前調査票の統一様式を作成し,調査の標準化を図るように求めた.このようななかで2018(平成30)年3月27日に「措置入院の運用に関するガイドライン」3)に関する部長通知,および「地方公共団体による精神障害者の退院後支援に関するガイドラン」4)に関する部長通知が発出された.今後これらのガイドラインに沿って措置入院に関する手続きの整理や標準化が実施されるものと予想されるが,それと同時に各自治体における関係者間の協議,方針の共有が重要となるであろう.
2.措置診察へのかかわり
回答のあった指定医のうちの約3割が措置診察に消極的な姿勢だった.これについて考察する.本調査では措置診察に消極的である最多の理由は,「措置診察を日常業務のなかで行うことが難しい」であった.自由記載では,時間外対応を行った翌日の業務への影響や措置診察の関連書類作成などの実務的な負担や措置診察の責任の重さ,措置診察に対する報酬の少なさ,身の危険を感じるなどの記載もあった.措置診察が非自発的入院を決定するものであり,その責任を重く感じることは当然である.しかし,診察する指定医の事務負担の軽減や安全確保,報酬面で検討すべき課題がある.この他に,措置診察する医師の偏りがあるのではないかと危惧する意見や措置診察に診療所勤務医がかかわる条件が地域により異なるという指摘など,自治体あるいは保健所によって措置診察への取り組みに大きな差があるとされるが,実態は不明である.少なくとも指定医が勤務する当該地域における措置入院を含めた精神科救急医療体制が今回の調査結果に大きく影響した可能性もある.
3.措置入院の要件
1)自傷他害のおそれ
「自傷他害のおそれ」を指定医の6割は「現在の切迫した危険性」,3割は「1~2週間以内の将来の危険性」と解釈していた.自由記載では,「将来の他害のおそれに対して予見はできない」「将来の他害の可能性で措置入院を判断することに無理がある.おそれの有無は将来を保証するものではないことを明記すべきだ」といった意見がみられた.これらの意見から多くの指定医がごく短期的な将来予測に限定して措置入院の運用を行っていることが想定される.
当委員会は2016年見解5)で「自傷他害のおそれ」を「自傷他害の『差し迫った』おそれ」に変更すべきだという見解を出したが,今回の調査結果はこれを支持するものといえる.
2)措置診察時に要措置としなければならないと感じるかどうか
指定医の45.3%が措置診察の際にできるだけ要措置としなければならないと感じると回答した.自由記載でも,「措置不要とした場合に,その後当人が何かを起こしたときの責任を問われるのが嫌である」「自傷他害が切迫していなくても要措置の判断をしがちである(暗黙の了解があるように感じられる)」「警察署で鑑定するときに非該当とするのに勇気がいる」といった意見がみられた.このことから措置診察時に暗黙のうちに要措置と判定することへの要請を感じ取っている指定医が少なくないことがわかる.
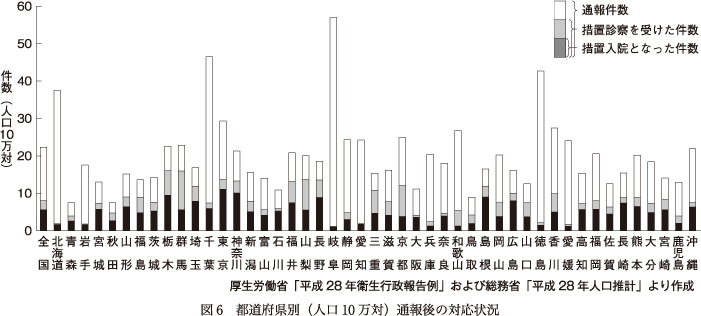
また,「措置不要となった場合,どうなるかわからない.返す場所,処置の方法もないと思えるケースのときに,要措置にするしかないと感じる」「精神科的には“病気”でないにしても精神科に入院とならなければそのまま放置となり,周囲が困るというプレッシャーもある」といった自由記載もあり,医療の領域を超えても社会的な要請に応えなければならないという指定医の保護的姿勢も背景にあることが示された.措置診察時に要措置と判断をしなければならないというプレッシャーの程度に地域差があり,それが措置診察で高率に措置入院に至る自治体とそうではない自治体が混在する一因となっているかもしれない(図6).
以上のように,今回の調査によって指定医は自傷他害のおそれという要件のみで要措置の判断を下すわけではないことが明らかになった.要措置の判断は自傷他害のおそれの有無のみで行えば十分である.しかし,措置入院歴があると措置入院歴がない事例の約2倍,要措置と判断されやすかったと瀬戸らも報告している8)ように,要措置判断はさまざまな要因によって影響を受けやすい.指定医の判断の中立性をどのように担保するかが課題である.
3)医療保護入院と措置入院の判断
措置入院の要件を満たし,かつ医療保護入院も可能な状況下での入院形態について,本調査では措置入院を61.8%,医療保護入院を24.3%が選択し,13.9%がわからないと回答し,意見が一致しなかった.精神保健福祉法詳解7)では「措置症状が認められるものについては措置入院によることが原則であり,措置入院の手続が実施可能であるにもかかわらず,あえて家族の同意を求めるなど,ことさらに医療保護入院に誘導するような取り扱いは避けるべきである」と記載されている.現場の指定医たちの判断は必ずしもこの指針に沿っていないことが今回の調査結果から読み取れる.
4)措置症状消退の判断
措置症状消退の最終判断者が精神保健指定医である「自分」だという回答が最多だったのは予想通りだった.しかし,院内の会議や症例検討会などの複数人による判断を経て,措置症状消退の判断を行う病院もあった.自由記載では「公的機関や精神医療審査会が措置解除を行うべきだ」や「仮退院によって安全性を確認してから解除を検討すべきだ」という意見もあったが,主治医の判断を最大限尊重することを前提として,院内の複数の関係者による判断を取り入れたシステムの導入を検討するべきだろう.
自由記載で,「自傷他害のおそれのリスクはゼロにはならず,特に発達障害,パーソナリティ障害,物質使用障害などは退院の判断が難しい」という意見があった.このような症例では確かに措置解除判断が難しいことがある.措置入院の入口で,いわゆるグレーゾーン事例について治療可能性の有無を含めた厳密な措置入院要件を定めることによって,このような措置解除判断の困難さの一部を解消できるかもしれない.
4.措置入院における多職種・多機関との連携
1)連携する職種・機関
退院後支援における医療・司法・行政の間の密な連携は重要であるが,本調査では保健所や家族との連携が特に重要とされ,次いで都道府県や警察との連携が挙げられていた.
「地方公共団体による精神障害者の退院後支援に関するガイドライン」4)では本人の社会復帰を促すため,支援関係者で構成する個別ケース検討会議を開催し,退院後支援計画を作成するとしている.このガイドラインに沿えば,保健所への業務負担がこれまで以上にかかると思われ,現行機能で十分な対応ができるのかが危惧される.また,本調査で臨床医の多くが警察との連携を重視する結果だったが,ガイドラインでは個別ケース検討会議には警察の参加を原則として認めず,警察の参加には,本人および家族,その他の支援者から意見を聞いたうえで,警察以外の支援関係者間での合意が必要だとしており,警察との連携について慎重な姿勢をとっている.
本調査では,今後保健所や市町村については個別支援機能や諸機関との連携機能がこれまで以上に期待されているわけだが,これら自治体の行政サービス機能をいかに強化するかが大きな課題である.退院後支援を通して得られた知見に基づきながら,多職種・多機関との連携を継続的に模索していく必要があるだろう.
2)関係者会議
回答者の約7割が,急性期治療が終わるまでに多職種・多機関との連携を開始すると回答しており,早期からの連携が必要であるという共通認識をもっていた.しかし,関係者会議を全例で開催していたのは回答者の約3割にすぎず,約6割が症例によって開催を決めていた.時間や人的資源が限られており,臨床的に必要だと判断された症例に対してのみ重点的に多職種・多機関と連携している実態が明らかになった.
自由記載では,関係者会議での意見調整について,「受け入れが不十分な状況なのに行政から措置症状消退を求められた」「対象者の経済的な困窮,家族の不在,受け入れに消極的な地域の姿勢によって措置解除が難しい」といった意見がある一方で,「安易な措置解除が目立つ」「解除が早すぎる」などの記載もあり,措置入院患者の地域移行を進めようとする主治医などと患者を迎え入れる自治体・福祉関係者・家族などとの間で,地域移行についての考え方に齟齬があり,十分な連携がとれていないことをうかがわせる.
「地方公共団体による精神障害者の退院後支援に関するガイドライン」4)では,多職種・多機関が有機的な連携を通して,包括的支援を提供する必要性があることを述べたうえで,個別ケース支援検討会議の開催を促している.これにより病院と地域の間の溝が小さくなることが期待される.
なお,2017年3月18日の「精神保健福祉法改正に関する学会見解」6)では,この課題に関連して,「退院後の地域生活支援,医療的支援は,措置入院患者だけに必要なものではありません.入院形態に関係なく,医療保護入院,任意入院を含め,『退院後支援を必要としている人』すべてに提供されるべきものです」としている.個別ケース支援検討会議などの関係者会議の開催は入院形態のいかんにかかわらず「支援の必要な人に支援を提供する」という考え方で実施されるべきである.
3)措置症状消退届の記載状況
厚生労働省は,一部の都道府県を対象に措置症状消退届の「訪問指導等に関する意見」と「障害福祉サービス等の活用に関する意見」の記載の実態を調査した1).それによれば,措置解除後に直接通院となるケースで,「訪問指導等に関する意見」と「障害福祉サービス等の活用に関する意見」のいずれも,全体の2割程度が空欄であり,記載があっても全体の半分以上は「必要ない」という記載内容であり,措置症状消退届の意見欄が十分に活用されていなかったとのことである.
われわれの調査は記載内容よりも個々の医師の記載に対する姿勢を問うものであり,厚生労働省の調査結果と直接の比較はできない.しかし,本調査でも症例に応じて記載するとする者が多く,記載が医師の裁量に任されており,措置症状消退届の意見欄が十分に活用されているとはいえなかった.「措置入院の運用に関するガイドライン」3)では,「訪問指導等に関する意見」と「障害福祉サービス等の活用に関する意見」が空欄であった場合,都道府県知事などは措置入院先病院に状況を確認し,必要に応じて追記を求めることが適当としており,これまで以上に内容を吟味されることになろう.
5.その他
今回の調査で直接問わなかった内容だが,自由記載欄の意見のうち重要だと思われる意見をここで取り上げる.
1)措置入院の対象疾患
措置入院の対象疾患に関する自由記載が多く,「対象疾患が多彩で,一元的に扱うことが困難だ」「パーソナリティ障害を対象から除外すべきだ」といった記載が多かった.また「疾患名ではなく,治療反応性を考慮すべきだ」という意見もあった.
瀬戸らは,同じ疾患でも状況によって要措置の判断が異なることを示した8).例えばパーソナリティ障害圏(F6)では,幻覚妄想状態や精神運動興奮状態の事例では有意に高率に要措置となったが,警察官あるいは検察官通報の事例では有意に高率に措置不要だった.さらに診察時点で顕在化している問題が要措置の判断に影響しており,精神障害ではない事例が要措置となる懸念が内包されていると報告している.これを踏まえれば,非自発的入院を適正に運用するために,その対象を明確にすることが必要である.当委員会では2016年見解5)で精神障害者の定義について次のような提言を行った.
(1)法の目的に応じて対象者を定義する.例えば①精神保健の問題を抱える,あるいは抱える可能性のある者,②精神疾患を有し,医療を必要とする者,③精神疾患により継続的に日常生活または社会生活に相当な制限を受ける者と区別する.
(2)特定の疾患名・障害名を単純に列挙して定義することを改め,法の目的とする領域に応じて,精神医療の対象となる精神疾患とその状態像,福祉の対象となる障害を厳密に規定する.とりわけ非自発的入院の対象はその範囲を明確に限定すべきである.
(3)精神疾患名は「疾病及び関連保健問題の国際統計分類(ICD)」を採用する.
疾患名や診察時の病像だけでは措置入院の対象を適切に絞り込めない.対象疾患や対象病状を厳密に定義したうえで,例えば治療可能性を要件に加えるなど,新たに措置入院の対象基準を定めるべきである.
2)指定病院の施設基準
「措置入院指定病院で適切な医療が行われていると思えない」という意見があった.
当委員会は,措置入院を含めた非自発的入院を扱う病院は高規格であるべきだという観点から,2016年見解5)のなかで,次のような施設基準の見直しを要望した.
(1)指定病院を病棟単位で指定する.
(2)指定病棟の人員配置基準を医師は16:1(うち指定医1名以上),看護師は15:1,および精神保健福祉士1名を必置とする.
(3)地域医療圏ごとに必要な指定病床数を算定して指定病床の偏在を是正する.
2017年5月の参議院における精神保健福祉法改正に関する審議において,措置入院を受け入れる病院の質の評価の必要性に言及されたが,今後の政策に反映されることが期待される.
3)退院後の処遇について
退院後のかかわりに関する自由記載のなかに,「外来での治療継続を強制する制度が必要である」という強制通院制度に関する意見があった.強制通院制度は海外の一部で実施されているが,その有効性について疑問視する意見もあり,評価は定まっていない.一方,「措置入院患者のみに,特別に退院支援のふりをした管理を行うことは人権侵害ではないか?」という意見もあった.
2018年4月以降から「地方公共団体による精神障害者の退院後支援に関するガイドラン」4)に基づく退院後支援が開始されるが,そこで蓄積される知見を基に退院後の支援のあり方が改めて検討されるべきであろう.
また,通報の契機となった行為に対する刑罰を,措置入院の退院後に求めてもいいのではないかという意見が少なからず記載されていた.これは刑法39条にかかわる広範な問題であり,本稿ではこのような意見があったことを記載するにとどめることとする.
4)措置入院制度にかかわる者の質の向上
措置診察を行う指定医の診察能力の差や,措置入院制度の運用や退院後の支援にかかわる関係者の経験や知識の差を指摘する意見があった.これに関連して,「これからの精神保健医療福祉のあり方に関する検討会」の報告書2)は,保健所設置自治体が設置主体となって,都道府県や市町村,警察,精神科医療関係者などの関係者が定期的に協議する場を設置し,地域内で相互理解を推進すべきだとしている.今後はそれぞれの地域のなかで,当事者も参加できる相互理解を深める共通の場を構築し,互いに研鑽しながら,措置入院患者に限らず精神障害者全般についての支援技術を高めていくことが求められる.その際に被支援者のプライバシー保持に細心の配慮が求められることは言うまでもない.
おわりに
精神科医を対象に現行の措置入院制度に関する意識調査を行った.送付した約3割から回答を得ることができたが,2016年の1年間に実際に措置診察を行った指定医はその半数にすぎなかった.したがって,本調査の結果が指定医全体の意見を反映しているとは言い難い.しかし,措置入院制度に臨床現場で実際にかかわっている精神科医の視点から現行の措置入院制度についての意見が得られた意義は大きい.特に精神科医が葛藤しながら措置入院制度にかかわっていることが膨大な自由記載からもうかがえ,措置入院のあり方の検討の重要性が改めて示された.
今回の調査は措置入院に限定したものであったが,自由記載では現行の入院制度全体に目を向けるべきだという意見も多かった.当委員会では,今後,措置入院に限らず,非自発的入院全体の課題について検討し,提言を行っていきたい.
本論文に関連する利益相反を以下に開示する.
水野雅文:(講演料)Meiji Seikaファルマ株式会社,アステラス製薬株式会社,大塚製薬株式会社,大日本住友製薬株式会社,第一三共株式会社,吉富製薬株式会社,持田製薬株式会社,エーザイ株式会社,(奨学寄付金)大塚製薬株式会社,富士フイルムRIファーマ株式会社,エーザイ株式会社,持田製薬株式会社,MSD株式会社,ファイザー株式会社,アステラス製薬株式会社,武田薬品工業株式会社,塩野義製薬株式会社,大日本住友製薬株式会社,Meiji Seikaファルマ株式会社,第一三共株式会社.
他の著者に開示すべき利益相反はない.
謝 辞 自由記載の回答に多くの意見をいただきましたが,本稿では紙幅の都合から,その一部しか紹介できませんでした.いただいたご意見は今後の当委員会での討議に活かしていく所存です.この度のアンケート調査にご協力いただいた会員の皆様には深く感謝いたします.
1) 厚生労働省: 措置入院者の症状消退届の記載に係る現状について. 2016 (https://www.mhlw.go.jp/file/05-Shingikai-12201000-Shakaiengokyokushougaihokenfukushibu-Kikakuka/0000142830.pdf)(参照2018-03-31)
2) 厚生労働省: これからの精神保健医療福祉のあり方に関する検討会報告書. 2017 (https://www.mhlw.go.jp/file/05-Shingikai-12201000-Shakaiengokyokushougaihokenfukushibu-Kikakuka/0000152026.pdf)(参照2018-03-31)
3) 厚生労働省: 措置入院の運用に関するガイドライン. 2018 (http://www.hourei.mhlw.go.jp/hourei/doc/tsuchi/T180329Q0010.pdf)(参照2018-04-19)
4) 厚生労働省: 地方公共団体による精神障害者の退院後支援に関するガイドライン. 2018 (http://www.hourei.mhlw.go.jp/hourei/doc/tsuchi/T180329Q0020.pdf)(参照2018-04-19)
5) 日本精神神経学会精神保健福祉法特別委員会: 精神保健福祉法改正に関する委員会見解. 2016 (https://www.jspn.or.jp/uploads/uploads/files/activity/seishinhokenhukusi_iinkai.pdf) (参照2018-03-31)
6) 日本精神神経学会: 精神保健福祉法改正に関する学会見解. 2017 (https://www.jspn.or.jp/uploads/uploads/files/activity/seishinhokenhukusi_170318.pdf) (参照2018-10-29)
7) 精神保健福祉研究会監修: 4訂精神保健福祉法詳解. 中央法規出版, 東京, p.267, 2016
8) 瀬戸秀文, 藤林武史, 吉住 昭: 精神保健指定医の措置入院要否判断に影響する因子について. 日精協誌, 28; 91-96, 2009