周産期は女性の心身に大きな負担が生じる時期であり,精神的不調が生じやすい.母親の精神的不調は子どもの発育・発達にも影響を及ぼすため,周産期メンタルヘルスケアは世界中で重要な課題となっている.わが国においても,厚生労働省の産婦健康診査事業が立ち上がり,産後うつ病のスクリーニングが普及したが,いまだ妊産婦への心理社会的支援が十分とは言い難い.周産期のメンタルヘルスケアとして認知行動療法(CBT)の有効性が国外では示されつつあるが,わが国では周産期領域でのCBTの活用は進んでおらず,CBTの普及が課題となっている.本稿では,周産期におけるメンタルヘルスケアとして,まず周産期領域におけるCBTの効果を検証した先行研究について概説する.周産期のうつ病,不安症,強迫症,不眠症に対しCBTの効果が期待されており,母親だけでなく子どもの行動・発達にもよい影響をもたらすことがランダム化比較試験(RCT)により示されている.また,システマティックレビューによる27文献の検討からも抑うつ症状の改善が報告されている.次に,われわれが開発している効率認知行動療法(SCBT)を紹介し,具体的にどのように周産期領域でCBTを活用できるかについて解説する.CBTを実践することが難しい理由として,現場での時間的な制約や,実施できる人材の不足が挙げられる.SCBTは,CBTの理論を基盤にした,日常的な面接で活用することができる対話の方法であり,すべての医療スタッフが学ぶことができる.対話のStepを,Step 1:対話の目的を確認し,「共感」を示して協働関係を作る,Step 2:「こころの仕組み図」を用いて,最も感情が動いた場面を整理して問題を明確化する,Step 3:さまざまなCBTの技法を用いて問題に一緒に取り組む,Step 4:面談を振り返り,次回までに行うべき課題を設定するの4つに分け,その方法を概説する.最後に,現在の周産期におけるわれわれの活動と今後の展望について述べる.
2)国立精神・神経医療研究センター病院精神科
はじめに
周産期における精神的支援では,まず,健診や新生児訪問などのポピュレーションアプローチを担う医療者が,適切なコミュニケーションで信頼関係を築くことが重要となる.問診票や質問紙によるスクリーニングで不調を発見するだけでは,支援に結びつけることは非常に難しい.周産期に,薬物の催奇形性や母乳移行性などのリスクを考え,精神科への受診をためらう女性は多い.多くの妊産婦が薬物療法より心理療法を好む傾向があるという報告もなされている26).国内では,精神科に通院中で妊娠を機に通院・服薬を自己中断した女性は26%にも及んでいる13).また,都内の調査では,周産期に自殺により死亡した女性の48%は精神科受診を勧められても受診していなかった31).質問紙による評価をもとにした医療者からの受診の一方的なアドバイスは,「ここで聞いてもらえた」という実感を生まず,かえって支援から遠ざけてしまう可能性がある.よって,周産期の女性の一般的な相談窓口である助産師,保健師などの精神科関係者以外の職種が精神科的対話スキルを身につけ,ケアにつなげることが急務となっている.
しかしながら,多くのガイドラインではスクリーニングで該当すれば精神科受診を勧めることを推奨するものの,具体的にどのように対話すれば,妊産婦が受診や相談などの行動に移しやすくなるかについてはふれていない.また精神医療の現場も,薬物療法と短時間の面接が主体であり,英国などのガイドラインで推奨されている妊産婦の周産期の抑うつ・不安に対する認知行動療法(cognitive behavioral therapy:CBT)を実施できる専門家は少ない.周産期にかかわる医療者が,メンタルヘルスケアの技術を学ぶ機会は極めて乏しいのが現実である.だからこそ,周産期の女性が精神的不調を抱えていると感じられたその瞬間に,どのように声をかけ,どのように話を聞いてケアするかという対話スキルを多職種が学ぶ場が求められている.厚生労働省の産婦健康診査事業によって,全国で子育て世代包括センターや産前サポート・産後ケア事業が立ち上がり,メンタルヘルスケアを行う基盤は整いつつある.周産期にかかわる多職種が心理的介入技法を習得することは,現在,国内における最重要課題の1つといえよう.
そこで,われわれは,CBTを基盤として,周産期メンタルヘルスケアの技術を多職種が身につけるための研修・教育活動を行っている.本稿では,CBTに基づいた周産期メンタルヘルスケアの実践について解説し,われわれの活動の紹介と今後の展望について述べる.
I.周産期におけるメンタルヘルスケア
1.周産期におけるメンタルヘルスの不調
妊娠・出産は喜ばしい出来事である一方で心身に大きな負担が生じるため,周産期には精神的な不調を呈するリスクも高くなる.世界保健機関(World Health Organization:WHO)は精神疾患に罹患する妊産婦の割合を10~13%と報告している35).世界で年間約9,000万人,日本で年間約10万人の妊産婦が精神疾患に罹患すると試算される.
周産期のうつ病は最もよく知られている精神疾患で,妊娠中から産後にかけて,約5~18%の妊産婦が罹患すると報告されている8)9).妊娠中のうつ病は早産,胎児発育不全,妊娠高血圧症などに関連する19).また,産後のうつ病は子どもにも影響し,母子関係の悪化30),子どもの情緒および行動の問題が起きるリスクの上昇34)が報告されている.
周産期の不安症に関しても,うつ病同様にケアが必要であると近年注目を集めている.周産期に不安症に罹患する妊産婦は16%と報告されている1)10).産後に不安症の発症リスクが上がるという報告も認められた27).周産期の不安症が子どもに及ぼす影響に関するシステマティックレビューでは,十分なエビデンスがないと結論づけられたが11),英国の文献を中心としたシステマティックレビューでは,周産期の不安症およびうつ病が母子にもたらす経済的損失は甚大という報告もある2).周産期に生じるあらゆる不安を包括的に評価する尺度の開発は困難だが3),抑うつ症状と同様に評価,検討されることが期待される.
国内においては,妊産婦の自殺も問題となっている.2005年から2014年にかけての都内における妊産婦異常死の死因1位が自殺であった32).その後,2015年から2016年にかけての全国規模の調査では,周産期に死亡した女性の357名中102人が自殺していたことが判明している18).精神疾患の罹患率などの詳細は不明であるが,自殺予防という視点からも周産期のメンタルヘルスケアが重要であることが明らかになっている.
さらにパートナーに関する調査も近年では増えている.パートナーのうつ病は国外のメタアナリシスでは8.4%5),日本でも11%と報告されている33).妊娠中にパートナーによるドメスティック・バイオレンスの発生率が高まることも報告されている7).パートナーからの暴力は周産期における女性のうつ病の発症リスク因子にもなっている.周産期のメンタルヘルスケアにおいては,パートナーの状況に関しても目を向ける必要がある.
こうした結果から,妊娠中からメンタルヘルスの不調に対する早期発見・早期介入を行うことが重要と考えられている24).早期に自分や他者の精神的不調に気づくこと,援助を求めることの重要性を知っていること,セルフヘルプ戦略をもっていることなどは総じてメンタルヘルスリテラシーと呼ばれ,疾患の予防に重要な概念とされている14).周産期において,このリテラシーを高め,実際に行動を変容するメンタルヘルスアクションを助ける介入が重要と考えられる.
2.周産期における認知行動療法の有効性
周産期の女性がメンタルヘルスリテラシーを高め,相談などの行動につなげるための介入として,CBT的アプローチが有効と考えられる.英国国立医療技術評価機構(National Institute for Health and Care Excellence:NICE)の『周産期メンタルヘルスガイドライン』においては,周産期の軽度から中等度のうつ病および中等度以下の不安症に対して,CBTに基づくセルフヘルプが推奨されている23).
周産期のうつ病に対するCBTの有効性は多くの文献で報告されている.メタアナリシスから妊娠中および産後いずれも抑うつ症状を改善させることが明らかになっている2)28)29).最近のパイロット研究でも妊娠期間中のうつ病に対するCBTのランダム化比較試験(randomized controlled trial:RCT)で有効性が示され4),国外では普及が進んでいる.さらに,母親だけでなく子どもの行動・発達にも良い影響をもたらすこともRCTで示されている21).
不安症は,強迫症,パニック症など疾患も多岐にわたるため,周産期におけるCBTの有効性に関する報告は多くない.しかしながら,妊娠中からの不安と抑うつに対するインターネットによるCBTプログラムで76%という高い満足度と不安および抑うつの軽減が得られたという報告もある22).
周産期は定期的な通院が困難となりやすいため,インターネットを介したCBTを基盤としたプログラムの有効性が報告されつつある12)15).COVID-19の影響下でも実施可能であるため,今後のさらなる活用が期待される.
II.周産期における効率認知行動療法
われわれは,効率認知行動療法(streamlined cognitive behavioral therapy:SCBT)という短時間で行うことができるCBTを開発した.周産期におけるCBTの有効性は前項に述べたが,CBTは一般に週1回40~60分,10~16回の面接を行う必要があり,時間や費用などの制約が大きい.SCBTは,表1に示す手順に沿った1回15分の短時間の面談であり,精神科一般外来,助産師外来でも実施しやすい.
一般的な精神療法においては治療の枠組みを守ることが推奨されているが,周産期には治療者は柔軟性をもって対応することが必要となる.妊産婦は体調や子どもの状況など自身ではコントロールできない問題が生じることも多い.予想外の事態が発生した場合に,相談者の意向を尊重しつつ協働的に治療の枠組みを検討することこそが,治療的な態度となる.
Step 1では,挨拶した後に対話の目的を確認する.「共感」により相手との協働関係を作る.共感とは,発言のなかの相談者の感情を同定して「それは悲しいですね」などと返し,言語化が難しかった自らの感情の認識を促す介入を指す.共感によって,理解されたという実感が生まれると緊張が和らぐ.また,質問は,相談者自らの考えを確かめるきっかけを与え,自発的な変化を引き起こす効果がある.共感した後に質問することで,「そうなんです.○○と考えて悲しくなったのです」などと内省するゆとりが生まれる.なお,質問から介入を行うと,相談者は責められているように感じる可能性があるため,前もって共感を示したうえで質問を投げかけることが重要となる.
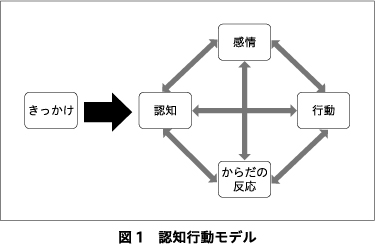
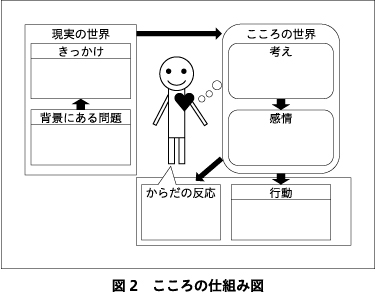
Step 2では,問題を「認知行動モデル」に基づいて検討する.認知行動モデルは,ある出来事が起きたとき,認知,感情,行動,からだの反応が相互に影響しながら反応する心の機構を指す(図1).われわれは,本モデルを視覚化して検討できるように「こころの仕組み図」という図式を作成し,相談者と協働的に検討を行っている.こころの仕組み図は,図2に示すとおり,「きっかけ」「考え」「感情」「からだの反応」「行動」から成り立つ.これら5項目のローマ字での頭文字がKであることから「5つのK」と呼んでいる.こころの仕組み図に相談者と書き込みながら,きっかけとなる瞬間に湧き上がった一番強い感情に焦点をあてて,その感情と対応する考えを明確化する.5つのKとして整理した理解を治療者から相談者に伝え,最後に,「整理してみて何か気づいたことはありますか?」と相談者からのフィードバックも得られるように配慮する.
基本感情には「喜び」「怒り」「悲しみ」「不安」の4つがあると考えられている.悲しみは喪失したという考えから生まれる.職場,家庭などで「期待されている役割をこなせなかった(能力や機会の喪失)」と考える場合などが例として挙げられる.不安は未知のことが起こる,または自分ではコントロールできないという考えに由来する.周産期は子どもの健康や成長,経済的な見通しなど,未確定の要素が多い.エジンバラ産後うつ病質問票(Edinburgh Postnatal Depression Scale:EPDS)を用いた調査でも,国内外問わず不安得点が大きな割合を占めることが報告されている6)16)20).怒りは自分の領域を侵されたという考えに由来する.緊急分娩などで「本来は説明があるべきなのに十分でないまま処置がなされた」と考えた場合,怒りを医療者に示すこともあるだろう.
Step 3では,気づいた悪循環にどう対処すべきか,適切な技法を紹介し,治療者と相談者とで協働的に取り組む.CBTの介入技法は,「行動」にアプローチする技法と「認知」にアプローチする技法の2種類に分類される.行動的アプローチは,現実的に適切に対処すれば改善が見込まれる問題に対して選択する.認知的アプローチは,偏った考えなどの心理的要因が主と考えられる問題に対して選択する.各種技法の概要を表2に示したが,各疾患によって適した技法があり,まずは標準的な技法を選択することが推奨される.
Step 4では,今回の面談をまとめ,振り返り,生活のなかでどう活かすか,次回までに取り組む課題となるホームワークを設定して締めくくる.
III.われわれの活動および今後の展望
認知行動療法センターでは,2018年から周産期メンタルヘルスケアのための活動を開始した.当センターでは元来,患者と治療者双方が協働的に治療に取り組むガイデッドセルフへルプの理念を基盤として臨床活動を行っている.加えて,研究で得られた知見から統一プロトコルを作成している.また,全国規模の研修を行い,幅広い職種が効果的な介入を行えるようになることをめざしている.これらのノウハウを活かし,周産期メンタルヘルスの分野においても臨床・研究・教育で貢献することをめざしている.本項ではわれわれの現在の活動を紹介し,今後の展望について述べる.
1.周産期うつ病を予防する助産師による介入プログラム
岡津らにより,妊娠中の女性に対するCBTを基盤とした助産師介入プログラムを開発している25).プログラム作成にあたって,多くの人々が共感できる内容にするために,産後女性を対象にアンケートを実施して当事者の意見を十分に反映させるように配慮した.
本プログラムは,妊婦健診に合わせて全3回の介入を行うため,妊婦の負担は少ない.また,パンフレットを用いて心理教育を行うことで,面談を行う助産師による個人差が小さくなるように努めている.さらに,漫画形式での解説を盛り込むなど,理解しやすい構成を心がけた.
現在,パイロットスタディにおいて,健常妊婦5名に実施し,プログラム前後と産後1ヵ月において,理解度と満足度を測定した.理解度の得点は,全項目でプログラム直後に上昇し,ほとんどの項目で1ヵ月後の得点は直後よりさらに上昇した.日本語版Client Satisfaction Questionnaire 8項目版(CSQ-8J)で満足度を調査したところ,全項目が4段階評価で3.6以上であり,満足度が高いことが明らかになっている25).今後,本プログラムを集団療法として産後ケア施設や産後健診で導入することも検討している.
2.KNOWELL―周産期にまつわる情報発信のためのホームページ―
周産期に役立つさまざまな知恵を得てほしい(know well)という想いのもと,「Knowell Family」と名づけたウェブサイトを公開した17).当事者には精神的不調に早く気づいて相談や受診などの対処行動をとることができるように,支援者も援助の手を適切に差し伸べることができるようになることを目的に,メンタルヘルスリテラシーを高めるための情報を提供している.
近年,共同創造(co-production)などと呼ばれる当事者を含めた取り組みが支援には重要とされているが,プロジェクトのチームメンバーは妊娠や出産を経験した当事者と専門家の両方の視点をもつ者が多く,それが力となった.また生物・心理・社会的な支援のそれぞれを意識してコンテンツを作成した.これらを閲覧者の立場に合わせて情報が引き出しやすいように配置し,スマートフォンでも閲覧しやすいデザインを設計した.2020年に入り,COVID-19感染への不安が高まり,多くの母親は,子どもの活動制限,両親から支援を得る機会の減少などのさまざまな困難に直面している.そのため,COVID-19に関する情報も発信し,不安の軽減に努めた.
今後も,当事者にウェブサイトの使用感を調査し,必要な情報が迅速に発信できるように改善を続けたい.
3.多職種への周産期メンタルケアの認知行動療法研修
看護職や医師,心理士,保育士などの多職種が周産期の女性に対するケアの技術を身につけるための支援として,「CBTに学ぶ対話スキルと周産期メンタルヘルス」研修会を多職種で連携して実施している.その内容は①CBTを活用した対話スキルの習得,②周産期の環境や心理的変化についての解説,③精神疾患についての解説の3部構成としている.本研修では実践しやすいように,相談者と支援者のセリフが書かれた逐語をもとにしたロールプレイも取り入れている.本研修を通じ,対話スキルに関する自己効力感および知識の向上を期待している.また,研修受講者へのアンケートを実施して本研修の効果および受講者のニーズを調査し,今後の研修に活かすことを予定している.
おわりに
周産期は大きく環境が変わり,心理的変化を感じやすい時期である.国内においても,推定年間10万人は周産期にメンタルヘルスの不調を呈している女性がいると見込まれるうえに,妊産婦の死亡原因の第1位は自殺となっている.しかし,こうした心理的変化は相談に対する抵抗感から医療者に直接は届きにくく,妊産婦の精神科受診にまで至らない可能性がある.
こうした状況から,周産期におけるCBTのニーズは高まっているが,国内では提供できる医療機関が限られており,支援者も学ぶ機会が限られている.そこで,本稿では,SCBTという,CBTの理論を基盤にした,短時間の面接での対話技法を紹介した.本稿が,初学者か専門家かを問わず,妊産婦に対する精神科臨床の一助となることを願う.
また,助産師が行えるガイデッドヘルプCBTの作成,ウェブサイトからの情報発信,多職種に向けた「CBTに学ぶ対話スキルと周産期メンタルヘルス」研修会などの活動も紹介した.これらの周産期メンタルヘルスケアに関する活動が,女性とその家族,そして何より生まれてくる子どものwell-beingにつながることを期待する.
なお,本論文に関連して開示すべき利益相反はない.
1) Austin, M. P., Hadzi-Pavlovic, D., Priest, S. R., et al.: Depressive and anxiety disorders in the postpartum period: how prevalent are they and can we improve their detection? Arch Womens Ment Health, 13 (5); 395-401, 2010![]()
2) Bauer, A., Knapp, M., Parsonage, M.: Lifetime costs of perinatal anxiety and depression. J Affect Disord, 192; 83-90, 2016![]()
3) Brunton, R. J., Dryer, R., Saliba, A., et al.: Pregnancy anxiety: a systematic review of current scales. J Affect Disord, 176; 24-34, 2015![]()
4) Burns, A., O'Mahen, H., Baxter, H., et al.: A pilot randomised controlled trial of cognitive behavioural therapy for antenatal depression. BMC Psychiatry, 13; 33, 2013![]()
5) Cameron, E. E., Sedov, I. D., Tomfohr-Madsen, L. M.: Prevalence of paternal depression in pregnancy and the postpartum: an updated meta-analysis. J Affect Disord, 206; 189-203, 2016![]()
6) Cox, J. L., Holden, J. M., Sagovsky, R.: Detection of postnatal depression. Development of the 10-item Edinburgh Postnatal Depression Scale. Br J Psychiatry, 150; 782-786, 1987![]()
7) Donovan, B. M., Spracklen, C. N., Schweizer, M. L., et al.: Intimate partner violence during pregnancy and the risk for adverse infant outcomes: a systematic review and meta-analysis. BJOG, 123 (8); 1289-1299, 2016![]()
8) Farias, D. R., Pinto, T. de J. P., Teofilo, M. M. A., et al.: Prevalence of psychiatric disorders in the first trimester of pregnancy and factors associated with current suicide risk. Psychiatry Res, 210 (3); 962-968, 2013![]()
9) Gavin, N. I., Gaynes, B. N., Lohr, K. N., et al.: Perinatal depression: a systematic review of prevalence and incidence. Obstet Gynecol, 106 (5 Pt 1); 1071-1083, 2005![]()
10) Glasheen, C., Richardson, G. A., Fabio, A.: A systematic review of the effects of postnatal maternal anxiety on children. Arch Womens Ment Health, 13 (1); 61-74, 2010![]()
11) Goodman, J. H., Chenausky, K. L., Freeman, M. P.: Anxiety disorders during pregnancy: a systematic review. J Clin Psychiatry, 75 (10); e1153-1184, 2014![]()
12) Haga, S. M., Drozd, F., Lisøy, C., et al.: Mamma Mia: a randomized controlled trial of an internet-based intervention for perinatal depression. Psychol Med, 49 (11); 1850-1858, 2019![]()
13) Ogawa, J., Suzuki, S.: Risk factors of self-interruption of medications for mental disorders in pregnancy. Clin Exp Obstet Gynecol, 47 (4); 576-578, 2020
14) Jorm, A. F.: Mental health literacy: empowering the community to take action for better mental health. Am Psychol, 67 (3); 231-243, 2012![]()
15) Kabir, K., Sheeder, J., Kelly, L. S.: Identifying postpartum depression: are 3 questions as good as 10? Pediatrics, 122 (3); e696-702, 2008![]()
16) Kelman, A. R., Stanley, M. L., Barrera, A. Z., et al.: Comparing brief internet-based compassionate mind training and cognitive behavioral therapy for perinatal women: study protocol for a randomized controlled trial. JMIR Res Protoc, 5 (2); e65, 2016![]()
17) Knowell Familyウェブサイト. (https://www.ncnp.go.jp/cbt/knowell/) (参照2021-09-17)
18) 国立成育医療研究センター: 人口動態統計(死亡・出生・死産)から見る妊娠中・産後の死亡の現状. (https://www.ncchd.go.jp/press/2018/maternal-deaths.html) (参照2021-09-17)
19) Kubota, C., Inada, T., Nakamura, Y., et al.: Stable factor structure of the Edinburgh Postnatal Depression Scale during the whole peripartum period: results from a Japanese prospective cohort study. Sci Rep, 8 (1); 17659, 2018![]()
20) Lefkovics, E., Baji, I., Rigó, J.: Impact of maternal depression on pregnancies and on early attachment. Infant Ment Health J, 35 (4); 354-365, 2014![]()
21) Letourneau, N. L., Dennis, C. L., Cosic, N., et al.: The effect of perinatal depression treatment for mothers on parenting and child development: a systematic review. Depress Anxiety, 34 (10); 928-966, 2017![]()
22) Loughnan, S. A., Sie, A., Hobbs, M. J., et al.: A randomized controlled trial of 'MUMentum Pregnancy': internet-delivered cognitive behavioral therapy program for antenatal anxiety and depression. J Affect Disord, 243; 381-390, 2019![]()
23) NICE, National Collaborating Centre for Mental Health: Antenatal and postnatal mental health: the NICE guideline on clinical management and service guideline, Updated edition. (https://www.nice.org.uk/guidance/cg192/evidence/full-guideline-pdf-4840896925) (参照2021-09-17)
24) O'Connor, E., Rossom, R. C., Henninger, M., et al.: U. S. Preventive Services Task Force Evidence Syntheses, formerly systematic evidence reviews. Screening for depression in adults: an updated systematic evidence review for the U. S. Preventive Services Task Force. Agency for Healthcare Research and Quality, Rockville, 2016
25) 岡津愛子, 片岡弥恵子, 青山さやかほか: 周産期うつ病の予防に向けた妊婦に対する認知行動療法を活用した介入プログラムの開発と実行可能性の検討. 日本看護科学学会学術集会講演集, 40th-suppl; 710, 2020
26) Ride, J., Lancsar, E.: Women's preferences for treatment of perinatal depression and anxiety: a discrete choice experiment. PLoS One, 11 (6); e0156629, 2016![]()
27) Ross, L. E., McLean, L. M.: Anxiety disorders during pregnancy and the postpartum period: a systematic review. J Clin Psychiatry, 67 (8); 1285-1298, 2006![]()
28) Sockol, L. E., Epperson, C. N., Barber, J. P.: Preventing postpartum depression: a meta-analytic review. Clin Psychol Rev, 33 (8); 1205-1217, 2013![]()
29) Sockol, L. E.: A systematic review of the efficacy of cognitive behavioral therapy for treating and preventing perinatal depression. J Affect Disord, 177; 7-21, 2015![]()
30) Stein, A., Gath, D. H., Bucher, J., et al.: The relationship between post-natal depression and mother-child interaction. Br J Psychiatry, 158; 46-52, 1991![]()
31) Suzuki, S., Takeda, S., Okano, T., et al.: Recent strategies in perinatal mental health care in Japan. Hypertension Research in Pregnancy, 6 (1); 11-14, 2018
32) Takeda, S., Takeda, J., Murakami, K., et al.: Annual report of the perinatology committee, Japan Society of Obstetrics and Gynecology, 2015: proposal of urgent measures to reduce maternal deaths. J Obstet Gynaecol Res, 43 (1); 5-7, 2017![]()
33) Takehara, K., Suto, M., Kato, T.: Parental psychological distress in the postnatal period in Japan: a population-based analysis of a national cross-sectional survey. Sci Rep, 10 (1); 13770, 2020![]()
34) van Wijngaarden, B., Schene, A. H., Koeter, M. W. J.: Family caregiving in depression: impact on caregivers' daily life, distress, and help seeking. J Affect Disord, 81 (3); 211-222, 2004![]()
35) World Health Organization. (https://www.who.int/) (参照2021-07-07)