2020年度の「精神障害にも対応した地域包括ケアシステムの構築に係る検討会」において,市区町村を中心として「精神障害にも対応した地域包括ケアシステム」(以下,「にも包括」)の構築が行われることが確認された.わが国では市区町村,保健所,精神保健福祉センターなど自治体の精神保健機関と精神科医療機関とは法律,予算,キャリアなどで重なることが少なく,精神科医にとっては,「にも包括」の意義は理解しにくいところがある.しかし,実際には市区町村,保健所など地域保健の機関でも精神保健に関する相談を受けることが多く,対応に苦慮することが多い.特に,ひきこもり,未治療や治療中断などの精神障害者など,医療につながりにくいメンタルヘルス課題を抱える人たちへの対応で困難をきたしている.このような事例では医療的判断を求められることが多く,今後「にも包括」を市区町村が中心になって構築する際には,精神科医療機関によるバックアップ体制と,治療契約が困難な人に対しては保健所・精神保健福祉センターなど自治体の精神保健機関のバックアップ体制との両方を整備することが求められる.しかし,自治体の機関はいずれも人員体制の不足が大きな課題となっており,この点の充実が求められる.またそもそも市区町村が精神保健相談を受ける法的義務がないという点も含めて,精神保健の重要性が自治体で位置づけられていないという課題もある.この点の体制整備も求められる.
https://doi.org/10.57369/pnj.23-028
はじめに
2020年度に「精神障害にも対応した地域包括ケアシステムの構築に係る検討会」が行われ,「精神障害にも対応した地域包括ケアシステム」(以下,「にも包括」)に関して,自治体の精神保健のほか,居住支援,ピアサポート,人材育成など広い範囲が話し合われた.そのなかで,自治体の精神保健については,(i)市区町村が「にも包括」構築の中心となること,(ii)保健所や精神保健福祉センターなど自治体の精神保健機関が重層的支援体制によって市区町村を支援することなどが確認された5).
ただ,自治体の精神保健といっても,それがわれわれの臨床にどのように関係するのか,多くの精神科医にとってはイメージしにくいのが現状であろう.本稿では,上記の検討会で自治体の精神保健について検討されたことを紹介しながら,精神科臨床との関係にもふれつつ,今後の方向性と課題について書きたい.
結論から言えば,(i)自治体の精神保健と精神科医療で制度や予算の関係から両者の間に分断が生じていること,(ii)自治体の機関でもメンタルヘルスの課題は重要な位置を占めていること,(iii)特に複合的な課題を抱えた困難事例への支援体制をどう作るかが重要であること,(iv)そのためには自治体の精神保健機関では市区町村・保健所・精神保健福祉センターで重層的な支援体制を作ることが大切であること,(v)精神科医療機関も自治体の精神保健機関と連携しながら,困難事例への対応が期待されること,(vi)この体制が機能するためには自治体の人員体制をはじめとした課題があることを以下に述べたい.
I.「にも包括」と自治体の精神保健相談の実態
1.自治体の精神保健と精神科医療
多くの精神科医にとっては,市区町村や保健所,そして精神保健福祉センターなどが精神保健機関としてどのような役割をもっているのかわかりにくいことには理由がある.わが国では,医療機関は民間機関が8割を占めており1),法律では『医療法』や『精神保健福祉法』などが活動の根拠になる.財源は診療報酬による.一方で,精神保健は基本的に自治体の機関が担っている.これらの機関は『地方自治法』『地域保健法』『精神保健福祉法』などの法律に基づいた業務を行う.財源は自治体の予算が基本になる.自治体病院でなければ,自治体と病院との間に人事交流はほとんどなく,キャリア形成でもそれぞれ交わることは少ない.このように組織として精神科医療と精神保健はそれぞれ独立性が高いため,お互いの実情についての情報は伝わりにくい.このような状況のため,精神科医が精神保健機関についてイメージしにくいと考えられる.わが国ではこのほか「福祉」の領域もあり,『障害者総合支援法』に基づいた活動を行い,精神障害者の生活支援で重要な役割を担っているが,保健や医療と別の領域になっており,これらの間の連携関係をどのように確保するかが大きな課題となっている.「にも包括」の必要性の根幹には,このように保健・医療・福祉が分かれている現状がある.
2.市区町村や保健所における精神保健に関する相談支援の実態
市区町村は母子,高齢者,障害福祉,生活保護など,保健所でも母子,難病,災害対策,医療連携調整など幅広い業務を行っている.精神保健はその業務の一部であるが,少なからぬ精神保健の相談支援を市区町村,そして保健所は受けている.
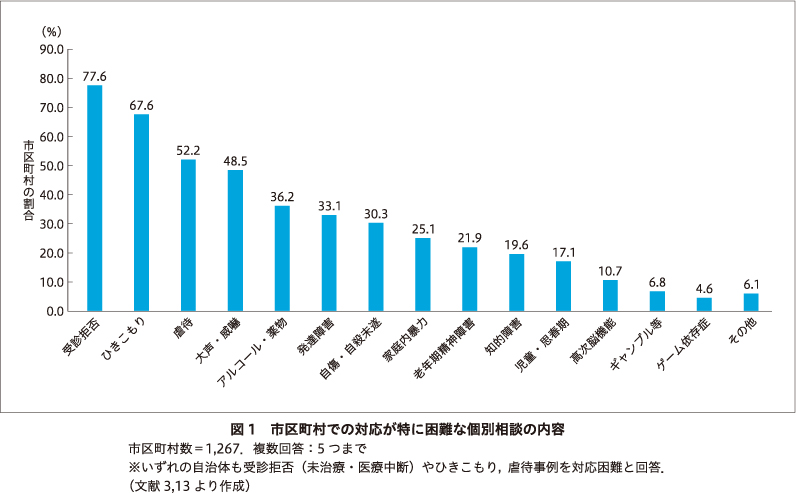
このような全国の市区町村の精神保健相談の実態と課題を整理するため,2020年度に著者らは厚生労働科学研究において全国の市区町村に対する調査を行った3)13).この調査でわかったのは,市区町村が受けている相談の多くにメンタルヘルスの問題が関係していることである.それらの相談への対応については,「ある程度に困難を抱えており,対応に苦慮している」と「対応が困難である」と答えた市区町村がおよそ半数近くに上った.対応が困難な相談の内容としては,図1で示したように,「受診拒否」「ひきこもり」「虐待」「大声・威嚇」「アルコール・薬物」「発達障害」などが挙げられた.そしてこうした困難な問題に対して,対応が可能になるために必要な体制については,「人員体制の充実」に加えて,「保健所からのバックアップ」「精神科医療の充実」「精神科医療との連携強化」「精神保健福祉センターからのバックアップ」などが挙げられた.
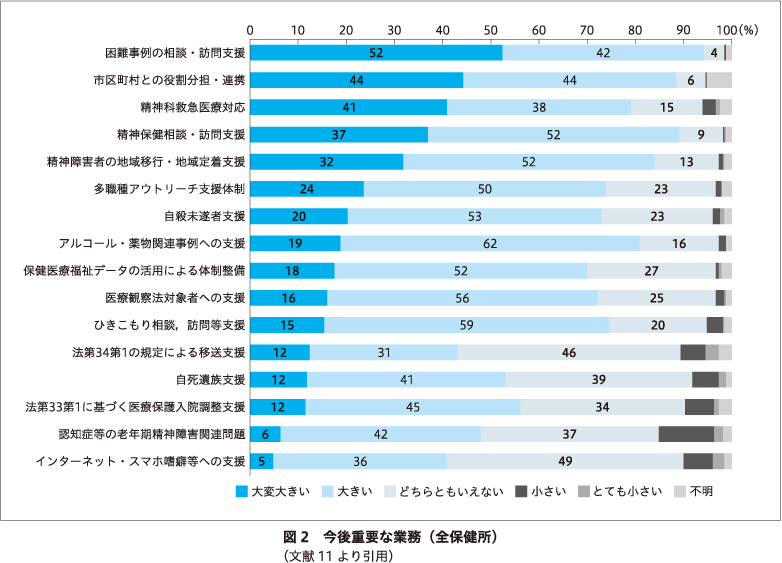
保健所については,少し前の調査11)になるが,今後重要になる業務についての質問で,「困難事例の相談・訪問支援」を「大変大きい」と回答した保健所が最多であった.この項目については,94%の保健所が「大変大きい」あるいは「大きい」と答えており,保健所にとって困難事例,すなわち上記のような事例への対応が最も優先度が高い精神保健業務であることがうかがわれた(図2).
以上の調査から,市区町村や保健所(そしてそれをバックアップする精神保健福祉センター)が対応を迫られているのは,支援が必要だがニーズが不明確な人,あるいは複合的な課題があって純粋に医療機関の対象とは言いにくい人,医療や福祉などの支援契約ができにくい人,などであると考えられる.こうした事例は,精神科医からすれば,やや周辺的な患者層に該当するかもしれない.しかし,地域ベースでみてみると,実はこのような事例は少なくはない.日本ではひきこもりについては調査が行われ,15~39歳では人口の1.63%,40~64歳で1.45%がひきこもりの状態にあることが報告されている8)9).この数字は日本全体で推計すると100万人以上になることから衝撃をもって受け止められたことは記憶に新しい.このほか,海外の研究では,治療から脱落した重度の精神障害者については,30%ほどにのぼることが報告されている7,14.このような患者のなかで,支援が必要な事例として認識されるが医療機関の受診に結び付けられない人たちの存在が,市区町村から課題として挙げられているわけである.以上からうかがえるように,先述のような市区町村などの精神保健機関が対応を迫られている精神保健ニーズは,全体としては決して小さくはないといえる.
そもそも精神科医療だけではメンタルヘルスニーズに対応が十分できるわけでもないことは他の報告からもわかる.例えばWorld Mental Health Surveyという精神保健医療に関する国際調査では,わが国で気分障害や不安障害や物質使用障害などの精神障害があるにもかかわらず,精神科医療を利用しなかった人は65%以上であった12).カナダにおける自殺既遂者の分析では,既遂前1年間における精神科外来や入院治療を受けた人はそれぞれ39.8%と21.0%だった15).このように精神障害や自殺に至るような問題があっても,精神科受診につながらない人が多いという実態がある.もちろんこのような実態の背景には精神科受診へのスティグマがあると考えられるため,偏見除去の普及啓発活動が重要であることは言うまでもない.しかし,いずれにしても,これらの実態から考えると,メンタルヘルスの課題を抱えている人たちの対応窓口として,身体科医療機関での精神科対応能力の向上に加えて,さまざまな生活課題を相談する窓口である市区町村をはじめとした精神保健機関を整備することも重要であるといえる.こうした背景もあり,市区町村などの精神保健機関が「にも包括」でも相談支援の窓口を担うことが改めて焦点になっている.
3.「にも包括」における支援の基本構造
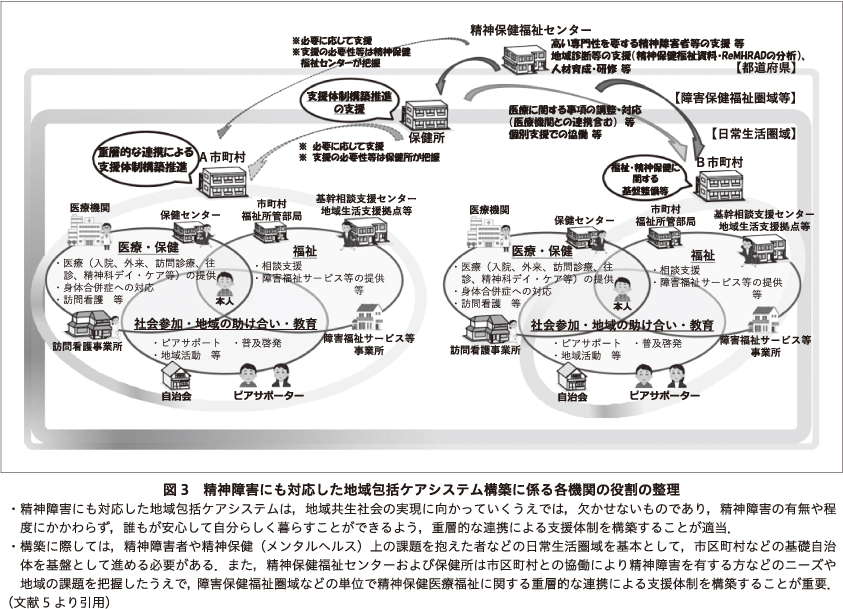
「にも包括」の基本的な骨格については図3のようになることが先の検討会で確認された5).先行する高齢者の地域包括ケアシステムと同様に,「にも包括」でも市区町村が中心となり構築することになる.市区町村が「にも包括」の中心として精神保健相談を受ける体制とすることのメリットは大きい.1つには住民に身近な場所であり,日本全体をカバーしており,医療機関と異なり地域偏在という問題がない.2つ目には,市区町村の業務には障害福祉,介護保険,生活保護,生活困窮,健康保険,住居,教育などさまざまな分野が含まれており,精神障害を有した人たちへの幅広い生活支援を行うための部署が備わっている.このことは相談の間口が広いことも意味しており,さまざまな窓口でメンタルヘルスの課題を抱えた人の相談を受け付けることができる.3つ目には,母子,学校,高齢者など多世代にわたる支援の枠組みがあり,家族全体をみながら相談を考えることができる.このような基盤があるため,市区町村が窓口として精神保健相談を受けるメリットは大きい.
その一方で市区町村だけでは困難な支援もある.1つには,医学的治療が必要な精神障害者への対応は市区町村だけでは行えない.この場合には精神科医療機関の協力が必要になるが,市区町村によっては精神科医療機関が管轄エリア内にない.このような市区町村では,保健所が他エリアの精神科医療機関と市区町村とをつなぐ役割を果たすことが必要になる.2つ目は,医療拒否が強い精神障害が疑われる人たちについての対応である.拒否が強い人たちを医療機関につなぐことは難しいことが多い.この場合には,保健所や精神保健福祉センターなど精神保健機関が連携しながら粘り強く対応することが必要になる.このように,市区町村が一次的窓口として相談対応をするとしても,市区町村だけでは対応が難しい事例に対するバックアップの仕組みを作ることが,市区町村がきちんと相談を受ける体制を構築するために大切である.
以上をまとめると,市区町村を精神保健相談の窓口としつつも,重度の精神障害などの課題を有する場合には,保健所・精神保健福祉センターなどの自治体の精神保健機関によるバックアップ体制や精神科医療機関によるバックアップ体制を作ることが必要になるということである.ここでバックアップ体制について補足しておくと,重度の精神障害者は,金銭管理,住居管理,ゴミ捨てや保清,近隣付き合い,光熱費の支払いなどの多種多様な生活課題が複数存在する.こうした場合,障害福祉サービスなどとともに,複数の生活課題への対応部署を有する市区町村が一緒に支援に加わることは重要である.その点では,バックアップ体制といっても,市区町村が医療機関や保健所などに支援をバトンタッチする形ではなく,市区町村の支援に他の機関が加わって一緒に支援する体制が大切であるといえる.この,機関が重なり合って支援する「重層的支援体制」がこれからの「にも包括」の支援体制の基本的構造となることをここで強調しておきたい5).
こうした重層的支援体制があることで,市区町村が支援を自分たちで丸抱えしなければならないというプレッシャーをもたずに支援を行うことができる.実際に重層的体制で支援がうまくいった成功体験を積み重ねれば,市区町村が精神保健に積極的にかかわるようになる可能性がある.そうなれば,さまざまなニーズをもった事例に支援を届けやすくなることも期待できるだろう.こうした形で支援が広がり,支援からこぼれ落ちる人たちが少なくなることが「にも包括」がめざすところである.
4.精神科医療機関のかかわり
それでは,精神科医療機関はこれに対してどのようにかかわることになるのだろうか.これについては「かかりつけ精神科医」という言葉が検討会の報告書5)にも盛り込まれたが,内容については十分に検討されたわけではない.今後期待されるものの1つとして,在宅医療の充実が挙げられるだろう.先述の調査で市町村が「精神科医療の充実」について具体的に挙げたもののなかでは,精神科医の訪問体制が必要であるという回答が56.0%と最も多かった2).これは危機に陥っているが,医療機関に自ら受診することができない人たちなどへの対処として求められていることである.高齢者の地域包括ケアシステムでも在宅医療は重要な領域であるが,精神科医療では在宅医療はまだ少ない.今後,市区町村などの精神保健機関や他の地域支援機関などと協働で,事例への訪問支援にあたる体制を作ることが精神科医療機関に期待されていることの1つである5).このような場合に医療機関に期待される役割は,薬物療法など医療が必要かどうかの評価(そして可能な場合にはその実施),入院を含めた緊急性の判断とその調整,そして支援者チームの全体を見通してサポートとバックアップを行うことなどである.ちなみに保健所の調査でも,業務遂行に重要な体制整備として,98.8%の保健所が「精神科医の協力」が重要であると回答した2).これには困難事例への対応に対する協力以外にも,措置診察やその他の精神保健業務への協力が含まれると予測される.いずれにしても,精神科医療機関が果たすことができる役割は多いが,これについては本特集の別の論者に委ねたい.
II.自治体の精神保健の課題
以上のような重層的支援体制を作るための自治体の課題はなんだろうか.この体制が有効になるためには,自治体の支援者が,支援ニーズをきちんと評価すること,そして必要な人を必要な支援につなげ,支援全体を俯瞰しながら他の支援者と一緒に支援にかかわることが重要である.これを本人の困りごとに沿った形で行うためには,それなりの人員体制が必要になる.
しかし,自治体の機関は行財政改革の一環として,施設数を大幅に減らしている.市区町村数は「平成の大合併」により,1999年度には3,232市区町村であったのが,2010年度には1,727市区町村,2021年度には1,724市区町村となっており,最初の10年あまりで47%の減少となっている16).保健所であれば,1996年度に845ヵ所あったが,1997年度から急激に減少しており,2021年度は470ヵ所となっており,20年あまりで44%の減少をみている17).自治体の機関としては管轄の広域化,すなわち体制の縮小が行われている.その結果として,こまやかな地域支援が行いにくくなったことが報告されている10).先に述べた市区町村の調査でも,精神保健相談への対応を行うためには人員体制の充実が必要であるとの意見を述べた市区町村が多かった2)3)13).保健所についても,人員体制の不足は指摘されており,厚生労働省が実施した調査でも,業務遂行のためには保健師の増員が重要であると回答した保健所は88.9%に達した2).ちなみに,保健所の人員体制の脆弱性は,昨今の新型コロナウイルス感染症の蔓延で明白に示されたところである.精神保健福祉センターは都道府県,政令市に必置の,精神科医が配置されている機関である.しかし,東京都に3ヵ所ある以外は,基本的に各都道府県と政令市に1ヵ所である.平均的なセンターでは常勤職員が13名で,精神科医が1名のセンターも多い4)13).これは精神医療審査会および精神障害者保健福祉手帳の手続き,自立支援医療(精神通院医療)の判定の事務局を含めた人数であるので,都道府県エリアの精神保健の困難事例への支援を行う人数としては,かなり心細い人員体制であると言わざるをえない.実際に精神保健福祉センターへの調査では,「にも包括」構築に必要な対応として,「人員体制の充実」が最上位に挙げられている4)13).すなわち,精神保健相談を受ける窓口の市区町村の人員体制も精神保健相談を受けていくためには十分ではなく,市区町村をバックアップする保健所や精神保健福祉センターも人員体制が脆弱であるのが現状である.こうした人員体制の課題も報告書5)で記載されたところであり,今後の「にも包括」構築のためには重要な課題であるといえる.
人員体制とも関連することでは,「にも包括」の法的な位置づけの問題がある.市区町村の精神保健相談については,精神保健福祉法では努力義務にとどまっている.それゆえ,精神保健相談を行わなければいけない法的義務がない.法的義務がない以上,体制整備に必要な人員配置もないし,予算的措置もないという事情がある.市区町村の精神保健の人員配置を増やすには,市区町村の精神保健相談の法的な位置づけも必要になる.同様のことは保健所や精神保健福祉センターの人員体制についても該当する.これらの機関の人員体制強化のためには,自治体における精神保健の然るべき位置づけ,予算措置が欠かせないと思われる.ちなみに,厚生労働省「地域で安心して暮らせる精神保健医療福祉体制の実現に向けた検討会」が2022年6月に報告書を出し,同年12月に精神保健福祉法の改正が決定されたが,市区町村が精神保健相談を積極的に担うための環境整備は今後の課題にされた6).この点がどうなるのかを注視していく必要があるだろう.
おわりに―これからの「にも包括」の方向性―
「にも包括」が具体的にどのような形になるのかについては,まだこれからの段階である.しかし,こうした重層的支援体制についてどのように予想できるだろうか.
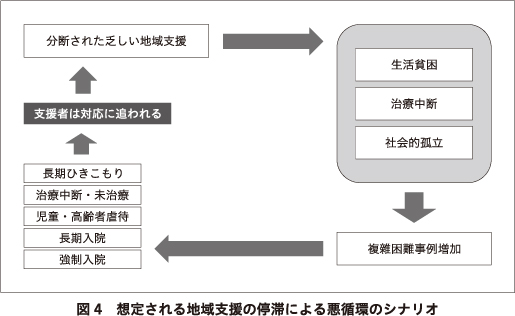
もしそれぞれの機関が自機関の利害や存続だけを優先した場合,全体としての圏域の精神保健医療福祉体制が分断されて,必要な人に必要な支援が届かないという事態が悪化しうる.その結果,課題がこじれて支援に難渋する事例が増加し,支援者がそれに追われて十分な対応ができなくなり,さらに困難な事例が積み上がる,という悪循環の事態が起こることも想定される(図4).8050問題など,治療を受けられないメンタルヘルスの課題を抱えた人を,家族が支えきれなくなって破綻をきたす事態はすでに各地で起こっている.今後このような事態が一層深刻になることも懸念される.
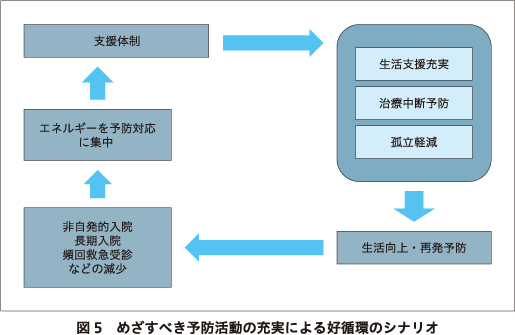
それに対して,「にも包括」がめざすのは,重層的支援体制を作り,相談事例を医療機関や市区町村がまずは受け付ける.そのなかで複合的な課題があり,対応が困難な場合には早めに関係機関が協力しながら対処し,課題がこじれて解決が難しくなる事態を回避する流れを作る.これにより,ひきこもりの長期化,治療中断からの非自発的入院,頻回の救急受診,入院の長期化などを少なくしていく.その結果として,早期対応も含めた予防的活動に支援リソースをなるべく割り当てていく.このような好循環が「にも包括」のめざすところであろう(図5).
もちろん,このような形にすぐにもっていくことは難しいし,そもそも「にも包括」による支援体制でわが国の精神保健医療福祉の支援ニーズの総体を本当にカバーできるのかどうかもわからない.しかし,これから日本が直面する高齢化,人口減少そして家族機能や共同体機能の弱体化の同時進行という波の巨大さを考えると,「にも包括」のめざす重層的支援体制を抜きにした方向に活路があるとは考えにくい.こうした危機意識を共有しながら,精神科医も自治体をはじめさまざまな関係者との協力関係を作っていくことがこれからは必要だろう.
編 注:本特集は,第117回日本精神神経学会学術総会シンポジウムをもとに臼杵理人(国立病院機構災害医療センター救命救急科)を代表として企画された.
なお,本論文に関連して開示すべき利益相反はない.
1) 厚生労働省: 医療施設調査 結果の概要. 令和元 (2019) 年医療施設(動態)調査・病院報告の概況. 2020 (https://www.mhlw.go.jp/toukei/saikin/hw/iryosd/19/) (参照2021-11-13)
2) 厚生労働省: 資料1 精神障害にも対応した地域包括ケアシステムにおける地域精神保健について. 第3回精神障害にも対応した地域包括ケアシステムの構築に係る検討会. 2020 (https://www.mhlw.go.jp/stf/seishinhoukatukentoukai_00003.html) (参照2021-11-13)
4) 厚生労働省: 資料5 精神保健福祉センターの現状と課題. 同上
5) 厚生労働省: 「精神障害にも対応した地域包括ケアシステムの構築に係る検討会」報告書. 2021 (https://www.mhlw.go.jp/stf/shingi2/0000152029_00003.html) (参照2021-11-13)
6) 厚生労働省: 地域で安心して暮らせる精神保健医療福祉体制の実現に向けた検討会報告書. (https://www.mhlw.go.jp/content/12200000/000949216.pdf) (参照2023-01-28)
7) Kreyenbuhl, J., Nossel, I. R., Dixon, L. B.: Disengagement from mental health treatment among individuals with schizophrenia and strategies for facilitating connections to care:a review of the literature. Schizophr Bull, 35 (4); 696-703, 2009![]()
8) 内閣府: 若者の生活に関する調査報告書. 2016 (https://www8.cao.go.jp/youth/kenkyu/hikikomori/h27/pdf-index.html) (参照2021-11-13)
9) 内閣府: 生活状況に関する調査(平成30年度). 2019 (https://www8.cao.go.jp/youth/kenkyu/life/h30/pdf-index.html) (参照2021-11-13)
10) 日本看護協会: 保健師の活動基盤に関する基礎調査報告書. 平成26年度厚生労働省先駆的保健活動交流推進事業. 2015 (https://www.nurse.or.jp/home/publication/pdf/senkuteki/2015/26-katsudokiban.pdf) (参照2021-11-13)
11) 日本精神保健福祉連盟: 保健所における精神保健及び精神障害者への支援に関する実態調査研究報告. 保健所及び市町村における精神障害者支援に関する全国調査報告書. 2015 (http://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000099385.html) (参照2021-11-13)
12) Nishi, D., Ishikawa, H., Kawakami, N.: Prevalence of mental disorders and mental health service use in Japan. Psychiatry Clin Neurosci, 73 (8); 458-465, 2019![]()
13) 野口正行: 精神障害にも対応した地域包括ケアシステム構築に関する研究. 令和2年度厚生労働行政推進調査事業費補助金(障害者政策総合研究事業)「地域精神保健医療福祉体制の機能強化を推進する政策研究」令和2年度総括・研究分担報告書(研究代表者: 藤井千代). 2021 (https://mhlw-grants.niph.go.jp/project/147925) (参照2021-11-13)
14) O'Brien, A., Fahmy, R., Singh, S. P.: Disengagement from mental health services: a literature review. Soc Psychiatry Psychiatr Epidemiol, 44 (7); 558-568, 2009![]()
15) Schaffer, A., Sinyor, M., Kurdyak, P., et al.: Population-based analysis of health care contacts among suicide decedents: identifying opportunities for more targeted prevention strategies. World Psychiatry, 15 (2); 135-145, 2016![]()
16) 総務省: 市町村数の変遷と明治・昭和の大合併の特徴. (https://www.soumu.go.jp/gapei/gapei2.html) (参照2021-11-13)
17) 全国保健所長会: 保健所数の推移と内訳. (http://www.phcd.jp/03/HCsuii/index.html) (参照2021-11-13)