わが国の伝統医学である漢方医学は,すでに18世紀後半(江戸時代)には精神医学的な視点をもち,西洋世界では治療薬がなかった時代においても,漢方薬による薬物治療が行われていた.その当時から現代に至るまで,漢方治療の中心は,漢方医学的診断である“証”に随って治療を進める“随証治療”であった.また,近年では,構築されたエビデンスに従って,現代医薬と同じように薬剤選択を行う“エビデンスに基づく治療(EBM)に準拠した治療”も行われるようになってきた.本稿では,“縦のエビデンス”と“横のエビデンス”という考えをもとに,精神医学における漢方医学の今後の展望と課題について議論していきたい.現在,精神科臨床において処方されている漢方薬の大半は,認知症の行動・心理症状(BPSD)に対する抑肝散のように,EBM(横のエビデンス)に準拠した治療薬であろう.一部に随証治療(縦のエビデンス)によって漢方薬を処方している場合もあるかもしれないが,少数派であろう.横のエビデンスを駆使した漢方治療は,今後も続けられていくであろう.しかし,長い歴史のなかで培われてきた随証治療という縦のエビデンスを活用することを提唱したい.確かにBPSDに抑肝散は有効である.しかし,抑肝散が有効でない患者であっても,黄連解毒湯や柴胡加竜骨牡蛎湯が効果的な場合もある.これらはすべて,縦のエビデンスを駆使することでのみ可能となる.横のエビデンス(現代医学的エビデンス)と縦のエビデンス(随証治療)のハーモナイゼーションの実践が,未来に向けた課題であろう.
はじめに
“漢方医学(Kampo medicine)”とは,わが国(日本)の伝統医学を指す.多くの日本人(おそらくは,本誌の読者諸氏においても同様であろう)が誤解していることであるが,漢方は中国(中華人民共和国)の伝統医学ではない.現在の中国で行われている伝統医学は,“中医学(traditional Chinese medicine)”と呼ばれる.漢方医学と中医学との共通点は多いものの,日本の江戸時代(中国の清朝)以降,漢方医学は中国の伝統医学とは異なる独自の発展をしてきた5).
漢方医学も中医学も,中国の漢の時代に成立した三大古典といわれる『黄帝内経』『神農本草経』『傷寒卒病論』(『傷寒雑病論』ともいう)をそのルーツとしている.黄帝内経は鍼灸医学,神農本草経は薬物学,傷寒卒病論は薬物治療学について扱った古典であるが,張仲景によって著されたとされる傷寒卒病論は,後に『傷寒論』と『金匱要略』に分かれ,漢方医学の基本となる最重要古典とされている5).
これらの古代中国の医学知識は,5~6世紀頃から,渡来人や遣唐使などにより,わが国に輸入されていたと考えられているが,室町時代(中国の明朝)の頃までは,当時の中国で行われていた医学を,(やや時間差はあるものの)そのまま実践していたと考えられている.ところが,江戸時代に入ると,日中両国間における交流の断絶(いわゆる“鎖国”の完成),儒教界の影響,蘭方(ヨーロッパ医学)の処方や知識の吸収,清朝における伝統医学の衰退などの影響を受け,わが国独自の伝統医学としての漢方医学が発展し始めた.特に儒教界の影響は大きく(当時の医学者の多くは儒学者でもあった),17世紀後半の儒学者である伊藤仁斎が説いた「孔孟の原典に帰る」という実学としての儒学の教えは,弟子の医学者であった名古屋玄医の「張仲景の原典(『傷寒論』・『金匱要略』)に帰る」という実学としての医学の実践に結実したとされている.一方,当時の清朝では,考証学の影響などにより,次第に実際の臨床とはかけはなれた空理空論に走るようになり,伝統医学は衰退の一途を辿っていった.すなわち,江戸時代の中期に,漢方医学は中国大陸の伝統医学とは袂を分かったといえよう.
ちなみに,“漢方”という言葉は,江戸時代に長崎の出島を介してもたらされたヨーロッパ医学(当時は“蘭方”と呼ばれていた)に対抗して作られたものである.すなわち,この“漢方”という言葉は国産であり,中国語から来たものではない.
わが国の伝統医学である漢方医学と精神医学との関連では,本特集の久永論文にもあるように,すでに江戸時代の18世紀後半には,中神琴渓らの漢方医学者により,精神医学的な視点をもち,西洋世界では治療薬がなかった時代においても,漢方薬による薬物治療が行われていた.
そして,当時から現代に至るまで,漢方治療の中心は,一貫して漢方医学的診断である“証”にしたがって治療を進める“随証治療”であった.
I.“随証治療”とは?
1.“証”とは?
漢方医学(伝統医学)と現代医学は,本来,異なる概念のうえに成り立ったものであり,診断や治療の方法も当然の結果として異なっている.漢方医学は,“証(證)”に随って治療すること(随証治療)を原則とする5).
“証”とは,漢方医学的診断名や使用目標といった意味である.漢方医学的診断名の例として,“葛根湯証”“麻黄湯証”“桂枝湯証”“小柴胡湯証”などがある.例えば,“葛根湯”を服用することにより改善する病態を,“葛根湯証”と診断する.現代西洋医学では,診断名(“かぜ症候群”“胃潰瘍”など)が治療薬(治療法)を示さないのに対して,漢方医学では,診断名から“証”の文字を除いたものが治療薬名となる.
すなわち,漢方医学は“診断”=“治療”である.
証を決定するためには,以下に説明するような“四診”(=望・聞・問・切)という漢方医学に特徴的な診察を行う.証を無視した治療では,有害作用(副作用)が出現しやすいとされている(“誤治”と呼ばれる).
2.四診=証を決定するための診察
漢方医学では,証を決定するために,四診と呼ばれる診察法を用いる.四診とは,“望診”“聞診”“問診”“切診”の総称である.
望診は,現代医学の視診にあたるものであり,患者の体格,栄養状態,顔色や皮膚の色などを,医師が目で見て観察する5).漢方医学に特徴的な診察法としては,“舌診”がある.舌診は,舌の色や舌苔の有無,舌静脈の怒張や歯茎部の色などを観察する5).
聞診は,医師が耳できいて(一部に臭いをかいで)観察する5).具体的には,患者の声(質),咳嗽の種類,振水音の有無,便臭や尿臭などである5).
問診は,現代医学の問診と同様であるが,漢方医学で最も重要な問診項目は,悪寒や悪風,汗,熱,口渇や口乾の有無,大小便の状態などである5).
切診は,現代医学の触診にあたるものであり,医師が触れて診る診察法である5).切診は,主として脈を診る“脈診”と,主として腹部を診る“腹診”に大別される5).
実際の四診の方法などの詳細については,手前味噌ではあるが,拙著(『実践漢方医学,改訂第2版-精神科医・心療内科医のために-』)5)をはじめとした漢方医学の成書をお読みいただきたい.
本稿では,漢方薬を処方するさいの最低限の注意点として,その患者の“虚実”,すなわち“実証”であるのか“虚証”であるのかを見極めることのみを挙げるにとどめる5).虚実とは,大まかにいえば患者の体力の強弱を表し,体力のある者を“実証”と称し,体力の比較的ない者を“虚証”と称する.また,実証と虚証の間の者を“中間証”と称する.実証患者は,体格が良く,筋肉質で固太りであることが多い.食欲は旺盛で,活動性も高い.一方,虚証患者は,やせ型で,筋肉も薄く,たとえ肥満傾向であってもいわゆる“水太り”であることが多い.活動性は低く,食も細く,遅い.
実証向けの漢方方剤を虚証患者に用いると,有害作用(副作用)が出やすいとされているため,どちらかわかりかねるときは,虚証としておくほうが無難である.実証であるのか虚証であるのかさえ判断できれば,治療法を大きく間違えることはないが,これを誤ると重篤な副作用を起こすこともありうるので注意が必要である.
3.証の決定
上述のように,四診によって得られた所見をもととして,これまでの長い歴史のなかで蓄積されてきた,漢代以降の中国大陸の古文献や,主に江戸時代以降のわが国における古文献の記載,先哲医師たちが遺してくれた“口訣”(文書に記さないで,口で直接言い伝える奥義・秘伝)などをもとに,“証”を推定していく.
すなわち,上記の知識(古文献や口訣)より,使用する漢方方剤,すなわち証を決定していくのである.
4.“横のエビデンス”と“縦のエビデンス”
“横のエビデンス”と“縦のエビデンス”という考え方がある.これらは,漢方医学に関する漢籍の研究を長らくされてきた松岡榮志先生(東京学芸大学名誉教授)による,いわば“口訣”の1つである(よって,引用文献はない).
松岡先生によれば,漢方治療のために必要なエビデンスには2種類あるという.1つは,現在,現代医学で重視されている,構築されたエビデンスに従って,現代医薬と同じように薬剤選択を行うこと〔“エビデンスに基づく治療(evidence-based medicine:EBM)に準拠した治療”〕である.特定の疾患(現代医学的診断)に対する,特定の漢方方剤(漢方薬)のランダム化比較試験(randomized controlled trial:RCT)やメタアナリシスの結果を根拠にすることが多い.例としては,認知症の行動・心理症状(behavioral and psychological symptoms of dementia:BPSD)に対する抑肝散や,イレウス予防のための大建中湯が挙げられる.これらのエビデンスは,原則としてすべての上市された薬剤において,等しく要求されることから,便宜上,“横のエビデンス”と呼ぶ.
一方,長い歴史のなかで多くの古文献(古医書)で書かれてきた内容や,証という概念は,何世紀もの時間というフィルターを経て生き残り,伝えられてきたものであり,それだけでも横のエビデンスに匹敵する価値があるものと考えられないであろうか.随証治療もまた,“縦のエビデンス”という,もう1つのエビデンスであるといえよう.
すなわち,証を決定することというのは,古文献や口訣といった縦のエビデンスを駆使することと同義であるといえる.
5.わが国における漢方医療の実態―随証治療は,実践されているのか?―
日本漢方生薬製剤協会が一般臨床医を対象にして行った2011年の調査によれば,漢方薬を処方している医師は89%に上るとされているが,それらの多くは,随証治療ではなく,後述するような“病名漢方”によって漢方薬を処方していると思われる.
それでは,随証治療,すなわち“縦のエビデンス”による漢方治療ができる医師というのはどの程度いるのであろうか.実数はわからないが,推定することは可能である.一般社団法人日本東洋医学会が規定する漢方専門医像は,「西洋医学的な専門医資格を取得した上で,さらに漢方医学を十分に修得し,漢方独特の診察を行って,患者様一人一人の症状や体質に適した漢方医療を提供することができる医師」(学会ホームページ1)より)となっていることから,漢方専門医は随証治療を実践していると考えられる.令和3年11月現在,日本東洋医学会が認定した漢方専門医は1,999名1)であり,平成29年3月時点の2,148名より,さらに減少している.うち精神科医は,1割未満であろうと推定される.よって,現状では,随証治療を行っている精神科医は,絶滅危惧種に近いと思われる.
見方を変えると,わが国で漢方薬を処方している医師の多くは,漢方医学の理論(=随証治療)によらずに漢方薬を使用している可能性がある.証によらず,現代西洋医学の病名で処方することを,俗に“病名漢方”というが,現在のわが国においては,多くの場合に病名漢方による治療が行われている可能性が高いと思われる.
6.病名漢方
漢方医学的な証によらず,現代医学の病名で処方することを,“病名漢方”という.前述のように,漢方薬は本来,漢方医学的診断名である証に随って処方すべきであるにもかかわらず,現代西洋医学の診断名をもとに,漢方薬を処方する行為をさす.
病名漢方の例としては,かぜ症候群に対する葛根湯,花粉症(アレルギー性鼻炎)に対する小青竜湯,こむら返り(有痛性筋けいれん)に対する芍薬甘草湯,イレウス(腸閉塞)予防に対する大建中湯,BPSDに対する抑肝散などが挙げられる.多くの場合に,漢方薬を処方するさいの最低限の注意点である患者の虚実すら考慮しておらず,随証治療と比較して,奏効率が低く,有害作用の出現率も高いと推測される.
ただし,病名漢方が一概に悪いというわけではない.病名漢方は,漢方医が嫌う漢方薬の使用法ではあるが,近年では,本特集の水上論文にもあるように,エビデンス・レベルの高い臨床知見も報告されている.それゆえ,同じ病名漢方であっても,少なくとも後述するようなEBMに準拠した治療をしていると信じたい.
II.エビデンスに基づく治療(EBM)に準拠した治療
漢方薬のなかには,現代医学で用いる薬剤と同様に,RCTによって有効性が確認されているものがある.これらのRCTにおける対象疾患の診断名は,漢方医学的な証ではなく,現代医学的な診断名である.
日本東洋医学会EBM委員会の調査2)によれば,2019年までに漢方薬に関する614本のRCTが報告されている.また,14のメタアナリシスも報告されている.
精神・神経領域では,本特集の水上論文にもあるように,BPSDに対する抑肝散の効果に関する報告が多いが,そのほかにも,認知症の中核症状(釣藤散,八味丸),せん妄(抑肝散),統合失調症(抑肝散),不安症(柴朴湯),心的外傷後ストレス障害(柴胡桂枝乾姜湯),睡眠障害(酸棗仁湯,黄連解毒湯,抑肝散加陳皮半夏,安中散),抗精神病薬による錐体外路症状(芍薬甘草湯)を対象としたRCTも知られている2).
これらの漢方方剤を用いて治療を行うことは,広義には病名漢方であるかもしれないが,現代医薬と同様のスクリーニングを行ったという点において,“エビデンスに基づく治療(EBM)に準拠した治療”であるといえよう.
なお,近年,さまざまな疾患の診療ガイドラインにおいて,漢方薬が取り上げられている.日本東洋医学会EBM委員会の調査3)によれば,135の診療ガイドラインに漢方薬の記載があるものの,引用論文が存在し,エビデンスと推奨のグレーディングがあり,その記載を含む診療ガイドラインは40にとどまっており,引用論文が存在するが,エビデンスグレードと推奨のグレーディングのないものも51あり,残りは引用論文も存在せず,エビデンスグレードと推奨のグレーディングのないものであった.
III.横のエビデンスと縦のエビデンスの融合
歴史の短い現代医薬(向精神薬で200年以上用いられてきた薬剤はない)とは異なり,古代中国から日本の江戸時代に至る歴史の荒波にもまれても生き残ってきた漢方薬は,EBMに準拠した治療に代表される横のエビデンスのみならず,随証治療という縦のエビデンスを活用することも可能であると考えられる.それゆえ,これからの漢方治療に必要なことは,横のエビデンスと縦のエビデンスの融合であろう.
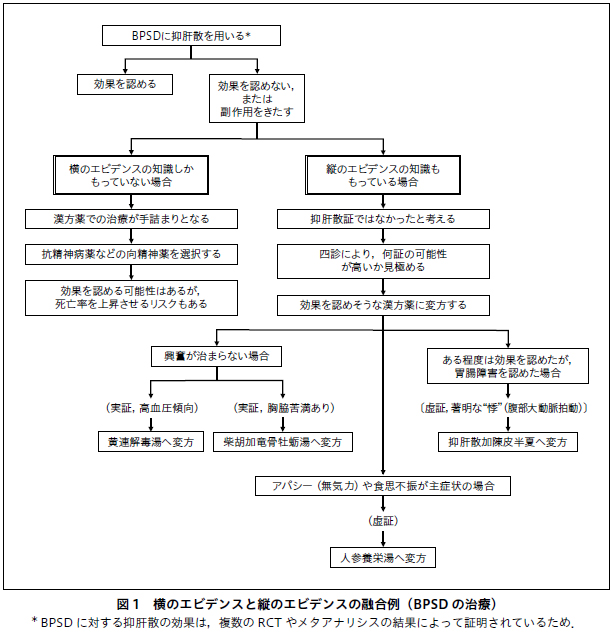
横のエビデンスと縦のエビデンスの融合について,BPSDの治療を例に考えていきたい(図1).
BPSDに対する抑肝散の効果は,複数のRCTやメタアナリシスの結果によって証明されている.そこで,横のエビデンスが確立されている抑肝散を用いるという処方行動をとることは,EBMの観点からは正しいことであると考えられる.実際にBPSDに対して抑肝散を処方したことがある医師であれば経験しているように,一定数の患者には効果を認めるであろう.しかし,抑肝散が効果を認めない場合もある.また,低カリウム血症(抑肝散には生薬の甘草が含まれるため)や食欲不振などの副作用をきたすこともある.
このようなさいに,横のエビデンスの知識しかもっていない場合には,漢方薬での治療が手詰まりとなる.次の一手として,抗精神病薬などの向精神薬を選択することとなるかもしれない.むろん,抗精神病薬が効果を認める可能性はあるが,死亡率を上昇させるリスクもある.
ところが,縦のエビデンスの知識ももっている場合には,異なった処方行動をとることが可能である.
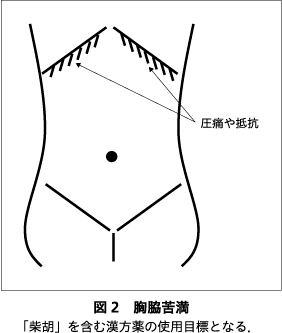
まず,抑肝散が効果を示さなかった場合や副作用が続く場合には,“抑肝散証”ではなかったと考える.そして,四診を行うことにより,いずれの証である可能性が高いかを見極め,効果を認めそうな漢方薬に変方する.そもそも抑肝散証は,虚実でいえば中間証から虚証の,不眠(入眠困難,熟眠障害),興奮,イライラ,眼瞼けいれんや手足のふるえなどの症状を伴い,腹診上は,腹直筋の緊張と軽度の胸脇苦満(季肋部の圧痛や抵抗,図2参照)を認めることが条件となっている.よって,上記にあてはまらないBPSDは,抑肝散証でない可能性がある.
例えば,抑肝散を投与しても興奮が治まらない場合で,実証から中間証で,高血圧傾向があり,腹診上,心窩部のつかえ感(心下痞硬)を認め,胸脇苦満を認めない場合には,“黄連解毒湯証”の可能性がある.また,さらに便秘を伴う場合には,“三黄瀉心湯証”であるかもしれない.このような場合には,黄連解毒湯や三黄瀉心湯(実証患者のみに使用)が選択されるであろう.同様に,実証患者で,腹診上,明らかな胸脇苦満を認め,臍の右側に腹部大動脈の拍動(“悸”)を触れる場合(触れない場合もある)には,“柴胡加竜骨牡蛎湯証”の可能性があることから,柴胡加竜骨牡蛎湯に変方すべきであろう.
BPSDであっても,アパシー(無気力)や食思不振が主症状の場合には,人参養栄湯(虚証患者のみに使用)などの“参耆剤”を用いるとよい.
また,抑肝散がある程度は効果を認めたが,胃腸障害を認めた場合には,虚証患者で,腹診上,著明な悸を触れるようであれば,“抑肝散加陳皮半夏証”である可能性が高いので,抑肝散加陳皮半夏を用いるとよいであろう.
以上のように,縦のエビデンス(=随証治療)という先哲医師が遺してくれたツールを駆使することによって,よりきめ細やかなオーダーメイドの漢方治療を行うことができる.オーダーメイド治療が提唱されてからかなりの年月が経っているが,随証治療こそは,先哲医師が遺してくれたオーダーメイド治療のためのツールであるといえよう.そして,EBMに準拠した治療(横のエビデンス),すなわち現代医学的エビデンスと,随証治療(縦のエビデンス)のハーモナイゼーションが,オーダーメイド治療の実践につながると著者は考えている.横のエビデンスの知識は,近年ではインターネットなどの電子媒体を利用して容易に得ることができるようになった.ところが,縦のエビデンスの知識は,一朝一夕に獲得できるものではない.縦のエビデンスを使いこなせる医師の養成が,今後の課題となるであろう.
IV.一般社団法人日本東洋医学会の3つの取り組み
横のエビデンスと縦のエビデンスの融合の実践例として,一般社団法人日本東洋医学会の取り組みのなかから,専門医制度,漢方治療エビデンスレポート,COVID-19感染症に対する漢方治療と予防に関する大規模スタディの3つについて概説したい.
日本東洋医学会の認定漢方専門医制度は,上述のように随証治療ができる医師(=縦のエビデンスを使いこなせる医師)の育成を目的としている.わが国の医師免許証を有し,日本専門医認定機構の定める基本領域に属する学会の認定医あるいは専門医を有し,3年以上継続して日本東洋医学会の会員で所定の単位数(7単位)を取得し,日本東洋医学会が定める研修施設で3年以上東洋医学の臨床研修に修練を積んだ者に受験資格が与えられる1).50症例の一覧および,そのうち10症例の臨床報告を提出し,毎年1回の認定試験(筆記試験,口頭試問)に合格することにより“漢方専門医”を取得できる1).なお,5年ごとに更新となっている1).
漢方治療エビデンスレポートは,漢方治療に関するRCTやメタアナリシスなどのエビデンス・レベルの高い報告のデータが集積されたものである2).まさに,横のエビデンスが蓄積されたデータベースである.日本東洋医学会EBM委員会が中心となってまとめたものであり,日本東洋医学会の会員でなくても無料で利用できる.最新版は2019年度版であるが,定期的にデータが更新されている.また,日本東洋医学会EBM委員会は,漢方薬が取り上げられている診療ガイドラインについても調査し,内容を公開している3).
COVID-19感染症に対する漢方治療と予防に関する大規模スタディは,現在,「COVID-19に対する漢方薬の予防に関するランダム化比較試験(臨床研究登録:jRCTs031200150)」「軽症,中等症COVID-19患者の感冒様症状に対する漢方薬追加投与に関する多施設共同ランダム化比較試験(臨床研究登録:jRCTs021200020)」「軽症・中等症のCOVID-19患者(疑い含む)に対する西洋薬,漢方薬治療による症状緩和,重症化抑制に関する多施設共同,後ろ向き観察研究(臨床研究登録:UMIN000041301)」「新型コロナウイルス感染症(COVID-19)罹患後の後遺症症状(Long COVID)に対する漢方薬治療の効果と安全性についての実態調査(臨床研究登録:UMIN000044318)」の4つの研究が同時進行中である4).4つの研究のうち,前半の2つは,特定の漢方薬を対象としたRCTであり,横のエビデンスを追求する研究である.後半の2つは,随証治療による漢方薬の効果を検証するもので,縦のエビデンスをCOVID-19感染症治療に応用するための研究である.いずれも日本東洋医学会が主導し,多くの会員医師や病院職員,患者の協力のもと,研究が進んでいる.結果の報告を待ちたい.
おわりに
以上,縦のエビデンスと横のエビデンスをキーワードに,漢方医学の歴史,随証治療(縦のエビデンス),EBMに準拠した治療(横のエビデンス),BPSDの治療における横のエビデンスと縦のエビデンスの融合の実際,一般社団法人日本東洋医学会の3つの取り組みについて概説した.
横のエビデンス(現代医学的エビデンス)と縦のエビデンス(随証治療)のハーモナイゼーションの実践が,未来に向けた課題であろう.
編注:本特集は,第117回日本精神神経学会学術総会シンポジウムをもとに本稿著者を代表として企画された.
なお,本論文に関連して開示すべき利益相反はない.
1) 日本東洋医学会: 専門医認定制度の現状. 2021 (https://www.jsom.or.jp/universally/doctor/genjou.html) (参照2022-06-22)
2) 日本東洋医学会EBM委員会: 漢方治療エビデンスレポート2019―構造化抄録および構造化抄録作成論文リスト―. 2019 (http://www.jsom.or.jp/medical/ebm/er/index.html) (参照2022-06-22)
3) 日本東洋医学会EBM委員会: 漢方製剤の記載を含む診療ガイドライン2019. 2019 (http://www.jsom.or.jp/medical/ebm/cpg/index.html) (参照2022-06-22)
4) 日本東洋医学会運営委員会特別ワーキンググループ: COVID-19関連症状に対する日本東洋医学会主導臨床研究のご紹介. 2021 (http://www.jsom.or.jp/medical/covid/pdf/covid_research_210627.pdf) (参照2022-06-22)
5) 山田和男, 神庭重信: 実践漢方医学, 改訂第2版―精神科医・心療内科医のために―. 星和書店, 東京, 2014