精神疾患に伴う社会的損失は世界的に強調されており,その予防や回復に向けた方略の実装は社会全体の急務である.当初,早期介入の試みは統合失調症を中心とした精神病性障害に対して研究・実践されてきたが,近年では広く精神疾患全体およびメンタルヘルスの不調へと裾野を広げている.困難を抱えて援助希求に至った精神疾患の好発年齢である若年者に対して,メンタルヘルスの不調から精神疾患に至るまでのclinical stagingの考えに基づく縦断的なアセスメントが求められるが,本邦においてそれは主に医療機関内のみにて実施されてきた.若年者が医療機関へ援助希求に至るには極めて高いハードルがあり,適切なアセスメントに基づく時宜に適った支援を受けられているとは言い難い現状がある.この解決策として,世界保健機関や諸外国では「ワンストップ・ケア」の有用性が提唱されている.これに基づく本邦の新たな試みとして,昨今若年層の集中が著しい東京都足立区北千住に,ワンストップ相談センターSODA(Support with One-stop care on Demand for Adolescents and young adults in Adachi)を開設した.若年者の援助希求に応じて,多職種チームによる早期相談・支援アセスメントを,医療機関内ではなく地域の独立した窓口で実施している.そのうえで臨床型ケースマネジメントにより,地域における包括的支援体制を構築し,ワンストップ・ケアの達成を目標としている.本稿では,これまでSODAに寄せられた相談および支援介入に関する情報を検討し,その特徴を考察した.相談対象者の特徴として,メンタルヘルスの不調と同時に社会的孤立や就労問題など複数の心理社会的困難を抱えていた.精神科に定期通院中の者は約35%であった.初回相談後,約70%がSODA内での心理社会的支援セッションの実施につながり,そのうえで医療機関や各種関係機関と直接的に連携をとり,支援体制の構築に向けて継続的介入を実施した.地域における早期相談・支援の社会実装は世界的潮流であり,精神疾患の予防や予後の改善が期待されている.今後本邦において構築されていく「精神障害にも対応した地域包括ケアシステム」においては,早期相談窓口の設置がシステム全体の持続性や社会的損失の軽減につながると考えられる.
2)ワンストップ相談センターSODA
3)医療法人財団厚生協会東京足立病院
4)国立研究開発法人国立精神・神経医療研究センター精神保健研究所地域・司法精神医療研究部
受理日:2020年11月15日
はじめに
精神疾患に伴う社会的損失は世界的に強調されているところであり,その回復に向けた症状および機能の改善,自覚的困難の軽減,ひいてはその予防をめざした方略の実装は社会全体の急務であると考えられる43).近年の精神医学における早期介入についての関心の高まりのなか,精神病未治療期間(duration of untreated psychosis:DUP)を指標として35),精神病性障害に対して早期発見・早期治療を行うことで予後が改善されることが示されている.さらに,精神病性障害のリスク状態(at-risk mental state for psychosis:ARMS)に注目が集まりその操作的診断基準が提示され,予防も視野に入れた早期支援の試みへと広がりをみせている46).当初,ARMSは精神病性障害のリスク状態として,主に統合失調症の顕在発症が注目されてきた.しかし,その後の調査により,顕在発症に対する偽陽性が7割程度含まれるということや,ARMSから精神病状態へ移行した者のうち統合失調症と診断されるのは約60%であり,その他に気分障害,不安障害など多様な転帰をとることが示されている10)11).さらに,ARMSの時点ですでに多くの者が,操作的診断基準を満たす併存症を伴い,本邦における多施設共同研究でも,約80%に何らかの非精神病性の併存症が認められ,最多は不安障害で約30%の合併であった21).また,症状的には軽度であっても心理社会的困難は重度である場合も少なからず認められ8),ARMSの時点ですでに脳画像所見や認知機能などにおける生物学的変化が認められるという報告も相次いだ7)42).これらの動きを受け,精神科早期介入は,精神病性障害のみに着目するのではなく,広く精神疾患全体ならびにメンタルヘルスの不調の段階をも対象に包含するとして,その裾野を広げることとなった.同時に,精神疾患を「健常~非特異的なメンタルヘルスの不調~リスク状態~顕在発症~不全寛解・慢性期」とグラデーションをもつ次元構造と仮定するclinical stagingのコンセプトが提唱されている15)23).特に,メンタルヘルスの不調として,誰もが経験しうる非特異的な軽度の不安や抑うつ,ストレスへの反応などが想定されており,その段階からの早期支援が重要視されている.Clinical stagingの考え方は,精神疾患の病態生理解明を目的とした研究指標としての側面だけではなく,援助希求(help-seeking)者に対する地域での現実的な支援・治療との親和性も高いものである36).それは,援助希求者に対して最新のエビデンスに基づくアセスメントを行って支援内容を検討,実施することに直結し,さらには過剰な診断や治療を防ぐ可能性もある.
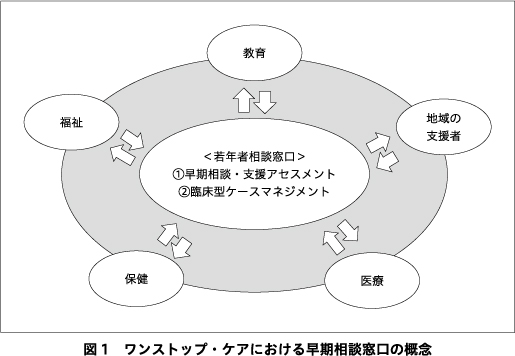
これまで述べた精神疾患ならびにメンタルヘルスの不調に対する早期支援・介入に関して,その有効性や費用対効果について肯定的なエビデンスが集積されつつある1)5).しかし一方で,これらの早期介入サービスが地域で有効に利用されている例は限定的であり,その社会実装・普及にあたってはさまざまな課題がある2)6).その1つとして,既存の早期介入サービスは主に医療機関が主導し,かつ医療機関内で実施されてきたことが挙げられる.本邦における早期介入サービスも同様である28).ARMSのように症状がいまだ軽度である場合,援助希求は直接的に精神症状に関するものとは限らず,また関連するスティグマによって4),メンタルヘルスの不調を抱えていてもどこにも援助希求をしない,あるいはその援助希求先が医療機関でないことも多い16).この解決策として,世界保健機関(World Health Organization:WHO)や先駆的な取り組みの進む諸外国では,地域における「ワンストップ・ケア(one-stop/integrated care)」による包括的支援体制の構築が提唱されている16)44).具体的手法として,精神疾患の70%が24歳以前に発症するともいわれることを考慮して18),その主なターゲットを若年者に設定し,「地域のよろず相談所」となるセンターをアクセスの良好な繁華街などに設置している16)20).例えば,オーストラリアではheadspace,シンガポールではCommunity Health Assessment Team(CHAT)と呼ばれるセンターがあり,対象を「精神疾患を有するか否か」で制限せず,医療機関を「受診」する手前,すなわちメンタルヘルスの不調の段階から多種多様な困難を幅広く受け付ける若年者向けの「相談」センターとして機能している.そして,医療・教育・保健・福祉など多分野多領域にまたがるフォーマルな各種関係機関,および家族や地域の助け合いといったインフォーマルな支援者が連携することで,ワンストップ・ケアによる早期相談・支援の実現をめざす必要がある(図1)16).ただし,包括的支援体制を構築する際には,関係機関を紹介するということに重きをおいた仲介型ケースマネジメントでは,自身で明確に支援のニーズを表明しにくく時にスティグマを抱えた若年者においては困難である38).これに対して,臨床型ケースマネジメント(clinical case management)は,特定の支援者がケースマネージャーとなりサービスの調整者としての機能だけでなく,一定期間はケースマネージャー自身が心理社会的支援を実施する,すなわちサービスの提供者ともなる支援方法である(表)19)32)33)38).臨床型ケースマネジメントの有用性は,精神障害者の生活支援において古くから報告がなされている9)26).近年,ARMSに対して認知行動療法とケースマネジメントの組み合わせが有効とする報告もあり14),臨床型ケースマネジメントはメンタルヘルスの不調を抱えた早期段階の若年者の支援に有用であると考えられる.
本邦での若年者に対する精神保健相談の状況を振り返ると,代表的なものとして保健所や保健センターにおける保健師による相談業務が挙げられる3)13).2013年に施行された障害者総合支援法により,保健センターが担う身近なメンタルヘルスの相談窓口としての役割は年々増加している13).保健センターへ寄せられる精神障害者の相談の特徴として,明確な診断を受ける前に生活の困り事として挙がる事例が多いとされ31),早期介入という観点からもその役割は極めて重要である.しかし,多くの保健師が精神障害についてのアセスメントや対応,さらに医療機関を含む各種関係機関との連携について強い困難を感じているとされ,十分な支援が容易ならざる状況にあるとの報告もある17)27).一方,保健所や保健センター以外で,早期介入の視点を持ち合わせた相談支援を実施している例については,その実施場所が医療機関内である場合や,医療機関と特定の関係機関(例えば学校)の連携による早期相談を実施している場合が多い34)45).また,先述のワンストップ・ケアの理念に近い総合相談窓口の社会実装は,本邦の一部でも始まりつつあるものの40),clinical stagingに基づきメンタルヘルスの不調~精神疾患に至るまで縦断的に評価し,保健と医療の橋渡しのみならず,地域における連携支援体制構築のための臨床型ケースマネジメントが可能であり,かつ援助希求をするすべての若年層を対象とする医療機関とは独立した常設相談窓口はこれまでみられない.
こうした状況を踏まえて,平成31年度厚生労働科学研究費補助金(厚労科研)障害者政策総合研究事業「地域特性に対応した精神保健医療サービスにおける早期相談・介入の方法と実施システム開発についての研究」(研究代表者:根本隆洋,分担研究者:田中邦明)24)29)30)において,若年者に向けたワンストップ相談センターSODA(Support with One-stop care on Demand for Adolescents and young adults in Adachi)を東京都足立区北千住に開設した37).SODAは,若年者の困難や悩みについて,多職種チームによる早期相談・支援アセスメントおよび臨床型ケースマネジメントを,医療機関の「受診」ではなく,医療機関とは独立した地域の窓口において「相談」として利用できる本邦における新たな取り組みである.
近年,厚生労働省や地方自治体により「精神障害にも対応した地域包括ケアシステム」の構築が推進されている.本システムは,高齢期のケアにおいて論じられる「必要な支援を地域のなかで包括的に提供し,地域での自立した生活を支援する」という考え方を,精神障害者のケアにも応用したものである.具体的には,精神障害者が地域の一員として安心して自分らしい暮らしができるよう,医療,障害福祉・介護,社会参加,住まい,地域の助け合い,教育を,包括的に確保することが目的である.これは,ワンストップ・ケアの理念に通ずるものであり,同時にARMSのような多能性の多次元早期症候群12)22)の支援に求められる包括的支援体制構築との親和性は高いと考えられる.本稿の目的は,SODAの活動を提示するとともに,これまでに寄せられた相談およびその支援介入に関する情報を整理し,今後の課題についても検討することである.
I.方法
2019年7月1日,SODAは厚労科研事業として,東邦大学医学部精神神経医学講座および医療法人財団厚生協会東京足立病院のスタッフにより企画立案と運営がなされ,足立区の協力を得て北千住の足立区関連施設内に開所した.土曜を含む11~20時の間で開所(定休日:火曜,日曜,祝祭日)し,おおむね15~35歳(実質は11~14歳の相談者を含む)の若年者の困難や悩みを広く対象として扱っている.また,居住エリアに制限は設けず,SODAにアクセス可能な者はすべて対象としている.利用に関する相談者の費用負担はない.
相談においてはまず,精神科医や精神保健福祉士,公認心理師,看護師,保健師からなる多職種チームによる早期相談・支援アセスメントを実施している.生物・心理・社会モデルに基づく包括的な支援計画策定のため,疾病および関連保健問題の国際統計分類第10改訂版(International Statistical Classification of Diseases and Related Health Problems 10th Revision:ICD-10)に基づく精神医学的な評価,思春期心性や家族間葛藤,援助希求の程度などの心理的な評価,さらに就労・就学状況や経済状況など社会的背景について聴取を行っている.そのうえで,臨床型ケースマネジメントを主に精神保健福祉士が実施している.その手段としては,来所による面接に加え,電話,電子メール,訪問,ビデオチャットによるオンライン面接,ソーシャルネットワーキングサービス(Social Networking Service:SNS)などをさまざまに用いて,利用者のニーズに合わせて柔軟に対応している.面接に関しては,初回60分,以降30分を基本として実施している.おおむね6ヵ月間を目処として,若年者が抱えるさまざまな困難に対して心理社会的支援セッションを実施し,必要に応じて各種関係機関との連携を調整し,包括的支援体制の構築を目標としている.SODAの開所以降,若年者に関係する多くの機関を訪問し,若年者支援に関する意見交換を行ったりチラシを配布したり,SODAの普及を図ってきた.具体的な訪問先としては東京都北東部を中心に,保健所,保健センター,子ども家庭支援センター,福祉事務所,警察署などの行政機関,教育機関,その他にひきこもり支援,学習支援,就労支援,子ども食堂などを実施・運営する社会福祉法人やNPO法人であった.
今回,初回相談日を基準に2020年7月31日時点で6ヵ月以上が経過したケースを対象として,年齢,性別,住所などの基本属性や医療機関の通院状況,自殺企図歴,初回相談者,初回相談時の全体的機能(Global Assessment of Functioning:GAF),相談内容,実施した支援の概要について,相談記録をもとに後方視的に収集した.また,対象者を精神科受診状況により2群に分け,その特徴を質的に検討した.本研究は東邦大学医学部倫理委員会の承認(A20010)を得て,研究情報を公開しオプトアウトにより実施した.
II.結果
1.初回相談時の対象者の属性
今回,解析対象となったのは90例(男性48例,女性42例)であった.平均(標準偏差)年齢は22.5(6.7)歳で,対象者の居住エリアは,足立区49例(54.4%),近隣2区(荒川・葛飾)14例(15.6%),都内それ以外12例(13.3%),千葉・埼玉・茨城県7例(7.8%),その他1例(1.1%),不明7例(7.8%)であった.初回相談時に精神科通院中であったのは32例(35.6%),通院中断21例(23.3%),受診歴なし34例(37.8%),不明3例(3.3%)であった.自殺企図歴を有したのは17例(18.9%)であった.初回相談時点での平均(標準偏差)GAFスコアは43.3(14.5)点であった.
初回の相談者は,対象者本人21例(23.3%),家族27例(30.0%),各種関係機関職員42例(46.7%)であった.関係機関職員の内訳として,最多は子ども家庭支援センターや児童相談所などの児童福祉関連施設10例(11.1%)であり,医療機関8例(8.9%),福祉事務所6例(6.7%)と続いた.その他,保健センター,教育機関,非営利活動法人,社会福祉協議会などさまざまな機関の職員から相談が寄せられた.
2.相談内容および通院状況別の特徴
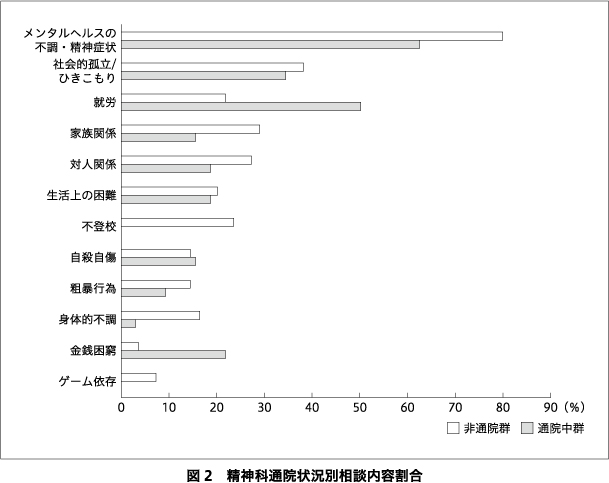
相談事項は多岐にわたり,最も多いのはメンタルヘルスの不調・精神症状に関するもの64例(71.1%)であり,社会的孤立・ひきこもり34例(37.8%),就労29例(32.2%)と続いた.1ケースあたりの平均(標準偏差)相談内容数は2.8(1.1)個であった.
次に,初回相談時に精神科へ定期通院中であった「通院中群」32例(平均24.0歳,男性17例,初回相談時GAFスコア44.5)と過去に精神科受診歴がない,または通院を中断していた「非通院群」55例(平均21.4歳,男性31例,初回相談時GAFスコア42.6)について,それぞれの相談内容を図2に示した.両群とも最多はメンタルヘルスの不調・精神症状に関するものであった.通院中群では,就労や金銭困窮についての相談割合が多かった.一方,非通院群では家族関係,不登校,身体的不調,ゲーム依存が多かった.
非通院群のうち精神症状に関する評価が可能であった38例に関しては,診断閾値以下のメンタルヘルスの不調15例(39.5%),F4神経症性障害疑い10例(26.3%),F3気分障害疑い3例(7.9%),F2精神病性障害疑い2例(5.3%),その他9例(23.7%)であった.
3.支援と連携
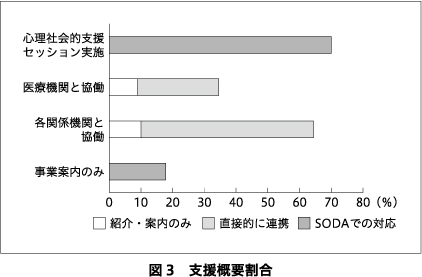
SODAへ初回相談が寄せられた後に,事業内容に関する案内のみで終了となったケースは少なく,63例(70.0%)は初回相談後に1回以上の心理社会的支援セッションの実施につながった(図3).支援の中身として,相談内容にかかわらず相談者のニーズの整理と状態像の評価を実施し,また相談者との支援関係の構築をめざした.そのうえで,前述した多岐にわたる相談内容(図2)に応じて,多様な心理社会的支援を行った.具体的には,メンタルヘルスの不調・精神症状に関連する代表的なものとして,学校や職場,家庭などでのストレスによる情緒の不安定さや抑うつ気分,さらには神経症水準の社交不安や対人恐怖,パニック発作などが挙げられ,これらに対して支持的な精神・心理療法的面接やストレスの軽減や対処行動についての心理教育などを実施した.社会的孤立・ひきこもりについては,学校や職場での不適応を契機に社会参加の機会を失い,近隣での買い物など短時間の外出は可能なものの,対人交流は非常に乏しく苦悩を抱えていることが多くあった.その孤独感や将来への焦りに寄り添いながら,対人交流や外出の機会として,時にオンラインツールを含む定期的な面接を実施した.就労に関しては,職場内での対人関係の困難や,転職を繰り返していること,再就職ができないこと,障害者雇用に関する相談などさまざまなものが寄せられ,実際の困難場面や対処方法についての振り返りや,求職活動についての助言などをした.この他にも相談内容は多岐にわたっており,また寄せられた複数領域の困難や悩みは互いに関連し合うことも多く,相談者のニーズに合わせて柔軟な支援を実施した.さらに,必要に応じて本人のみならず,家族に対してもその理解や協働の促進のため,家族支援を実施した.並行して,SODA内のみならず外部の専門機関と協働して支援を実施した〔医療機関31例(34.4%),その他関係機関58例(64.4%)〕.外部機関と協働する際には,大半のケースで外部機関と直接連絡を取り合って連携し,単なる紹介や案内のみにとどまらなかった.6ヵ月間での心理社会的支援セッションおよび外部機関との連携に関して,平均(標準偏差)対応回数は10.2(11.3)回であった.
III.考察
SODAは,WHOによる推奨事項や諸外国において実践が進むワンストップ・ケアの理念をもとに,若年者に対する精神保健医療の早期相談・支援窓口を地域に社会実装した本邦初の取り組みである.SODAおよびこれまで本邦で実施されてきた若年者の相談窓口の特徴を踏まえ以下に考察する.
1.若年者早期相談におけるエビデンスに基づくアセスメントの必要性とアクセシビリティへの配慮
若年者を対象にしたメンタルヘルスにかかわる早期相談を実施する際,精神疾患の好発年齢を考慮すると18),エビデンスに基づく精神医学的なアセスメントは必須である.しかし,メンタルヘルスの不調のすべてが精神疾患に進展するわけではなく,その変動性やあくまでリスク状態であるという概念に対しての留意が必要であり,スティグマなども懸念し過剰な医療化を扇動してはならない.一方で,精神疾患の発症早期においては時宜を得た治療が有効であることや,メンタルヘルスの不調に伴う心理社会的困難がすでに重度である場合も多い8)10).そのため,早期相談が単なるレッテル貼りとならないように注意しながら援助希求者のニーズを汲み取りつつ,その状態像について適切なアセスメントが求められる.さらに,若年者が困難を抱えて援助希求をした際に,いかに早期に適切なアセスメントが可能な相談窓口につなげられるかが重要である.これまで本邦において,メンタルヘルスの不調から精神疾患に至るまでの縦断的なアセスメントは主に医療機関内において実施され,その多くが「受診」をしないと受けることができなかった25)28).しかし,多くの若年者においてメンタルヘルスの不調を抱えていても,医療機関の「受診」には極めて高いハードルがあることが繰り返し報告されており16)44),本邦においても適切に支援に結びついているとは言い難い状況にある.若年者のアクセシビリティへの配慮は,早期相談・支援サービスの社会実装・普及における勘所であり,医療機関とは独立した相談窓口の設置がその解決策の1つとなると考えられる.本調査において,多くの対象者がメンタルヘルスの不調や,なかには未治療の精神病性障害が疑われる精神症状を抱えながら,医療機関ではなく地域の窓口であるSODAへ相談に至っており,このことを裏づけている.さらに,そもそも本邦の精神科医療においても,clinical stagingに基づく若年者の状態像の評価体制が十分に普及しているとは言い難く41),単に医療機関を受診すれば解決されるわけでもない.SODAへの相談に至った対象者のなかには,通院を中断している,あるいは一度受診をしたが継続通院には至らなかった例が一定程度含まれていたことからも,困難を抱えて医療機関を受診した若年者に対する,適切なアセスメントに基づく支援の実施が望まれる.相談内容に関してメンタルヘルスの不調・精神症状に関するものが最多であったが,精神科通院状況により付随する心理社会的困難に差異が認められたことは,その検討の一助となるかもしれない.
一方で,若年者のアクセシビリティについての課題は,若年者が最初に援助希求に至った各種機関と医療機関の協同体制の構築による解決方法も本邦で模索されてきた.医療機関の早期介入チームがアウトリーチという形で,地域において早期相談を実施している例もみられるが,常設の窓口ではないことや,学校など特定の機関に所属する者のみを対象とするなどの課題を抱えている34)45).SODAにおける初回相談者の特徴として,地域の各種関係機関の職員によるものが最も多かったが,これは裏を返せば,関係機関の職員が若年者のメンタルヘルスの不調を含む困難について,医療機関へ直接相談せずにSODAへの相談に至っていることになる.さらに,地域の身近なメンタルヘルスの不調に関する行政の窓口である保健センターにおいても,医療機関との連携には困難を抱えているといわれ17)27),その保健センターからもSODAへ一定数の相談があったことは示唆的である.関係機関の職員から初回相談が寄せられた際にはまず,対象者についての簡易な見立てと連携支援体制構築に向けた助言を行っている.そのうえで,SODAは対象者の困難や悩みについて整理し,必要に応じて医療機関との連携の調整も可能であることを伝えている.各々専門領域をもつ関係機関の職員においても,若年者の早期段階のメンタルヘルスの不調や精神症状に関する専門的なアセスメントやケースマネジメントに,高いニーズがあることを表していると考えられる.
このほかに,早期相談窓口における具体的配慮事項として,以下のことが挙げられている16)44).1つは,対象者を「子ども」や「成人」といったカテゴリーで区切らないことである.すなわち,18歳以下や未成年のみ,あるいはそれ以降の年齢のみが利用可能といった相談窓口ではなく,精神疾患の好発である思春期・青年期を連続して包含する必要がある.諸外国の実践からは,特に12~25歳の連続性が強調されている44).さらに,開所日時は,社会参加や復帰において主体的な場所となる学校や仕事の妨げとならないよう,夕方・夜や土曜・日曜を含むことが望ましいとされている.また,窓口の設置場所としては,若年者の集まりやすい繁華街のなかが有効とされている.これは,既存の多くの公的窓口が有する課題の1つである,居住エリアによる利用制限とも関連する問題である.抱えるスティグマにより自宅と離れた場所で相談したいというニーズや,生活の主体となっている学校や職場に近いほうがアクセスしやすいということは多々あり,相談窓口として必ずしも自宅近隣が有用とは限らない.東京都の北東部に位置する足立区は,2000年以降再開発が進み年々人口が増加しているエリアである.同区のなかでも北千住駅は,都内だけでなく隣県への交通の要所となっており,駅から徒歩圏内に複数の大学や大型商業施設を有する繁華街があり,昨今若年層の著しい集中がみられている.そのため,北千住はこれらを検証するうえで有用な場所であり,SODAではおおむねこれらの推奨事項に沿って運営している.相談対象者の約半数は足立区在住者であるが,都内のみならず隣県からも幅広く相談が寄せられていることは,これらの有用性を物語っている.
一方で,若年者が自らSODAへ初回相談に至ることは一定数認められたものの,まだ十分とはいえない状況が今回の結果から読みとれる.また,初回相談時のGAFスコアからは,対象者がすでに比較的重度の精神症状あるいは社会機能低下を認めていたことが示唆された.早期相談の窓口の機能としては,より一層軽度な状態,すなわち若年者が何かしらの困難を感じた際に,「すぐに自ら相談」できる場所となる必要がある16).そのためには今後,若年者の心理的・物理的アクセスしやすさへのさらなる配慮や,SNSなどユーザービリティの高いツールを積極的に活用することにより,若年者本人へ直接アプローチできるような方法を検討する必要がある.特に,ビデオチャットによるオンライン面接やSNSは,昨今の新型コロナウイルス感染症の拡大に伴う社会的要請も相まって,若年者支援の有効な手段となりうる.先述した諸外国の実践やWHOの推奨事項によれば,若年者の早期相談窓口は,通りに面した1階に設置すること,アートやレクリエーションなどの活動を実施すること,ピアサポートなどを通じて若年者が参加することなどが挙げられており,SODAにおいても今後これらのことを踏まえて実践を進めていく.
2.ワンストップ・ケアの理念に基づく包括的支援体制の構築手法
若年者の多岐にわたる困難へ対応するためには,適切なアセスメントに基づき,地域における包括的支援体制の構築が必要である16).これを実現するうえで,困難を抱えた若年者に対する臨床型ケースマネジメントは有用であり,精神保健福祉士の役割は非常に大きいものであった.昨今,精神保健福祉士の果たす役割は分野を問わず拡大しているが,精神科医療現場においてもその重要性は増している39).元来,臨床型ケースマネジメントは,精神障害者の地域生活を支援するために有効な手法である9)32)33).精神科医療現場において精神保健福祉士は,その地域に存在するフォーマル・インフォーマルな社会資源に精通して支援の仲介者としての役割を担うだけでなく,支援対象者と協働的支援関係を構築しながら,地域生活におけるさまざまな困難に対して柔軟な心理社会的支援を自ら実施するなど支援の提供者となり,臨床型ケースマネジメントを実践し地域で有効に機能していることが多い.SODAでは,これらの臨床的土壌のうえにclinical stagingに基づく早期相談・支援アセスメントの機能を付加している.支援を計画するにあたり重要となる精神疾患の顕在発症か否かという点に関しては,ICD-10に基づき精神医学的な評価を行っている.診断閾値下のメンタルヘルスの不調は,多くが軽度の不安や抑うつ気分であり,これに対してSODAのなかで支持的な精神・心理療法的面接やストレスの軽減や対処行動についての心理教育などを実施している.診断基準を満たす精神症状が疑われる場合は,これらの支援に加えて,相談者本人の希望に応じて医療機関受診の提案を行っている.多職種チームにおける精神科医の主な役割として,メンタルヘルスの不調および精神症状に関する精神医学的評価,内服薬の効果や副作用についての一般的な助言,医療機関に関する情報提供が挙げられる.精神科医は必要に応じて,相談者と直接面接を行い,またケースマネージャーとなる精神保健福祉士と連携してこれらの助言を行っている.さらに,若年者の抱える心理的葛藤や,非特異的な心理社会的健康課題への保健・予防的支援については,公認心理師や保健師がチームに加わり支援内容を検討し専門性を付加している.週に1回,ケース検討会を開催し,相談者の状況や支援方針について多職種チームで情報を共有して支援内容を検討している.若年者の早期支援における臨床型ケースマネジメントの導入は,先述した世界で最初に国家規模の若年者の早期相談窓口を社会実装したオーストラリアのheadspaceにおいても十分に機能を果たしえていない,いわばSODA独自の特色であり,世界に先駆ける強みでもある.思春期・青年期という脳機能や構造が大きく変化しやすく可逆性の高い時期に対して重点的なアプローチを行ってきたこれまでの精神科早期介入のエビデンスを地域における早期相談・支援に発展させ,これらについて研修を積んだ専門性を有する精神科医や精神保健福祉士を中心に多職種チームとして機能している.主にケースマネージャーとなる精神保健福祉士は若年者の多岐にわたる困難に対して柔軟な心理社会的支援を実施しつつ,地域の各種専門機関への仲介を担っている.さらにこれらを実施する場所として,若年者の求めに即時に応じられ,かつ物理的・心理的アクセシビリティへの配慮を行っている若年者に特化した専門の常設窓口という点において独自性を有している.
SODAにおける人的資源は地域の精神科医療を担ってきた東京足立病院の協力を得ながらも,医療機関内ではなく独立した窓口として機能している.確かなスキルを有するマンパワーの確保は重要課題であり,公益性の担保に配慮しながら民間機関の機能や資源を活かしていくことが実際的であり,それらを支え維持するための経済的基盤などに関する政策の整備が望まれる.
おわりに
今回,若年者のメンタルヘルスに関する本邦の精神医療保健相談や精神科医療が抱えている課題への解決策の1つとして,SODAのような機能の社会実装を試みた.SODAの独自性は,①clinical stagingの考えに基づきメンタルヘルスの不調から精神疾患に至るまで縦断的なアセスメントの実施,②保健と医療の橋渡しのみならず地域における包括的な連携支援体制構築のための臨床型ケースマネジメントを提供,③援助希求をするすべての若年層を対象とする医療機関とは独立した常設相談窓口,にまとめられる.SODAにおける早期支援に関する理論および実践的なノウハウを体系化し必要に応じて再現利用することで,地域における早期相談の実現,あるいは地域における既存の若年者支援の強化につながる可能性がある.地域における早期相談・支援の社会実装は世界的潮流であり,精神疾患の予防や予後の改善が期待されている.「精神障害にも対応した地域包括ケアシステム」においては,早期相談窓口の機能の充実が,精神障害の軽症化および社会的損失の軽減につながり,その持続可能性にも寄与するものと考えられる.具体的な有効性や本邦における独自性についてさらに詳細な検討を行っていきたい.
本研究は,平成31年~令和3年度厚生労働科学研究費補助金障害者政策総合研究事業「地域特性に対応した精神保健医療サービスにおける早期相談・介入の方法と実施システム開発についての研究」により実施された.
なお,本論文に関連して開示すべき利益相反はない.
1) Aceituno, D., Vera, N., Prina, A. M., et al.: Cost-effectiveness of early intervention in psychosis: systematic review. Br J Psychiatry, 215 (1); 388-394, 2019![]()
2) Ajnakina, O., Morgan, C., Gayer-Anderson, C., et al.: Only a small proportion of patients with first episode psychosis come via prodromal services: a retrospective survey of a large UK mental health programme. BMC Psychiatry, 17 (1); 308, 2017![]()
3) 赤澤正人, 竹島 正, 立森久照ほか: 保健所における精神保健福祉業務の現状と課題. 日本公衆衛生雑誌, 61 (1); 41-51, 2014
4) Baba, Y., Nemoto, T., Tsujino, N., et al.: Stigma toward psychosis and its formulation process: prejudice and discrimination against early stages of schizophrenia. Compr Psychiatry, 73; 181-186, 2017![]()
5) Correll, C. U., Galling, B., Pawar, A., et al.: Comparison of early intervention services vs treatment as usual for early-phase psychosis: a systematic review, meta-analysis, and meta-regression. JAMA Psychiatry, 75 (6); 555-565, 2018![]()
6) Csillag, C., Nordentoft, M., Mizuno, M., et al.: Early intervention in psychosis: from clinical intervention to health system implementation. Early Interv Psychiatry, 12 (4); 757-764, 2018![]()
7) de Paula, A. L., Hallak, J. E., Maia-de-Oliveira, J. P., et al.: Cognition in at-risk mental states for psychosis. Neurosci Biobehav Rev, 57; 199-208, 2015![]()
8) Devoe, D. J., Farris, M. S., Townes, P., et al.: Interventions and social functioning in youth at risk of psychosis: a systematic review and meta-analysis. Early Interv Psychiatry, 13 (2); 169-180, 2019![]()
9) Dieterich, M., Irving, C. B., Bergman, H., et al.: Intensive case management for severe mental illness. Cochrane Database Syst Rev, 1 (1); CD007906, 2017![]()
10) Fusar-Poli, P., Bonoldi, I., Yung, A. R., et al.: Predicting psychosis: meta-analysis of transition outcomes in individuals at high clinical risk. Arch Gen Psychiatry, 69 (3); 220-229, 2012![]()
11) Fusar-Poli, P., Bechdolf, A., Taylor, M. J., et al.: At risk for schizophrenic or affective psychoses? A meta-analysis of DSM/ICD diagnostic outcomes in individuals at high clinical risk. Schizophr Bull, 39 (4); 923-932, 2013![]()
12) Fusar-Poli, P., Yung, A. R., McGorry, P., et al.: Lessons learned from the psychosis high-risk state: towards a general staging model of prodromal intervention. Psychol Med, 44 (1); 17-24, 2014![]()
13) 後藤基行, 赤澤正人, 竹島正ほか: 市区町村における精神保健福祉業務の現状と課題. 日本公衆衛生雑誌, 62 (6); 300-309, 2015
14) Hartmann, J. A., McGorry, P. D., Schmidt, S. J., et al.: Opening the black box of cognitive-behavioural case management in clients with ultra-high risk for psychosis. Psychother Psychosom, 86 (5); 292-299, 2017![]()
15) Hartmann, J. A., Nelson, B., Spooner, R., et al.: Broad clinical high-risk mental state (CHARMS): methodology of a cohort study validating criteria for pluripotent risk. Early Interv Psychiatry, 13 (3); 379-386, 2019![]()
16) Hetrick, S. E., Bailey, A. P., Smith, K. E., et al.: Integrated (one-stop shop) youth health care: best available evidence and future directions. Med J Aust, 207 (10); S5-18, 2017![]()
17) 飯島清美子, 山口 忍, 渡辺尚子ほか: 市町村保健師が精神保健分野の個別対応で抱える困難. 日本公衆衛生看護学会誌, 5 (2); 144-153, 2016
18) Kessler, R. C., Angermeyer, M., Anthony, J. C., et al.: Lifetime prevalence and age-of-onset distributions of mental disorders in the World Health Organization's World Mental Health Survey Initiative. World Psychiatry, 6 (3); 168-176, 2007![]()
19) 国立精神・神経医療研究センター精神保健研究所地域・司法精神医療研究部: ケアマネジメント. (https://www.ncnp.go.jp/nimh/chiiki/about/care-management.html) (参照2020-08-22)
20) Lee, Y. P., Ngaiman, N. K. B., Poon, L. Y., et al.: Evaluating Singapore's CHAT Assessment Service by the World Mental Health Organisation (WHO) "Youth-Friendly" Health Services Framework. Front Psychiatry, 10; 422, 2019![]()
21) Matsumoto, K., Katsura, M., Tsujino, N., et al.: Federated multi-site longitudinal study of at-risk mental state for psychosis in Japan. Schizophr Res, 204; 343-352, 2019![]()
22) 松岡洋夫: DSM-5の減弱精神病症候群をめぐって―新たな早期介入の視点―. 予防精神医学, 1 (1); 4-16, 2016
23) McGorry, P. D., Hickie, I. B., Yung, A. R., et al.: Clinical staging of psychiatric disorders: a heuristic framework for choosing earlier, safer and more effective interventions. Aust N Z J Psychiatry, 40 (8); 616-622, 2006![]()
24) MEICIS(Mental health and Early Intervention in the Community-based Integrated care System): 地域包括ケアシステムにおけるメンタルヘルスとその早期介入についての研究https://meicis.jp/(参照2020-08-18)
25) 水野雅文: 精神科領域における早期介入の伸展―日本における課題と展望―. 精神経誌, 121 (3); 208-212, 2019
26) Mueser, K. T., Bond, G. R., Drake, R. E., et al.: Models of community care for severe mental illness: a review of research on case management. Schizophr Bull, 24 (1); 37-74, 1998![]()
27) 長澤ゆかり, 綾部明江, 鶴見三代子ほか: 市町村保健師における精神障がい者支援の充実に向けた方策―全国調査の自由記載結果分析より―. 茨城県立医療大学紀要, 23; 25-32, 2018
28) 根本隆洋: 早期精神病に特化したデイケアサービスの取り組みと今後. 日本社会精神医学会雑誌, 27 (1); 59-63, 2018
29) 根本隆洋: 地域特性に対応した精神保健医療サービスにおける早期相談・介入の方法と実施システム開発についての研究. 厚生労働科学研究成果データベース. 2019 (https://mhlw-grants.niph.go.jp/niph/search/NIDD00.do?resrchNum=201918033 A) (参照2020-08-18)
30) 根本隆洋: 統合失調症をめぐる精神科医療の変化―病院から地域, そして早期介入へ―. 臨床精神医学, 49 (2); 195-202, 2020
31) 日本看護協会: 新版 保健師業務要覧第2版. 日本看護協会出版会, 東京, p.462, 2008
32) 野中 猛: ケアマネジメント. Schizophrenia Frontier, 12 (4); 249-252, 2012
33) 大島 巌: 精神障害者に対する集中型・臨床型ケースマネジメントの効果. 精神障害とリハビリテーション, 7 (2); 111-117, 2003
34) 大塚達以, 木戸口千尋, 佐藤純子ほか: 学校と医療の連携―宮城県仙南地区における取り組み―. 予防精神医学, 1 (1); 80-91, 2016
35) Penttilä, M., Jääskeläinen, E., Hirvonen, N., et al.: Duration of untreated psychosis as predictor of long-term outcome in schizophrenia: systematic review and meta-analysis. Br J Psychiatry, 205 (2); 88-94, 2014![]()
36) Shah, J. L., Scott, J., McGorry, P. D., et al.: Transdiagnostic clinical staging in youth mental health: a first international consensus statement. World Psychiatry, 19 (2); 233-242, 2020![]()
37) SODA(Support with One-stop care on Demand for Adolescents and young adults in Adachi). 2019 (https://soda.tokyoadachi.com/) (参照2020-08-18)
38) Thornicroft, G., Szmukler, G., Mueser, K. T., et al.: Oxford Textbook of Community Mental Health. Oxford University Press, Oxford, 2011
39) 得津 馨: 精神保健医療福祉施策の動向. 日本精神保健福祉士協会誌, 51 (1); 4-10, 2020
40) 東京都若者総合相談センター: 若ナビα. 2018 (https://www.wakanavi-tokyo.metro.tokyo.lg.jp/) (参照2020-08-18)
41) Tsujino, N., Tagata, H., Baba, Y., et al.: Survey of recognition and treatment of at-risk mental state by Japanese psychiatrists. Psychiatry Clin Neurosci, 72 (6); 391-398, 2018![]()
42) Vijayakumar, N., Bartholomeusz, C., Whitford, T., et al.: White matter integrity in individuals at ultra-high risk for psychosis: a systematic review and discussion of the role of polyunsaturated fatty acids. BMC Psychiatry, 16 (1); 287, 2016![]()
43) World Health Organization, World Bank: World Report on Disability 2011. World Health Organization, Geneva, 2011
44) World Health Organization: Making Health Services Adolescent Friendly: Developing National Quality Standards for Adolescent Friendly Health Services. World Health Organization, Geneva, 2012
45) 山本綾子: ユース・メンタルサポートセンターMIEにおける子どもへの支援―若者精神保健相談を通した精神保健福祉士の役割―. 日本精神保健福祉士協会誌, 47 (2); 113-115, 2016
46) Yung, A. R., McGorry, P. D., McFarlane, C. A., et al.: Monitoring and care of young people at incipient risk of psychosis. Schizophr Bull, 22 (2); 283-303, 1996![]()