摂食障害(ED)は頻度が高く,回復には長期間を要し,心身の健康や心理社会的機能に重篤な影響を及ぼす.回復の可能性を高めるには早期にエビデンスのある治療を行うことが重要である.2018年4月から神経性過食症に対する認知行動療法が保険収載された.「摂食障害に対する認知行動療法CBT-E簡易マニュアル」に従って実施した場合に限り算定できる.本論では,このCBT-E簡易マニュアルのもととなっている認知行動療法改良版(CBT-E)について解説する.CBT-EはFairburn, C. G. らによって開発された.EDに焦点化された認知行動療法(CBT-ED)の代表的なものである.Fairburnらの「超診断的」認知行動理論ではEDの中核的な精神病理は,自己評価が自らの体重や体形,摂食と,これらをコントロールする能力に過度に影響を受けていることとされている.その表現として摂食抑制や,低体重,過食,嘔吐や下剤乱用などの不適切な代償行動が生じ,自己永続的な悪循環が形成され食行動異常が維持される.CBT-EはED固有の中核的な精神病理に対する治療であるため,EDの診断カテゴリーを超えて適用可能な治療である.CBT-Eは外来の個人療法を基本とし,マニュアル化,構造化された,期間限定の治療である.EDの精神病理のみを扱う焦点版と,EDの精神病理に加えて外的メカニズムも扱う拡大版の2つのバージョン,低体重のない患者用の20セッション版と低体重患者用の40セッション版の2つの強度がある.さらに若年患者や,入院治療,強化外来,集団療法への適用が研究されている.CBT-Eは低体重のないED(神経性過食症や過食性障害など)に対しては現在,最も有効性の高いエビデンスを有する治療である.また,外来レベルの神経性やせ症に対しても,他のEDの心理社会的治療と同等程度の有効性が報告されている.本論では,CBT-Eの概要や特徴,歴史,EDの超診断的認知行動理論,CBT-Eの有効性のエビデンス,CBT-Eの実際,CBT-Eをどのように学ぶかについて解説する.最後に,CBT-Eのわが国での実臨床への適用や普及についての課題や展望を述べる.
2)摂食障害治療支援センター設置運営事業・摂食障害全国基幹センター長
はじめに
マニュアル化された認知行動療法(cognitive behavioral therapy:CBT),とりわけ神経性過食症(bulimia nervosa:BN)の認知行動療法(CBT-BN)は,BNや過食性障害(binge-eating disorder:BED)に対してエビデンスの確立された心理社会的治療であり26),英国のNICEガイドライン200431)をはじめ,海外のガイドラインで主要な治療法の1つとして推奨されてきた27).CBT-BNから改良された摂食障害の認知行動療法改良版(Enhanced Cognitive Behavior Therapy:CBT-E)は超診断的認知行動理論に基づき,摂食障害(eating disorder:ED)の診断・病型を選ばずに適用できる治療法である32).
CBT-BNが1981年にFairburn, C. G.らにより最初に発表されてから37年16),2008年にCBT-Eガイドが発表されてから約10年の歳月を経て20),2018年4月から日本でも「神経性過食症に対する認知行動療法」が保険収載された39).この算定に必要となるCBT-E簡易マニュアルは,後に説明するCBT-Eの20セッション版,焦点版に相当するものである30).本論ではCBT-Eについて解説する.
I.CBT-Eとは
CBT-EはFairburnらによって2008年に発表されたED焦点化CBT(ED-focused CBT:CBT-ED)32)の代表的なものの1つである20).CBT-EはEDの超診断的理論(transdiagnostic theory)19)に基づいたED固有の精神病理に対する治療法であり,EDの診断カテゴリーを超えて広範なEDに適用できる20).認知行動理論では,EDの原因よりも,EDを持続させている要因に対処することに重点がおかれている.EDの中核の精神病理は自己評価の非機能的スキームとされ,EDに特徴的な食事制限やさまざまな体重調節行動,過食や不適切な代償行動は,この中核の精神病理の表現あるいは派生とされている19).CBT-Eは実証的な治療すなわち,経験的な事実に基づく治療であり,エビデンスによって支持されている20).
II.CBT-Eの形式
CBT-Eの基本型は成人の個人(1対1の)外来治療である.その特徴としては,マニュアル化され,明確な構造をもち,期間限定の治療であることが挙げられる.一方でフォーミュレーション(定式化)に従い,個々の患者のニーズに合わせて個別化された治療でもある.CBT-Eには2つのバージョンがある.デフォルトの焦点版(focused form)はEDの中核の精神病理にのみ焦点をあてて対処する.一方,拡大版(broad form)では中核の精神病理に加えて外的維持メカニズム,すなわち中核の低い自尊心,完全主義,対人関係問題19)についても取り組む.CBT-Eには2つの強度のバージョンがある.20セッション版は低体重のないED,すなわち神経性過食症(BN)や過食性障害(BED),他の特定される食行動障害または摂食障害(other specified feeding or eating disorder:OSFED)などを対象とする.一方,40セッション版は低体重があるED,すなわち神経性やせ症(anorexia nervosa:AN)を対象とする.CBT-Eの基本型は成人の個人外来治療であるが,派生型として若年者版,強化版(入院および強化外来),集団版のCBT-Eが開発されている20).
III.CBT-Eの歴史
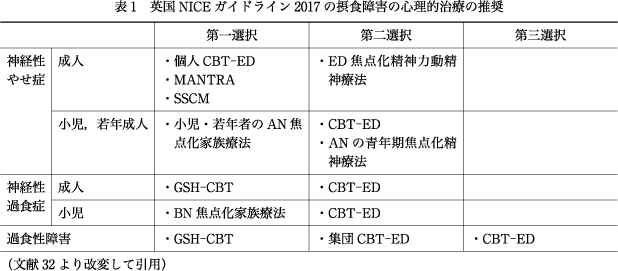
BNの疾患概念はRussell, G.によって1979年に提唱されたが35),早くも1981年にはBNの認知行動療法(CBT-BN)がFairburnによって発表された16).以後,1990年代にかけて無作為化比較試験(randomized controlled trial:RCT)を含むCBT-BNの効果の検証が実施された.例えば,CBT-BNと対人関係療法(interpersonal psychotherapy:IPT),行動療法(behavior therapy:BT)の効果を比較した研究では,CBT-BNは,治療終了12ヵ月後での反応率はIPTと同等で,BTより優れていること,CBT-BNのほうがIPTよりも早期に反応することが示された17).2004年に発表された英国のNICEガイドライン2004ではCBT-BNが成人BNの治療としてGrade Aで推奨され,BNに対する主要な治療法として認められた31).しかし,その間もFairburnらはCBT-BNの治療成績に満足することなく,より有効率を高めるため,またBN以外のEDへ適用の拡大をめざして治療法の改善と試行錯誤を続け,2003年の論文「Cognitive behaviour therapy for eating disorders:a“transdiagnostic”theory and treatment」において,EDの維持の超診断的理論と治療を発表した19).そして,2008年にはCBT-Eのガイダンス“Cognitive Behavior Therapy and Eating Disorders”を出版した(以下,CBT-Eガイドとする)20).その後のRCTを含む効果研究により,2017年に改訂された英国のNICEガイドライン2017では,CBT-Eを含むCBT-EDが,専門家による支持的臨床マネジメント(specialist supportive clinical management:SSCM),Treasure, J.らの開発したモーズレイ成人AN治療(Maudsley Anorexia Nervosa Treatment for Adults:MANTRA)36)と並んでANの心理的治療の第一選択の1つとされた32).一方,BNに対しては,より低コストのガイディッドセルフヘルプCBT(GSH-CBT)が第一選択とされ,CBT-EDはGSH-CBTに反応しないケースの第二選択となった32)(表1).わが国では2010年にCBT-Eガイドの日本語版『摂食障害の認知行動療法』が出版され,CBT-Eが紹介された22).CBT-Eをわが国に導入する研究が2014年から国立精神・神経医療研究センターの研究班により開始され,指導者の養成,日本語マニュアルや研修資材の作成,効果検証の準備が始められた30).2018年4月に「神経性過食症に対する認知行動療法」が保険収載された39).
IV.EDの超診断的認知行動理論
EDの超診断的認知行動理論については,Fairburnらの論文19)に詳しく述べられている.EDを超診断的に診ることの根拠の1つとして,同一の患者で経過とともにEDの診断・病型が変わっていくこと〔診断移行(diagnostic crossover)〕が挙げられる.DSM-5のシステムでは,食行動障害および摂食障害群はAN,BN,BED,OSFEDなどのいくつもの診断カテゴリーに分けられている.しかし,例えば,ANの摂食制限型(AN-R)(主に食事制限および/または過剰な運動によって体重減少するタイプ)と診断された患者が,経過中に過食や嘔吐を始めると病型は過食・排出型(AN-BP)となり,体重が回復して健康体重になると,診断がBNに変わるというように,診断,病型間の相互の移行がしばしばみられる15).これは,同じ患者がつぎつぎと別の精神疾患を発症したのではなく,その患者にとっては1つのEDが進展したとみるほうが妥当である19).
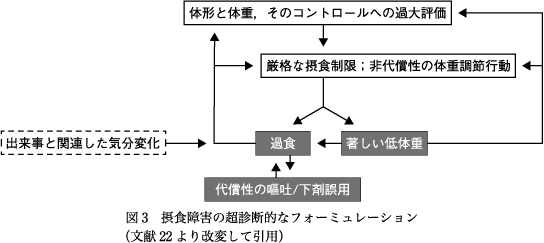
もう1つの根拠はEDの診断カテゴリー・病型を超えて類似の精神病理がみられることである.Fairburnらは,EDは基本的に認知障害であり,ED固有の中核の精神病理は「自己評価スキームにおける,体形や体重,それらのコントロールについての過大評価(over-evaluation of weight and shape and their control)とした19).すなわち,ED患者では,自尊心を専ら体形・体重・食事やそれらをコントロールする能力で評価しており,他の人生や生活の領域,例えば仕事や学業,家族,友人などの人間関係,趣味といったEDを有しない人にとって重要な領域は,自尊心の評価においては隅に追いやられている.DSM-5のANの診断基準Cには「自己評価に対する体重や体型の不相応な影響」,BNの診断基準Dにも「自己評価が体型および体重の影響を過度に受けている」が挙げられている2).BEDでも診断基準には挙げられていないものの,半分程度で,自己評価が体形および体重の影響を過度に受けている28).このように体形や体重,それらのコントロールについての過大評価はEDの診断・病型間で広く共有され,EDに特徴的である.一方,ED患者にしばしば併存する,うつ,不安,強迫,自傷行為,物質乱用,パーソナリティ障害などは一般的精神病理としてED固有の精神病理と区別されている20).Fairburnらの摂食障害の維持の超診断的理論(図1)ではEDに特徴的な行動(例えば厳格なダイエットや過度の運動などの体重調節行動,過食,代償性の嘔吐や,下剤誤用)はEDの中核の精神病理の表現あるいは派生であり,過食や低体重により,ますます,患者は体形や体重,食事のコントロールを重視し,体重調節行動を強める悪循環に陥るとした.すなわち,患者は過食による体重増加を防ぐために,代償性の嘔吐や下剤誤用などの排出行動を行うが,食べたものを排出することで,生理的に食欲が増すだけでなく,過食に対する心理的障壁が下がることで,ますます過食しやすくなり,過食と排出の悪循環に陥る.一方で,生活上の嫌な出来事や否定的な気分も,摂食をコントロールする力を弱めたり,一時的に嫌な気分を解消するため過食を強める方向に影響する.やがて患者は感情を調節するためにも過食や排出を用い,それに依存するようになる.体重調節の結果,低体重となった場合,脳や身体の変化(飢餓症候群)は中核の精神病理を強めるよう作用する.個々の患者によっては,EDの維持メカニズムのすべてが作動している場合(例えば体重調節行動,過食,低体重,代償性の排出行動のすべてがみられるAN-BPの場合)や,一部だけが活動している場合(BEDのように体重調節行動と過食のみの場合)がある.以上に述べた中核的なEDの維持メカニズムに加えて,Fairburnらは,一部の患者においては,4つの外的なEDの維持メカニズムのうちの1つあるいは複数が相互作用しているとした.すなわち,重篤な「病的な完全主義(Clinical Perfectionism)」,無条件の広範な低い自尊心「中核の低い自尊心(Core Low Self-Esteem)」,「気分不耐性(Mood Intolerance)」,そして「対人関係の問題(Interpersonal Difficulties)」である.以上が,超診断的認知行動理論によるEDの維持メカニズムであり,これによりEDが自己永続的に持続することになる19)20).
V.CBT-Eの有効性のエビデンス
CBT-Eの有効性(efficacy)はRCTを含むいくつもの効果研究により実証されてきた.また実臨床でも有効性(effectiveness)が示されてきた14).
効果研究でのアウトカムとしては,健康体重の回復や,過食と排出行動などの症状の消失,摂食障害精神病理の評価面接(Eating Disorder Examination:EDE)や自己記入式尺度(Eating Disorder Examination Questionnaire:EDE-Q)の得点が用いられてきた.
1.BN患者を対象にした効果研究
Poulsen, S.らはDSM-IVのBN患者70名を対象に焦点版CBT-E(CBT-Ef)(36名)と精神分析的精神療法(psychoanalytic psychotherapy:PP)(34名)の治療効果をRCTで比較した.治療の完遂率はCBT-Eは77%,PPは88%であった.治療企図(intention to treat:ITT)解析で過食と排出行動の両方とも消失していた割合は,治療終了時にCBT-E群が42%であったのに対して,PP群は6%であった(オッズ比13.4,P<0.01).CBT-E群では20週間で治療を終了した一方,PP群では以後も治療が継続していたが24ヵ月後でも過食・排出行動の消失率はCBT-E 44%,PP 15%とCBT-E群で有意に改善率が高かった(オッズ比4.34,P=0.02)34).
2.超診断的な患者群を対象にした効果研究
BNやDSM-5のBED,OSFEDあるいはDSM-IVの特定不能の摂食障害(eating disorder not otherwise specified:EDNOS)などの低体重のないED患者を超診断的に対象にした研究も実施されてきた.FairburnらはBMI 17.5 kg/m2以上のDSM-IVのED患者130名(BN 40.8%,BED 6.2%,EDNOS 53.1%)を対象に焦点版CBT-E(CBT-Ef)(65名)とIPT(65名)の効果をRCTで比較した.アウトカムにはEDEの全体得点(Global score)を用いた.治療完遂率はCBT-E群が74%,IPT群が82%であった.ITT解析で治療終了時寛解率はCBT-E群65.5%,IPT群33.3%(オッズ比8.8,P<0.001)とCBT-E群の寛解率はIPT群の約2倍で,有意に高かった.過食と排出行動の不在率はCBT-E群44.8%に対しITP群21.7%であった.終了60週間後での寛解率はCBT-E群69.4%,IPT群49%でCBT-E群が有意に高かった24).
3.焦点版と拡大版の効果の比較
中核の精神病理に絞った焦点版(CBT-Ef)と,外的維持機構まで含めた拡大版(CBT-Eb)ではどちらが有効であろうか? FairburnらはED患者154名(BN 38.3%,EDNOS 61.7%)を,CBT-Ef群,CBT-Eb群,待機コントロール群にランダムに割り付けた.待機コントロール群は8週間の観察期間後にさらにCBT-Ef群とCBT-Eb群に割り付けられた.待機コントロール群の観察期間中には,ほとんど症状の改善はみられなかった.CBT-E群全体の治療完遂率は77.9%であった.寛解率は治療終了時51.3%,60週間後50.0%であったが,治療完遂者では寛解率が66.4%と高かった.複雑な病理をもつ患者では寛解率が48%と,病理が複雑でない患者(60%)よりも低かった.病理が複雑でない場合はCBT-Ef群のほうがCBT-Eb群よりも,病理が複雑な場合はCBT-Eb群のほうがCBT-Ef群よりも寛解率が高い傾向があった.病理が複雑でない多くの患者では焦点版が,病理が複雑な少数の患者では拡大版にメリットがある可能性がある21).一方,Thompson-Brenner, H.らはBNと境界性パーソナリティ障害の併存例50名を対象にRCTでCBT-EfとCBT-Ebの効果を比較したが,両者間に有効性の差はみられなかったという43).
4.AN患者を対象にした効果研究
ANに対するCBT-Eと他の心理社会的治療の効果が比較検討されてきた.Zipfel, S.らは成人ANの外来患者242名〔平均BMI 16.7 kg/m2(SD 1.0)〕を対象に多施設共同RCTを実施し,適正化された通常治療(optimised treatment as usual:OTAU)と,マニュアル化された焦点型力動精神療法(focal psychodynamic therapy:FPT),CBT-E(40セッション版)の効果を比較した.治療終了時に22%が,12ヵ月後評価時に30%が脱落した.治療終了時および12ヵ月後のBMIの平均増加量(kg/m2)は,それぞれOTAUが0.69と1.22,FPTが0.73と1.64,CBT-Eが0.93と1.30で終了時の体重増加量に差はみられなかったが,12ヵ月後評価時ではFPTが他の治療に比べ体重増加量が高い傾向があった47).
Byrne, S. M.らは,BMI≥14 kg/m2の成人の外来AN患者120名〔平均年齢26.19±9.47(SD),平均BMI 16.7±1.22〕を対象にSSCM,MANTRA,CBT-Eの効果をRCTで比較した.治療完遂率は全体で60%(SSCM 57.5%,MANTRA 56,1%,CBT-E 66.7%)であった.ITT解析で治療終了12ヵ月後に健康体重(BMI>18.5)を回復した割合はSSCM 47.5%,MANTRA 43.9%,CBT-E 59.0%,EDE Global scoreの正常化はSSCM 62.5%,MANTRA 43.9%,CBT-E 48.7%,寛解を達成した割合(健康体重回復,EDE Global score正常化,過食と排出行動の消失)はSSCM 32.5%,MANTRA 22%,CBT-E 30.8%であった.完遂率,体重の回復率,精神病理の正常化率,寛解達成率のいずれも3つの治療群間で有意な差はみられなかった.このようにBMI≥14 kg/m2のANに対して,CBT-Eを実施した約6割で健康体重を回復,5割でED精神病理の正常化,3割で寛解が得られた.CBT-Eの有効性は他の心理社会的治療と同程度であった5).
5.実臨床でのCBT-Eの有効性
RCTのような研究条件ではなく,実臨床(real world setting)でもCBT-Eは実施可能で有効であろうか?
Byrneらはオーストラリアの公的な外来クリニックのED患者を対象にオープン試験でCBT-Eの実施可能性と有効性を検証した.クリニックに紹介され適格性を評価された176名の患者のうち,125名(71.0%,AN 34,BN 40,EDNOS 51)が治療を開始し,66名(52.8%)が治療を完遂,50名(40.0%)がドロップアウト,5名(4.0%)が途中辞退し,4名(3.2%)が他に紹介された.ドロップアウト率はAN 50.0%,BN 35.0%,EDNOS 37.3%でANが高い傾向にあった.治療を開始した患者の32.0%が完全寛解,8.0%が部分寛解であった.治療完遂者に限ると完全寛解は56.1%,部分寛解は10.6%であった.全体の寛解率はANのほうがBNやEDNOSに比較して低かったが,治療完遂例に限ればANとBNやEDNOS間に差はなかった.FairburnらのRCTの成績と比べ,治療完遂例の寛解率には差がなかったものの,脱落率が高い傾向があった(40.0% vs. 22.1%)4).
Knott, S.らはウェールズの国民保健サービス(National Health Service:NHS)のEating Disorder Service(EDS)での成人(18~65歳)のBN患者とEDNOS患者を対象にCBT-Eの効果を調べた.683名がEDSに紹介され,451名が適格性を評価され,うち396名が適格として待機リストに入り,うち272名で治療を開始し,135名が治療を完遂,26名が治療中,111名が非完遂であった.EDE-Qでの評価による寛解率は治療した全体では39.4%,治療完遂者に限ると78.3%に達した29).FairburnらのRCTでの成績に比べて,治療完遂者の寛解率は高い傾向があったが(78.3% vs. 66.4%),非完遂例を含めた全体ではやや低かった(39.7% vs. 53.0%).これは,脱落率が高いこと(40.8% vs. 22.1%)に起因すると考えられる29).最近の,オーストラリアの外来EDサービスでの報告でも,完遂者では良好なEDおよび一般精神病理の改善がみられたが,50.0%が完遂できなかったと報告され,脱落をいかに防ぐかが重要であるとされた40).
Frostad, S.らはノルウェーの公的病院の外来EDユニットで,AN患者44名に対し40セッションのCBT-Eを実施した.22名(50.0%)が治療を完遂した.治療開始から12ヵ月後に目標体重(BMI>18.5 kg/m2)を達成した率は,完遂者では77.3%,非完遂者では31.8%,治療実施者全体では54.5%であった25).
以上のように,CBT-Eは実臨床の環境においては,RCTに比べて,治療から脱落する率が高いものの,治療を完遂した場合は,遜色ない効果がみられることが示された.
6.CBT-Eのエビデンスのまとめ
RCTのような研究条件のもとでは,BNやBEDに対しては頑健なエビデンスを有し,導入した患者の約半数が寛解し,約4割で過食と排出行動が消失すること,7~8割が治療を完遂し,完遂者では約3分の2が寛解し,その効果は長期間維持されること,他の積極的な治療(PPやIPT)よりも寛解率が高いことが示されてきた.低体重のあるANでは,治療完遂者の6割程度で寛解が得られ,他の心理社会的治療法と同程度の有効性であるが,完遂割合が低い(6割程度)ため,全体での寛解率は3割程度になる.実臨床においても完遂例においては研究条件下と同様に有効であるが,完遂割合が研究に比べて低下する(5~6割).CBT-Eの効果を得るためには最後まで治療を完遂させること,脱落させないことが非常に重要である.
VI.CBT-Eの実際
1.CBT-Eのテキストとマテリアル
CBTを実施するには,CBT-Eのガイド(『Cognitive Behavior Therapy and Eating Disorders』20),『摂食障害の認知行動療法』22))を熟読し,親しむことが必須である.ガイドは非常に詳細に書かれていて,これに忠実に行い逸脱しないことが重要とされている.心理教育用テキストとして『Overcoming Binge Eating, Second Edition』23)を用いるが,本論執筆時点では,日本語版は出版されておらず,一日も早い出版が待たれる.CBT-Eで用いるマテリアルの英語版やCBT-Eの最新情報はCREDO(Centre for Research on Eating Disorders at Oxford)のサイト7)から入手できる.『摂食障害に対する認知行動療法CBT-E簡易マニュアル』30)や,日本語版のマテリアル,質問紙は摂食障害全国基幹センターが運営する摂食障害情報ポータルサイト37)から入手できる.
2.CBT-Eのプログラムの概要
CBT-Eの詳細については,CBT-Eガイドや上記テキストを参照してほしい.ここでは低体重のない(BMI≥17.5)ED患者の大部分に適した20セッション版の焦点版の概略を説明する(表2).
CBT-Eには3つの目標がある.1つ目はEDの中核の精神病理,すなわち「体形や体重,それらのコントロールについての過大評価」を取りのぞくこと,2つ目はEDの精神病理を維持しているメカニズムを修正すること,3つ目は治療による変化を治療後も維持することである.CBT-Eの治療期間は,低体重のない患者では20週間が標準である.
CBT-Eを始める前の準備として評価面接を1~2回実施する.患者を治療に参加させること,EDの診断や,身体面・心理面での安全を確認すること,治療の障壁となりうるもの,例えば,臨床的なうつ病,薬物乱用,治療への集中を妨げる出来事や環境,治療参加が困難な事情があれば前もって対処すること,そして,患者が治療を最優先し,集中して取り組めるようにすることが目標である.
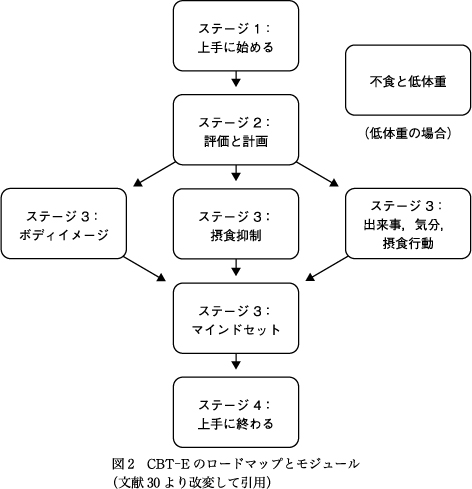
CBT-Eには4つのステージがある(表2).ステージ1「上手に始める」では,週2回のセッションを計8回(セッション0~7),ステージ2「評価と計画」は週1回のセッションを2回(8,9),ステージ3「維持メカニズムに対処する」では週1回のセッション8回(10~17),ステージ4「上手に終わる」では2週間に1回のセッションを3回(18~20)実施する.治療終了20週間後に再検討セッションを1回実施する.したがって22回のセッション,CBT-Eの開始前の評価面接を含めると23~24回の予約が必要になる.
CBT-Eはいくつかのモジュールより構成されている(図2).ステージ1はすべての患者で共通である.ステージ3では,ステージ2での評価と計画に基づいて「ボディイメージ」「摂食抑制」「出来事,気分,摂食行動」のモジュールを組み合わせて実施する.ステージ4では変化の維持と再発予防に取り組む.
CBT-Eの各セッションのフォーマットは決まっている.90分程度のセッション0を除いて,1回のセッションの長さは約50分である.セッションの構造は,①共同体重測定,②進捗の吟味,③アジェンダの設定,④アジェンダに取り組む,⑤宿題の確認とセッションのまとめ,となっている.
その他のCBT-Eの重要な特徴は,フォーミュレーションに導かれる個別化された治療であること,治療的な勢いの確立と維持を重視すること,作業の多くはセッション間で宿題のかたちで行われること,原則として,ひとりの治療者で実施すること,同時に他の形式の心理療法を行わないことが挙げられる.他のCBTと共通した特徴として協同的であることが挙げられる.
ステージ1は,患者を積極的に治療に参加させ,治療の基礎を確立し,早期の変化を達成させることを目標とする.セッションを週2回行うことは,治療の勢い(therapeutic momentum)を確立するのに役立つ.導入される手順は,精神病理の性質と重症度の評価,治療の説明,フォーミュレーションすなわちケースの病態概念図の作成(図3),実時間セルフモニタリングの導入,共同体重測定の導入,心理教育,規則正しい食事パターンの確立が主要な目標となる.フォーミュレーションやセルフモニタリングは患者がEDから距離をおいて(脱中心化),EDやEDを維持している仕組みを理解し,変化を起こすことに役立つ.週に1回の共同体重測定は,体重についての教育や,体重経過のグラフ化を含み,体重への不安を減少させる.個別化した心理教育により体重・体形や食事に関するさまざまな誤解が修正される.規則正しい食事習慣を確立することはCBT-Eの鍵となる介入で,過食の頻度は激減する.CBT-Eは通常1対1の個人療法であるが,もし治療を促進することが望めるなら,重要な他者とのセッションを数回設ける場合がある.
ステージ2では治療の進展を吟味し,障壁があれば対処する.ステージ3の計画を行う.拡大版を用いるかどうかを判断する.
ステージ3では,ステージ1で導入された戦略と手順を継続しながら,個々のケースで作動している主要な維持メカニズムに対処する.「ボディイメージ」モジュールは「体形と体重の過大評価」に,「摂食抑制」モジュールは「厳格な食事制限」に,「出来事,気分,摂食行動」モジュールは「出来事と気分による食行動への影響」にそれぞれ対処する.「思考様式(マインドセット)」モジュールはすべての患者に共通でEDの思考様式のコントロールを学ぶ.
ステージ4では,治療終了の不安に対処し,終了後も進歩が続くことを保証し,治療を徐々に終了する.長期的な再発リスクを最小限にするため,ぶり返し(セットバック)への対処法を話し合い,長期維持計画を作成する.これで治療を終了する.ステージ4終了20週間後に再評価セッションを実施する.近況や進歩を報告してもらい,EDを再評価する,短期維持計画の実施状況の見直し,ぶり返しへの対処の見直し,追加の治療が必要かどうかの決定,体重測定を継続すべきかどうかの話し合い,長期維持計画の作成または見直しを行う.追加の治療が必要な場合を除いて,治療者が患者に会うのはこれが最後になる.
3.CBT-Eで用いる評価法
CBT-Eで用いるEDの評価法について紹介する.身長と体重は実測する.EDEは半構造化面接で,過去4週間の症状と精神病理の評価を行う.またDSMの診断項目については過去3ヵ月を評価し,診断が可能である8).実施には約90分を要し,主に研究で用いられ,臨床に用いることはほとんどないが,一読するとEDに特徴的な病理を理解するのに役立つ.EDE-Qは,EDEの自己記入式版であり,28項目からなる.過去28日間(4週間)の評価を行う.Global scoreのほか,下位尺度得点(Restraint, Eating Concern, Shape Concern, Weight Concern)を算出できる18).CIA(Clinical Impairment Assessment Questionnaire)は,16項目の自記式質問紙で,過去28日間のEDによる心理社会的障害の程度を評価する3).
CBT-Eの実践では少なくとも治療前,ステージ2,治療終了時,再評価セッションでEDE-QとCIAを用いて評価する.
VII.CBT-Eの課題とトピックス
ED患者のおよそ半分に他の精神疾患が併存するといわれている.しかし,薬物依存や強迫症,不安症,PTSDなど併存症をもつEDに対するCBT-Eの適用や有効性については研究が少なく今後の課題である.うつ病が併存する場合は,事前に治療しておくことがCBT-Eガイドで推奨されている.
CBT-Eは英国で開発された治療法であり,ヨーロッパ諸国やオーストラリアなどを中心に研究されてきた.日本を含め東アジアでは科学的な有効性のエビデンスや実臨床でのデータがなく検証が必要である33).CBT-Eを実施できる治療者や治療施設は,英国でも不足しており,長期間の治療待機期間が問題となっている.わが国では,医療での臨床心理職の活用が進んでいないことや,心理療法に対する診療報酬も十分とはいえないことが,普及するうえでの課題である.
CBT-Eを実行するうえで,実際的に問題になるのがセッションの頻度である.特にステージ1で,週2回のセッションをもつことは,治療者,患者双方にとって難しい場合がある.セッション頻度を週2回にした場合と1回にした場合で,有効性を比較した研究はないが,CBT-E開発者は経験上,週2回が明らかによいスタートをきれると強調しており,著者らも同様の印象をもっている.CBT-BNやCBT-Eでは開始4週間後の嘔吐の減少度合いで,治療終了時やフォローアップ時の転帰を中等度予測できるとの報告があり1)42),ステージ1での介入で早期に過食・嘔吐を減らすことが極めて重要である.EDから回復することを第一とするならば,治療者も患者も週2回セッションがもてるようスケジューリングの工夫や努力をすべきであろう.遠隔医療の活用はこの問題を解決する手段の1つになるかもしれない.
CBT-Eよりコストの少ない短期間の治療としてGSH-CBT46)は比較的軽症な患者に対しては有効である38).ウェブベースの治療の有効性の検証も進められている41)45).Waller, G.らは,低体重のないED向けの10セッションのCBT-T(ten-session CBT for non-underweight eating disorders)を開発した.オープン・スタディでは良好な成績が報告されているが44),比較研究はこれからである.
CBT-Eの応用について,青年期の患者に対するCBT-Eの開発,研究がイタリアのDalle Grave, R.らのグループを中心に行われており,低体重の有無にかかわらず,成人患者に比較してよい成績が報告された12)13).現在,青年期のAN患者に対する第一選択とされるfamily based therapyの代替となりうる可能性がある10).AN患者に対する入院CBT-EもDalle Graveらにより開発・研究され11),重症の遷延したAN患者でも良好な成績が報告されており6),ANの入院治療の成績の改善や治療期間の短縮が期待される.
VIII.CBT-Eを学ぶには
FairburnはCBT-Eを実施するのに特別な資格はいらないが,治療者がCBTの訓練を受けていて,EDの治療経験を有していることが望ましく,EDの身体合併症を理解しており,適切に対処できるほうがよいとしている22).実際,CBT-Eは医師や臨床心理士のみでなく,看護師やソーシャルワーカーにより実施されている.わが国では,今のところ保険点数を算定できるのは医師と,看護師(医師および看護師が共同して行う場合)のみである.
CBT-Eを習得し実践するには,CBT-Eガイドを熟読することが必須であり,これに忠実に実施し,逸脱しないことが強調されている.CBT-Eを習得する最も理想的な方法は,海外で年に数回程度実施される2日間のCBT-Eワークショップを受講し,約1年間20回のスーパービジョンを受けながらトレーニングケースを2~3例実施することであるが,臨床家が,このような機会を得ることは非常に困難である.FairburnらCBT-E開発者もそのことは十分認識しており,その分,CBT-Eガイドには戦略や手順は非常に詳しく記述されている.それでも研修を受けることや,上級者のスーパービジョンや,同僚とのピア・スーパービジョンを受けながら実施することはCBT-Eを適切に実施し,質を保つために欠かせない.わが国では日本心身医学会,日本心療内科学会,日本摂食障害学会の3学会合同ワーキンググループによる1日研修が2018年度より開始された.さらに実践的な研修やスーパービジョンのための人材育成,体制整備が求められる.CREDOではWeb-centred trainingを開発した.ウェブ上のマテリアルを用いてトレーニングを受ける仕組みである9).上記3学会合同ワーキンググループにより日本語版の作成が進められている.
おわりに
CBT-EはED固有の精神病理に対する治療法であり,超診断的理論に基づいて広範なEDに対応している.EDの原因ではなく維持メカニズムに対処することに重点をおいている.CBT-EはBNやBEDなど低体重のないEDに対しては研究でも実臨床でも堅固な有効性(efficacyとeffectiveness)のエビデンスを有する.CBT-EはANの外来治療では,少なくとも他の治療法と同程度の効果と報告されている.青年期の患者に対しても,わずかな修正により用いることができ,成人よりもよい成績が報告されている.また入院CBT-Eも開発されており良好な成績が報告されている.わが国ではEDに対する治療として初めて,神経性過食症に対する認知行動療法が保険収載された.CBT-Eの焦点版に相当するマニュアルで実施した場合に算定できる.わが国でも有効性の検証を含むさらなる研究や,治療者養成システムの一層の充実が求められる.
編注:第115回日本精神神経学会学術総会教育講演をもとにした総説論文である.
なお,本論文に関連して開示すべき利益相反はない.
1) Agras, W. S., Crow, S. J., Halmi, K. A., et al.: Outcome predictors for the cognitive behavior treatment of bulimia nervosa:data from a multisite study. Am J Psychiatry, 157 (8); 1302-1308, 2000![]()
2) American Psychiatric Association: Diagnostic and Statistical Manual of Mental Disorders, 5th ed(DSM-5). American Psychiatric Publishing, Arlington, 2013 (日本精神神経学会 日本語版用語監修, 髙橋三郎, 大野 裕監訳: DSM-5精神疾患の診断・統計マニュアル. 医学書院, 東京, 2014)
3) Bohn, K., Doll, H. A., Cooper, Z., et al.: The measurement of impairment due to eating disorder psychopathology. Behav Res Ther, 46 (10); 1105-1110, 2008![]()
4) Byrne, S. M., Fursland, A., Allen, K. L., et al.: The effectiveness of enhanced cognitive behavioural therapy for eating disorders: an open trial. Behav Res Ther, 49 (4); 219-226, 2011![]()
5) Byrne, S., Wade, T., Hay, P., et al.: A randomised controlled trial of three psychological treatments for anorexia nervosa. Psychol Med, 47 (16); 2823-2833, 2017![]()
6) Calugi, S., El Ghoch, M., Dalle Grave, R.: Intensive enhanced cognitive behavioural therapy for severe and enduring anorexia nervosa: a longitudinal outcome study. Behav Res Ther, 89; 41-48, 2017![]()
7) Centre for Research on Eating Disorders at Oxford (CREDO). (http://www.credo-oxford.com) (参照2020-04-02)
8) Cooper, Z., Fairburn, C. G.: The Eating Disorder Examination: a semi-structured interview for the assessment of the specific psychopathology of eating disorders. Int J Eat Disord, 6 (1); 1-8, 1987
9) Cooper, Z., Bailey-Straebler, S., Morgan, K. E., et al.: Using the internet to train therapists: randomized comparison of two scalable methods. J Med Internet Res, 19 (10); e355, 2017![]()
10) DalleGrave, R., Calugi, S., Doll, H. A., et al.: Enhanced cognitive behaviour therapy for adolescents with anorexia nervosa: an alternative to family therapy?. Behav Res Ther, 51 (1); R9-12, 2013![]()
11) Dalle Grave, R., Calugi, S., El Ghoch, M., et al.: Inpatient cognitive behavior therapy for adolescents with anorexia nervosa: immediate and longer-term effects. Front Psychiatry, 5; 14, 2014![]()
12) Dalle Grave, R., Calugi, S., Sartirana, M., et al.: Transdiagnostic cognitive behaviour therapy for adolescents with an eating disorder who are not underweight. Behav Res Ther, 73; 79-82, 2015
13) Dalle Grave, R., Sartirana, M., Calugi, S.: Enhanced cognitive behavioral therapy for adolescents with anorexia nervosa: outcomes and predictors of change in a real-world setting. Int J Eat Disord, 52 (9); 1042-1046, 2019![]()
14) deJong, M., Schoorl, M., Hoek, H. W.: Enhanced cognitive behavioural therapy for patients with eating disorders: a systematic review. Curr Opin Psychiatry, 31 (6); 436-444, 2018![]()
15) Eddy, K. T., Dorer, D. J., Franko, D. L., et al.: Diagnostic crossover in anorexia nervosa and bulimia nervosa: implications for DSM-V. Am J Psychiatry, 165 (2); 245-250, 2008![]()
16) Fairburn, C.: A cognitive behavioural approach to the treatment of bulimia. Psychol Med, 11 (4); 707-711, 1981
17) Fairburn, C. G., Jones, R., Peveler, R. C., et al.: Psychotherapy and bulimia nervosa: longer-term effects of interpersonal psychotherapy, behavior therapy, and cognitive behavior therapy. Arch Gen Psychiatry, 50 (6); 419-428, 1993![]()
18) Fairburn, C. G., Beglin, S. J.: Assessment of eating disorders: interview or self-report questionnaire?. Int J Eat Disord, 16 (4); 363-370, 1994![]()
19) Fairburn, C. G., Cooper, Z., Shafran, R.: Cognitive behaviour therapy for eating disorders: a "transdiagnostic" theory and treatment. Behav Res Ther, 41 (5); 509-528, 2003
20) Fairburn, C. G: Cognitive Behavior Therapy and Eating Disorders. Guilford Press, New York, 2008
21) Fairburn, C. G., Cooper, Z., Doll, H. A., et al.: Transdiagnostic cognitive-behavioral therapy for patients with eating disorders: a two-site trial with 60-week follow-up. Am J Psychiatry, 166 (3); 311-319, 2009![]()
22) Fairburn, C. G. (切池, 信夫監訳): 摂食障害の認知行動療法. 医学書院, 東京, 2010
23) Fairburn,, C. G.: Overcoming Binge Eating, 2nd ed: The Proven Program to Learn Why You Binge and How You Can Stop. Guilford Press, New York, 2013
24) Fairburn, C. G., Bailey-Straebler, S., Basden, S., et al.: A transdiagnostic comparison of enhanced cognitive behaviour therapy (CBT-E) and interpersonal psychotherapy in the treatment of eating disorders. Behav Res Ther, 70; 64-71, 2015![]()
25) Frostad, S., Danielsen, Y. S., Rekkedal, G. Å., et al.: Implementation of enhanced cognitive behaviour therapy (CBT-E) for adults with anorexia nervosa in an outpatient eating-disorder unit at a public hospital. J Eat Disord, 6; 12, 2018![]()
26) Hay, P. P., Bacaltchuk, J., Stefano, S., et al.: Psychological treatments for bulimia nervosa and binging. Cochrane Database Syst Rev, 2009 (4); CD000562, 2009![]()
27) Hilbert, A., Hoek, H. W., Schmidt, R.: Evidence-based clinical guidelines for eating disorders: international comparison. Curr Opin Psychiatry, 30 (6); 423-437, 2017![]()
28) Hrabosky, J. I., Masheb, R. M., White, M. A., et al.: Overvaluation of shape and weight in binge eating disorder. J Consult Clin Psychol, 75 (1); 175-180, 2007
29) Knott, S., Woodward, D., Hoefkens, A., et al.: Cognitive behaviour therapy for bulimia nervosa and eating disorders not otherwise specified: translation from randomized controlled treial to a clincal setting. Bahav Cogn Psychother, 43 (6); 641-654, 2015
30) 国立精神・神経医療研究センター精神・神経疾患研究開発費研究事業「心身症・摂食障害の治療プログラムと臨床マーカーの検証」: 摂食障害に対する認知行動療法CBT-E簡易マニュアル. 2017 (http://www.edportal.jp/pdf/cbt_manual.pdf) (参照2020-04-02)
31) National Institute for Clinical Excellence: Eating Disorders: Core Interventions in the Treatment and Management of Anorexia Nervosa. Bulimia Nervosa and Related Eating Disorders, 2004
32) National Institute for Health and Care Excellence (NICE): Eating disorders: recognition and treatment. full guideline, 2017 (https://www.nice.org.uk/guidance/ng69) (参照2020-04-02)
33) Ohara, C., Sekiguchi, A., Takakura, S., et al.: Effectiveness of enhanced cognitive behavior therapy for bulimia nervosa in Japan: a randomized controlled trial protocol. Biopsychosoc Med, 14; 2, 2020![]()
34) Poulsen, S., Lunn, S., Daniel, S. I., et al.: A randomized controlled trial of psychoanalytic psychotherapy or cognitive-behavioral therapy for bulimia nervosa. Am J Psychiatry, 171 (1); 109-116, 2014![]()
35) Russell, G.: Bulimia nervosa: an ominous variant of anorexia nervosa. Psychol Med, 9 (3); 429-448, 1979![]()
36) Schmidt, U., Magill, N., Renwick, B., et al.: The Maudsley Outpatient Study of Treatments for Anorexia Nervosa and Related Conditions (MOSAIC): Comparison of the Maudsley Model of Anorexia Nervosa Treatment for Adults (MANTRA) with specialist supportive clinical management (SSCM) in outpatients with broadly defined anorexia nervosa: a randomized controlled trial. J Consult Clin Psychol, 83 (4); 796-807, 2015![]()
37) 摂食障害全国基幹センター: 摂食障害情報ポータルサイト 専門職の方. 精神保健等対策費補助金「摂食障害治療支援センター設置運営事業」. (http://www.edportal.jp/pro) (参照2020-04-02)
38) Setsu, R., Asano, K., Numata, N., et al.: A single-arm pilot study of guided self-help treatment based cognitive behavioral therapy for bulimia nervosa in Japanese clinical settings. BMC Res Notes, 11 (1); 257, 2018![]()
39) 社会保険研究所: I003-2認知療法・認知行動療法. 医科診療報酬点数表平成30年4月版. 社会保険研究所, 東京, p.484-486, 2018
40) Signorini, R., Sheffield, J., Rhodes, N., et al.: The effectiveness of enhanced cognitive behavioural therapy (CBT-E): a naturalistic study within an out-patient eating disorder service. Behav Cogn Psychother, 46 (1); 21-34, 2018
41) ter Huurne, E. D., de Haan, H. A., Postel, M. G., et al.: Web-based cognitive behavioral therapy for female patients with eating disorders: randomized controlled trial. J Med Internet Res, 17 (6); e152, 2015![]()
42) Thompson-Brenner, H., Shingleton, R. M., Sauer-Zavala, S., et al.: Multiple measures of rapid response as predictors of remission in cognitive behavior therapy for bulimia nervosa. Behav Res Ther, 64; 9-14, 2015![]()
43) Thompson-Brenner, H., Shingleton, R. M., Thompson, D. R., et al.: Focused vs. broad enhanced cognitive behavioral therapy for bulimia nervosa with comorbid borderline personality: a randomized controlled trial. Int J Eat Disord, 49 (1); 36-49, 2016![]()
44) Waller, G., Tatham, M., Turner, H., et al.: A 10-session cognitive-behavioral therapy (CBT-T) for eating disorders: outcomes from a case series of nonunderweight adult patients. Int J Eat Disord, 51 (3); 262-269, 2018![]()
45) Watson, H. J., McLagan, N., Zerwas, S. C., et al.: Cost-effectiveness of internet-based cognitive-behavioral treatment for bulimia nervosa: results of a randomized controlled trial. J Clin Psychiatry, 79 (1); 16m11314, 2018![]()
46) Wilson, G. T., Zandberg, L. J.: Cognitive-behavioral guided self-help for eating disorders: effectiveness and scalability. Clin Psychol Rev, 32 (4); 343-357, 2012![]()
47) Zipfel, S., Wild, B., Groβ, G., et al.: Focal psychodynamic therapy, cognitive behaviour therapy, and optimised treatment as usual in outpatients with anorexia nervosa (ANTOP study): randomised controlled trial. Lancet, 383 (9912); 127-137, 2014![]()