神奈川県では,2020(令和2)年2月にクルーズ船ダイヤモンド・プリンセス号で起きた新型コロナウイルス感染症(COVID-19)の集団感染に対応した経験をもとに,感染症症状の重症度に応じて受け入れ医療機関を分ける独自の医療提供体制「神奈川モデル」を整備した.最も数の多い中等症患者を治療する病院を「重点医療機関」とし,その1つとして180床の臨時医療施設が建設された.神奈川県立精神医療センターでも感染拡大の前から院内感染防止対策に取り組み,2床の陰圧室で内科的な治療を要しない感染者を受け入れる準備をした.県下の精神科病院でクラスターが発生し,COVID-19中等症の措置入院患者の搬送先が見つからない事態が起こったことを機に,県は臨時医療施設に精神科患者用の病床を準備し,「神奈川モデル」を発展させた「精神科コロナ重点医療機関」を設置した.これは,精神科病院,総合病院いずれも単独で治療することが困難なCOVID-19中等症の精神科患者に対し,湘南鎌倉総合病院と神奈川県立精神医療センターが連携して治療にあたる体制である.本稿では,2020年2月(感染初期)から6月現在(小康期)までの当院における取り組みを振り返り,今後精神科病院に求められるCOVID-19対策の方向性と課題について考察した.特に,①有効な感染防止策を講じるためには,院内の迅速な意思決定と患者・職員との情報共有,継続的な患者・職員の健康観察,感染フェーズに応じた診療体制の変更,感染防止策に関する職員教育,十分な医療資材の確保が不可欠で,②感染症の専門治療を要する患者が発生した際の移送が円滑に行えるよう,行政担当者にも協力を求めながら総合病院との連携関係を事前に構築することが重要であると指摘した.
受理日:2020年8月7日
はじめに
新型コロナウイルス感染症(coronavirus disease 2019:COVID-19)は,わが国にも緊急事態宣言の発令による国民の外出自粛,社会・経済・文化活動の停滞,医療崩壊の危機といった未曾有の事態をもたらした.日本放送協会のデータ24)によれば,感染のピーク時(2020(令和2)年4月11日)には1日の新規感染者数が最大720人だったが,全国で緊急事態宣言が解除された5月25日以降6月20日現在までは21~75人で推移している.しかし,社会活動の再開に伴って感染が再拡大する可能性が高く,依然として予断を許さない状況が続いている.
神奈川県(以下,県)では2020年1月16日に国内初の感染者が報告され,2月3日に横浜港に停泊したクルーズ船ダイヤモンド・プリンセス号(以下,クルーズ船)で最大規模の感染集団(以下,クラスター)が発生した.県内の多くの行政機関や医療機関がその対応に尽力した経験から,県は全国に先駆けてCOVID-19特有のニーズを把握し,独自の医療提供体制「神奈川モデル」を構築した.著者らの所属する神奈川県立精神医療センター(以下,当院)も,2月の時点から院内感染防止対策を進めると同時に,県や他の医療機関と協力してCOVID-19に罹患した精神科患者への医療提供体制の整備にかかわってきた.本稿では,2020年2月から6月現在まで(いわゆる「第1波」の期間)の当院における取り組みの経緯を振り返り,その経験をもとに今後の精神科病院におけるCOVID-19対策の方向性や課題について考察した.
I.当院の概要および神奈川県の感染症指定医療機関について
1.当院の概要
当院は,5つの県立病院と本部事務局からなる地方独立法人神奈川県立病院機構(以下,県立病院機構)に属する精神科病院である.1929(昭和4)年開院の芹香院と1963(昭和38)年開院のせりがや園が1990(平成2)年にそれぞれ神奈川県立精神医療センター芹香病院,同せりがや病院と改称され,2014(平成26)年12月,病院新築に伴い神奈川県立精神医療センターとして統合された.病床数は323床で,2つの救急病棟(計70床),4つの専門病棟〔思春期病棟(30床),ストレスケア病棟(30床),依存症病棟(45床),医療観察法病棟(33床)〕のほか,身体介護を要する患者のための身体ケア病棟(35床,うち2床は結核患者用の陰圧室),社会復帰をめざす患者のための地域移行支援病棟(40床),県内の精神科医療機関からのクロザピン導入患者を受け入れるクロザピン・ユニットを併設し「重度かつ慢性」に該当する長期入院患者のための高度ケア病棟(40床)がある.2020年6月現在の職員数は,医師54人(精神科医が常勤24・専攻医7・非常勤16の47人,麻酔科医が非常勤7人),歯科医師1人,看護師256人,臨床心理士11人,作業療法士11人,精神保健福祉士18人,社会福祉士1人,薬剤師7人,放射線技師1人,臨床検査技師2人,管理栄養士3人,調理職17人,事務職33人である.
2018(平成30)年度の統計14)では,外来のべ患者数は58,822人,入院のべ患者数107,631人,病床利用率91.3%,救急受診患者数は301人(23条通報が179人),うち入院患者数は227人(同154人)である.国際疾病分類第10版(ICD-10)に基づく主な精神科診断は,F1(精神作用物質使用による精神及び行動の障害),F2(統合失調症,統合失調型障害及び妄想性障害),F3〔気分(感情)障害〕,F4(神経症性障害,ストレス関連障害及び身体表現性障害)が外来(初診のみ)患者で27%,11%,18%,22%,入院患者で26%,36%,18%,9%である.入院患者の年齢分布は,20歳未満11%,20代17%,30代16%,40代20%,50代19%,60代11%,70歳以上6%である.当院の患者の特徴として,県の依存症治療拠点機関であるため外来・入院ともにF1の比率が高いこと,年齢層は10代から60代では同程度の比率だが,認知症患者の入院病棟がない(入院依頼があった場合は県内の認知症専門病院,専門病床のある精神科病院に紹介している)こともあって70歳以上が6%と少ないことが挙げられる.また,当院には常勤の内科医がいないため,入院患者に精神科医が対応できない身体合併症が生じた場合,近隣の複数の総合病院に受診や転院を依頼している.
2.神奈川県の精神科救急医療システム
神奈川県には24時間稼働する精神科救急医療システム13)があり,4県市(横浜市,川崎市,相模原市の3政令指定都市,それ以外の市町村を管轄する神奈川県)協調体制で精神科救急の調整,運用を行っている.平日日中は4県市の各保健所が初期救急から23条通報対応まで行い,夜間・休日の通報対応,診察業務,移送は4県市の精神科救急主管課が担っている.22時以降の深夜は4県市協調体制で,全県内の移送,診察を1チームで行い,二次救急・三次救急の受け入れは平日・休日,夜間,深夜の各時間帯の輪番病院と7つの基幹病院(当院,北里大学病院,川崎市立川崎病院,昭和大学横浜市北部病院と下記の3病院)が対応する.基幹病院全体の救急受入病床は33床で,うち16床を有する当院は県の精神科救急医療システムの中核病院といえる.受入病床の確保のため,基幹病院に入院した患者は急性期症状が改善した後,協力病院に後方移送される.
また神奈川県は,精神科救急身体合併症転院事業として,基幹病院である3つの総合病院(横浜市立みなと赤十字病院,済生会横浜市東部病院,横浜市立大学附属市民総合医療センター)に専用病床を14床確保している.救急システムによる入院患者に身体合併症が生じた場合やそれ以外の患者でも精神症状のために地域の医療連携による総合病院への転院が困難な場合に,専用病床で受け入れて精神疾患と身体合併症の治療を並行して行っている.
3.神奈川県の感染症指定医療機関
神奈川県の感染症指定医療機関には,第一種の横浜市立市民病院(2床)と,第二種の8病院(県立足柄上病院,主な市立病院など)に感染症病床(計72床),4病院(県立循環器呼吸器病センター,国立病院機構神奈川病院など)に結核病床(計166床)がある16).これらの感染症指定医療機関における精神科診療は外来と院内リエゾン業務が主体で,横浜市立大学附属病院と川崎市立川崎病院以外には精神科病床がない.
II.COVID-19にかかわる神奈川県の精神医療提供体制整備と当院の取り組みの経緯
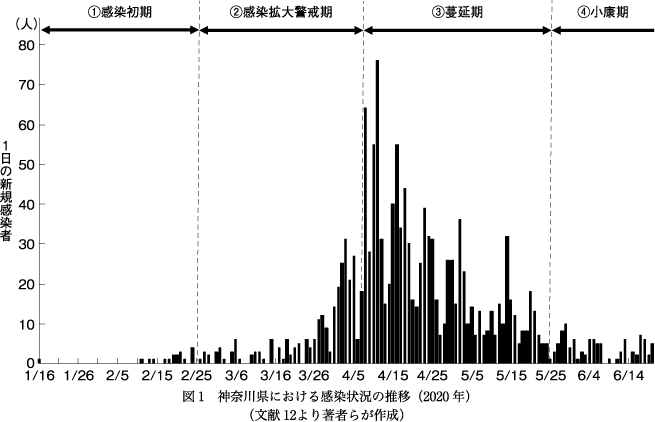
県内で初の感染者が出た2020年1月16日から6月20日現在までの神奈川県における新規感染者数(クルーズ船内の感染者は除く)の推移12)を図1に示す.以下,1月16日~2月24日を「感染初期」,2月25日(政府の基本方針発表)~4月6日を「感染拡大警戒期」,4月7日(緊急事態宣言発令)~5月24日を「蔓延期」,5月25日(全国で緊急事態宣言解除)~6月20日現在を「小康期」とする.
当院では,感染初期には主にCOVID-19に関する情報収集・情報共有に努め,クルーズ船内の感染者が精神症状を呈した場合の受け入れ準備を整えた.県内ではすでに2月の段階で感染拡大に対する危機感が強く,当院も感染拡大警戒期の当初から院内感染防止対策を本格的に進めた.蔓延期の4月中旬に県内の精神科病院でクラスターが発生し,COVID-19による転院は精神科救急身体合併症転院事業の対象にならなかったため,酸素吸入を要する状態の措置入院患者の受け入れ先調整が難航する事態が起こった.それを機に精神科のCOVID-19患者に円滑な医療提供ができる仕組みの必要性が認識され,県がすでに整備したCOVID-19に対する医療提供体制「神奈川モデル」3)を発展させる形で,当院と改正新型インフルエンザ等対策特別措置法(以下,特措法)による県の臨時医療施設が連携してCOVID-19中等症の精神科患者を受け入れる「精神科コロナ重点医療機関」を運用することになった8).小康期にはロードマップを作成し,感染症対策と通常医療の両立に向けて段階的に診療体制の再編成を行った.なお県が把握している限りでは,県下の精神科病院の入院患者で「第1波」の期間中にPCR陽性となったのは9人で,うちCOVID-19中等症の患者2人(1人は精神科コロナ重点医療機関となる前の受け入れ)が当院に転院となった.
以下,各時期における県の感染状況と医療提供体制整備の過程,および当院の院内感染防止の取り組みの経緯について詳細に提示する.
1.感染初期(2020年1月16日~2月24日)
1)県内の状況
COVID-19の蔓延する中国湖北省武漢市に帰国者用のチャーター機が派遣された2020年1月28日,厚生労働省(以下,厚労省)は省内にCOVID-19対策推進本部を設置し,2月1日,各自治体にCOVID-19に対応した医療提供体制の整備を求める事務連絡17)を発出した.この時点では国内に新規感染者がほとんどなく,国は各自治体に帰国者・接触者外来,帰国者・接触者相談センターの設置を求め,医療機関には感染の疑いがある患者(以下,疑い例)を帰国者・接触者相談センターや外来に案内するよう指示を出すにとどまり,医療機関の診療体制に関する具体的な方針は示さなかった.
県内では1月17日~2月10日は新規感染者がなく,2月11日~2月24日も1日0~4人(1日平均0.5人),合計18人にとどまったが12),2月3日に横浜港に帰港したクルーズ船内で次々に感染者が確認され,最終的に712人の大規模なクラスターが発生した(注:県の統計にはクルーズ船内での感染者数は含まれない).厚労省,県,保健所設置市,災害派遣チーム(disaster medical assistance team:DMAT)などが協働してポリメラーゼ連鎖反応(polymerase chain reaction:PCR)検査の実施や受け入れ医療機関の調整・搬送に奔走し,県内の多くの医療機関が感染者の治療に携わった.
2)当院におけるCOVID-19対策の開始
この時期当院では,外来患者に発熱時などの受診抑制を,職員を含む来院者全員に病院入口での手指消毒,マスク着用などの遵守を依頼したが,診療体制は通常通りだった.入院中や入院時に疑い例が発生した場合,あるいはクルーズ船内で精神症状を呈する乗客が出て受け入れ要請があった場合には,身体ケア病棟にある結核患者用の陰圧室(2床)で経過観察を行い,症状が消退するかPCR検査の結果が判明するまで個人防護具(personal protective equipment:PPE)を使用することとした.そのために,入院時の動線の確認,当該病棟の職員へのオリエンテーションなどを行って,当院でのCOVID-19患者の受け入れ準備を始めた.しかしこの間には疑い例・感染例の発生がなく,クルーズ船からも希死念慮のある乗客1人の入院の打診はあったものの,下船後速やかに症状が消退したため入院に至らなかった.
この時期の院内の取り組みとして重要だったのは,医療安全推進室を中心に,専門機関や各種学会などから発出されるCOVID-19関連の情報を幅広く収集することと,その情報を迅速に院内全体で共有する手段を講じることだった.情報量が多くその内容も短期間に変化していくため,職員が随時かつタイムリーに閲覧できるよう電子カルテシステムの回覧板機能を活用し,COVID-19の症状や有症状時の対応に関する情報提供,発熱患者への対応フローやPCR検査の検体採取・輸送の手順の周知,標準予防策に加えて飛沫感染・接触感染予防策の徹底の呼びかけ,職員からの質問・回答の共有などを行った.さらなる感染拡大が予測されたため,2月19日から病院幹部,セクション長,医療安全推進室メンバーによる感染対策会議を開始した.日々状況が変化するなか,迅速に方針や対策を決定して院内の体制を整えられるよう,平日は毎朝この会議を実施した(6月20日現在も継続している).ここでは,COVID-19対策に関する新しい情報の共有,患者・職員の健康状態チェックと有症状者のフォロー状況の報告,医療資材の在庫状況の確認などを行った後,メンバー全員で感染状況に応じた院内体制について検討し,対策を決定したうえで取り組みの進捗状況を確認するという作業を繰り返した.
2.感染拡大警戒期(2020年2月25日~4月6日)
2月24日,政府の専門家会議において「(感染が)急速な拡大に進むか,収束できるか,これからの1,2週間が瀬戸際である」という認識が示され,政府は2月25日にCOVID-19対策の基本方針19)を発表した.テレワーク・時差出勤・休暇取得の実施,学校行事の自粛,不要不急のイベントや会議・研修などの原則中止ないし延期といった一般的な方針のほか,医療機関に対しては,感染者と他の患者との動線を分け感染拡大を防ぐ,感染リスクの高い患者には電話による再診で処方箋を発行し受診しなくてもよい体制を作る,感染者の増加に備え,病床や人工呼吸器などの確保や地域の医療機関の役割分担など,適切な入院医療の提供体制を整備する,院内感染対策のさらなる徹底を図り感染制御に必要な物品を確保する,といった具体的な提言がなされた.
1)当院における院内感染防止の取り組み
(1)診療体制の変更
当院では,2月25日に政府の示した「瀬戸際の2週間」,すなわち3月9日までの措置として,外部参加者のいる各種イベントや会議,研修会の中止・延期,外来・入院患者のマスク着用,緊急性のない入院の延期,入院患者の病棟外出・外泊と面会の原則禁止(開放病棟の患者には同意書で意思確認し,同意が得られない任意入院患者には退院を依頼したため,特に依存症病棟からの退院が続出した),作業療法・心理検査の病棟内での実施,緊急時以外の他院受診の制限などを,2月27日から開始した.外来では,入館前に職員が外来患者と同行者全員の体温測定と健康状態の問診を実施し,発熱や感冒症状などがある患者は他の外来患者と動線の分かれる救急診察室で診察のうえ,必要時帰国者・接触者相談センターを案内して帰宅させるという対応をした.診療体制の変更について,患者・家族には2月26日からポスターやホームページで伝え,感染防止対策への理解と協力を求めた.これらの措置は当初2週間の予定だったが,感染が拡大したため結果的に緊急事態宣言解除まで継続した.精神状態が安定し服薬を遵守している外来患者には受診間隔の延長を提案し,感染拡大傾向がさらに顕著となった3月31日からは,電話による再診と処方箋郵送の対応を開始した.
この時期,発熱などの症状や胸部CT所見で要観察とされた入院患者は5人だが,いずれもPCR検査の対象となる期間を満たさずに症状が改善した.
(2)職員への対応
職員には,出勤前の体温測定(37.5°C以上のときには自宅療養とし,上司を通して医療安全推進室に情報を集約),入館時と処置前後の手指消毒と院内でのマスク着用の徹底を指示した.しかし,この時期はサージカルマスクの入手が困難で,感染拡大時に不足する事態が想定されたため,感染リスクの高い外来と救急病棟の職員のみに限定してマスクを配布した.通常は使用しないために不足していたN95マスクやガウン,フェイスシールドなどの確保にも努めたが,やはり入手困難で,5月中旬まで在庫の少ない状況が続いた.3月上旬より消毒用アルコールも不足し始めたため,99.9%エタノール一斗缶を購入して80%に希釈し各部署に設置した.感染拡大傾向となった3月下旬より,「3密(密閉・密集・密接)」を避けるための措置(会議はできるだけ広いスペースで開催する,病棟の食堂の椅子の配置を工夫するなど)や不特定多数が接触する部位(ドアノブ・エレベーターの開閉ボタン・マウス・キーボードなど)の消毒などを徹底するようにした.
この時期に発熱などで自宅療養となった職員は看護師3人,調理士2人,濃厚接触者として自宅で経過観察となった職員は看護師3人だったが,PCR検査の対象になった者はなかった.症状が他の身体疾患によるものと判明するまで19日を要した者以外は2~9日の自宅療養後に復帰したため,所属部署でマンパワー不足になることはなかった.
(3)蔓延期を想定した準備
3月下旬より救急システムの入院患者のなかに疑い例が続き,増加することが予想されたため,疑い例の入院時対応に関するフローを作成して関係部署に周知した.疑い例にはPPE対応のほか,入院時の血中酸素濃度測定,積極的な胸部CT撮影を実施するようにし,入院後1日以上隔離室など個室内で症状観察したうえで転床することを原則とした.また,緊急事態宣言が発令された場合に供給が滞る可能性を考え,3月中旬より向精神薬の備蓄量を倍に増やした.
2)神奈川県のCOVID-19医療提供体制―「神奈川モデル」―
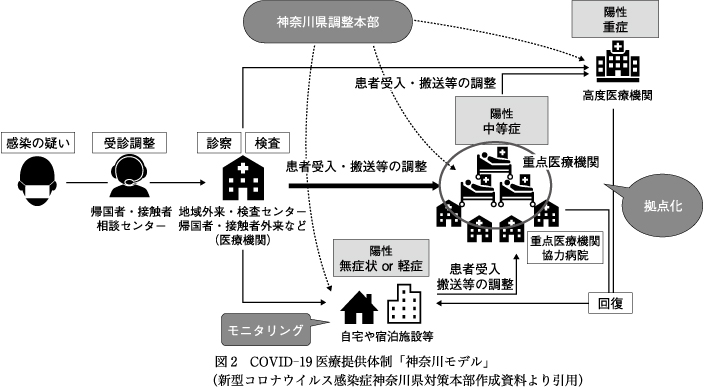
県は,国の基本方針を受けて3月2日にCOVID-19対策部会(3月16日に特措法に基づく対策本部に移行)を設置し,県内の医療機関の通常診療の実施状況,医療従事者や医療資材の状況などの調査を開始した.3月14日に特措法が施行されると,各自治体における医療提供体制の整備が都道府県知事の権限に委ねられ,3月25日,神奈川県知事はCOVID-19医療提供体制として独自の「神奈川モデル」(図2)3)を発表した.
このモデルでは,①PCR陽性かつ「無症状ないし軽症」の患者は自宅や宿泊施設で健康観察,②酸素吸入を要する「中等症」患者と無症状ないし軽症であっても基礎疾患を有する高齢者などは「重点医療機関」で治療,③人工呼吸器や体外式膜型人工肺(extra corporeal membrane oxygenation:ECMO)による治療を要する「重症」患者は救命救急センターなどの「高度医療機関」で治療,④疑い例などは「重点医療機関協力病院」で受け入れ,そして各患者の受け入れ先や搬送の調整は県の調整本部が統括して実施,とされた.厚労省は3月6日,3月19日,3月26日の事務連絡20)で,感染のピーク時に備えて感染者を重点的に受け入れる重点医療機関の設置を自治体に求めたが,神奈川モデルでは,クルーズ船対応時に最も数の多かった中等症の患者の受け入れ先を「重点医療機関」とし,「高度医療機関」と分けて役割分担を明確にした点が特徴である.県は,4月1日に県立足柄上病院,県立循環器呼吸器病センター,国立病院機構相模原病院の3病院を重点医療機関に指定し4),4月8日と10日には無症状・軽症者の2つの宿泊療養施設を決め5)6),4月13日には重点医療機関の1つとして特措法に基づく180床の臨時医療施設を藤沢市の湘南ヘルスイノベーションパーク内に建設し隣接する湘南鎌倉総合病院に運営を委託する7)など,次々と対策を進めた.なお,6月20日現在,高度医療機関として22の高度急性期ないし急性期病院が,重点医療機関として第二種感染症指定医療機関を中心に18病院が,重点医療機関協力病院として49病院が県の認定を受けている.
県から臨時医療施設の運営を委託された湘南鎌倉総合病院は病床数658床の高度急性期病院で,24時間365日,すべての救急車収容要請を受け入れることを理念としており,救命救急センター「湘南ER」は,他院で搬送を断られる複雑な背景の患者をはじめ地域の救急患者にとっての「最後の砦」の役割を果たしている.同院はCOVID-19患者の搬送要請にも同様に対応し,非感染者の救急医療を安全に継続しながら感染者や疑い例の救急も受け入れられるよう,臨時医療施設の運営管理を受託した2).4月23日よりまず同院敷地内でCOVID-19患者専用の仮設病床31床の稼働を開始し,その後,隣接の湘南ヘルスイノベーションパーク内に臨時医療施設を順次建設していった.6月29日までに計180床が整備される予定で,県内のCOVID-19中等症患者の大きな受け皿として機能することになった.
この時期県内では,「瀬戸際」とされた2週間を過ぎても1日の新規感染者数は0~6人にとどまり,しばらく感染拡大の徴候はみられなかったが(2月25日~3月26日の1日平均2.7人),3連休後の3月27日から連日新規感染者が報告されるようになった.以後急速に増加して4月3日には31人となり,4月6日までの累計感染者数は273人になった(3月27日~4月6日の1日平均16.2人)12).
3.蔓延期(2020年4月7日~5月24日)
4月7日,政府は神奈川県を含む7都府県に特措法に基づく緊急事態宣言を発令した.以後,県内の1日の新規感染者数は4月7日~4月26日が14~76人(1日平均34.2人)(4月11日がピーク),4月27日~5月24日が1~36人(1日平均13.4人)で,5月24日までの累計感染者数は1,332人だった12).この時期には,県や市が集合検査場を設置し,民間検査機関も検査受託を始めるなど,PCR検査体制が強化された.また医療機関におけるクラスター発生が続いたため,県は5月12日,対策本部の感染症対策指導班や保健師を中心にコロナクラスター対策チーム(corona cluster attack team:C―CAT)を作り,医療機関や保健福祉施設でクラスター発生が疑われる場合に,C-CATを派遣して調査,感染拡大防止指導,転院の搬送支援,必要な資機材の手配などを行うと発表した9).
1)「精神科コロナ重点医療機関」整備の経緯
(1)COVID-19中等症の措置入院患者をどこで治療するか?
4月中旬に県内の精神科病院で患者8人,職員2人のクラスターが発生し,患者2人は高度医療機関に搬送されたが,酸素吸入を要する中等症の措置入院患者1人(40代女性,統合失調感情障害)を受け入れる重点医療機関が見つからないという事態が起こった.県の精神科救急身体合併症転院事業は結核など空気感染のおそれのある感染症の患者を対象外としており,感染経路に未知の部分があったCOVID-19は対象とされなかったため,その専用病床は活用できなかった.4月17日に当院に転院要請がなされたが,身体症状に十分対応できる体制でないため,万一感染症症状が悪化した場合の搬送先確保などの調整ができるまでは受け入れできないと判断した.幸いその後呼吸器症状が軽快したため,当該患者はPCR陽性・措置入院のまま4月22日に当院に転院し,陰圧室で治療を継続することになった.この事例を機に,措置入院患者など精神症状の集中治療を要する精神科患者が感染し中等症のCOVID-19症状がある場合に,感染症と精神疾患の治療を並行して行える体制を早急に整備する必要性が認識され,県・県立病院機構・当院の間で対応策の協議を始めた.
当初県からは,当院が重点医療機関としてCOVID-19中等症の精神科患者を受け入れることを提案された.しかし,当院には常勤の内科医も感染症対応に熟練した看護師もいない,職員のほとんどはPPEの使用や感染防止対策に慣れていない,陰圧室が2床しかなく人工呼吸器もないなど,ハード・ソフト両面で安全かつ有効な対応が困難なため,患者の生命を守ることも院内感染を防ぐこともできないのではないかという懸念が強かった.また3人目以降のCOVID-19感染者を受け入れるために救急病棟の保護室エリアを転用すると,それによって精神科救急システムの病床が逼迫し,県内の精神医療全体に支障をきたす可能性もあった.さらにわれわれには,精神科病院がCOVID-19中等症の患者の治療を引き受けることによって,一般市民が安全な環境で受けられる感染症専門治療を精神科患者には提供しなくてもいいと認めてしまうことになるのではないかという懸念もあり,県からの提案について慎重に検討せざるをえなかった.とはいえ,感染する医療者も増え一般の医療機関で医師・看護師が不足する状況下で,当院のために感染症対応のできる内科医や看護師を確保することなど到底望めず,県・県立病院機構・当院の間で議論を重ねてもなかなか有効な解決策を見いだせなかった.
(2)総合病院と精神科病院との連携構築
局面が変わったのは,臨時医療施設を運営する湘南鎌倉総合病院から精神科患者のCOVID-19治療にも協力が得られることになってからである.建設中だった臨時医療施設内に,危険物となりうる物を撤去するなど一部仕様を変更して精神科患者用の病床を10床設置し,湘南鎌倉総合病院と当院とで連携してCOVID-19中等症の精神科患者の治療を行う体制を準備することになった.臨時医療施設では,アバターロボット,遠隔診療システムなどの最新技術を導入して徹底した感染防止対策が講じられており,感染症専門医や熟練した看護師が常駐しているため,患者だけでなく連携するわれわれも安心して治療にあたることができると感じた.連携体制は次の通りである.感染初期で呼吸器症状増悪の可能性がありCOVID-19の治療が主となる時期には,臨時医療施設に患者を入院させ,当院から精神科医,看護師を派遣して精神科治療を同時に行う(注:臨時医療施設と当院間の距離は14.3 km,車での移動時間40分).ただし精神症状が重症で当初より精神科治療が主となる患者は当院の陰圧室に入院させ,身体治療に関しては湘南鎌倉総合病院の専門医にコンサルテーションしながら(必要時は往診を依頼)対応する.臨時医療施設で感染症症状が軽快した患者は当院に転院し,PCR陰性化までの経過観察と精神科治療を行う.なお,両病院間でオンラインによる緊密な情報共有と医療連携ができるよう,専用のタブレット端末が用意された.また臨時医療施設から当院への転院フローが円滑に進むよう,陰圧室2床に加え,厳密なゾーニングが可能だった依存症病棟の1ユニット(8床)を感染症症状,精神症状ともに軽快したPCR陽性患者の経過観察用に転用し,計10床を当院でのCOVID-19対応病床とした.それに伴い,県立病院機構の調整によって,すでに多くのCOVID-19患者を治療している県立足柄上病院から,複数の看護師が支援のために当院に派遣されることになった.
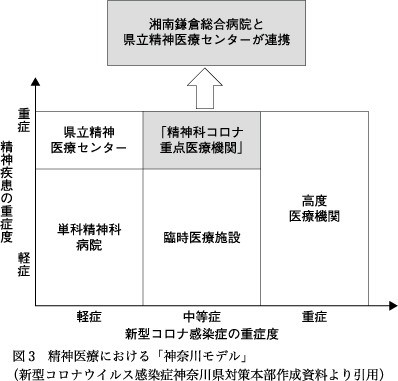
(3)「精神科コロナ重点医療機関」の設置へ
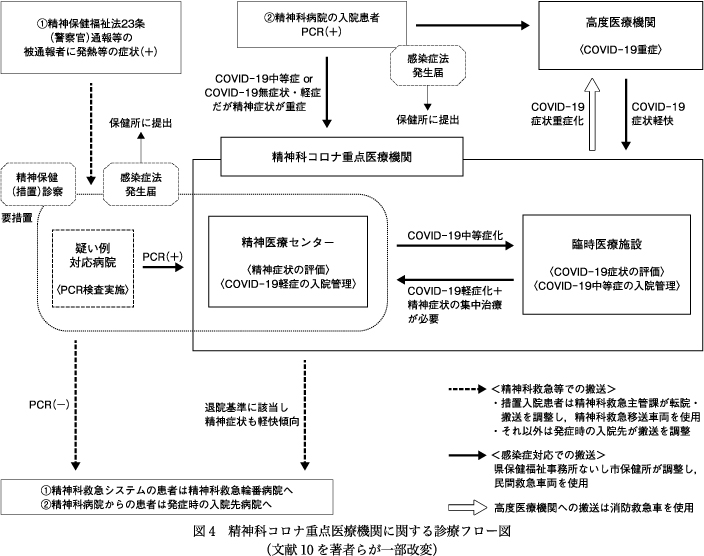
5月1日,県知事は,精神医療に関する神奈川モデルとして,県・県立病院機構・湘南鎌倉総合病院の三者の連携による「精神科コロナ重点医療機関」を設置し,湘南鎌倉総合病院と当院が運営することを発表した8).身体科の神奈川モデルでは,感染症症状の重症度によって受け入れ先を分けているが,精神科に関するモデルでは,COVID-19が無症状・軽症の患者は精神症状が重症でなければそのまま入院中の精神科病院で治療を続け,重症の場合は精神科コロナ重点医療機関に転院して治療する,また疑い例の受け入れを一部の民間精神科病院で行うとして,精神科病院のなかでの機能分化も図っている点が特徴である(図3).疑い例対応病院を含めた精神科コロナ重点医療機関における診療全体のフローを図4に示す.フロー図内の3種類の矢印が表すように,各医療機関間の搬送に関しては感染症と精神科救急でラインが異なるうえ4県市それぞれに双方の担当部署があり,移送に使う車両も異なるため,県職員らがその複雑な調整に尽力した.
精神科コロナ重点医療機関は精神科用病床10床を含む建物が完成した5月18日に稼働を開始したが,すでに新規感染者数が減少傾向にあり,6月20日現在までの受け入れ患者数は1人(20代男性,統合失調症)にとどまっている.この患者は5月5日に県内の精神科病院に措置入院となった後,断続的に発熱し,5月15日に胸部CT上で両側にすりガラス陰影が認められたため,5月19日にPCR検査を実施し,陽性が判明した.5月20日に臨時医療施設に入院し,入院時より当院から派遣された医師・看護師が精神科治療に携わった.肺炎が改善し,2回のPCR検査も陰性化したため,5月26日当院に転院し,救急病棟で精神科治療を継続した後,6月8日にかかりつけ病院に転院となった.なお,4月22日にクラスターが発生した病院から当院に転院した措置入院患者は,身体症状が消失した後も5週間にわたってPCR検査陽性が続き,5月末にようやく2回連続して陰性となって,6月2日自宅に軽快退院した.
2)当院における院内感染防止の取り組み
(1)診療体制の変更
緊急事態宣言後は,電話による再診と処方箋の郵送対応を拡大して外来受診者数を減らし,外来診療時間の短縮にも努めた.デイケアは閉鎖し,職員が利用者に定期的に電話で健康状態などを確認することにした.訪問看護は地域の患者の見守りと病状悪化の防止のために欠かせないと考え,回数を減らす,事前に患者の健康状態を確認をしたうえで訪問し距離を保って可能な限り玄関での面談にとどめるといった対策を講じながら継続した.入院患者の外出・面会禁止の対応が長期化し,社会復帰準備が滞る患者が増えてきたため,入所施設職員との面談,施設見学など必要性,緊急性を感染対策会議で個別に検討し,感染防止対策を十分とったうえで限定的に認めるようにした.
(2)感染者の受け入れ増加,院内感染発生を想定した体制作り
4月上旬には,感染管理認定看護師が医師,看護師に対して順次PPE着脱法に関する実習指導を行った.また4月30日から5月22日の間,COVID-19感染とその対策,PPEの着脱法などに関するパネル展示を行い,質問用紙への回答を求める悉皆研修を実施して感染防御策の周知徹底を図った.精神科コロナ重点医療機関の検討のなかで,依存症病棟の1ユニット8床をCOVID-19患者用に転用する方向になり,4月22日に県の対策本部から派遣された感染症専門医にゾーニングの指導を受けた.
救急患者を含め新規入院患者のなかに疑い例が増えたため,4月下旬に救急病棟の保護室エリアの1床(最大エリア全体4床まで)を疑い例の受け入れ病床とした.感染蔓延期にはPPEの使用頻度が増えたが,担当者が各方面から感染防護具の入手に努めたうえ,県・市からの支給,複数の団体・個人からの寄贈もあったため,5月中旬には必要数が整った.また,精神科コロナ重点医療機関に指定されたことによって,5月7日より当院から直接民間検査機関にPCR検査を外注できるようになった.この時期,疑い例も含め新規入院患者は入院後14日間隔離室をはじめ個室内で症状観察することを原則にしていたが,PCR検査が迅速に実施できるようになり,翌日夕方には感染の有無が判明するため,結果に応じて早期の転床が可能になった.偽陰性の可能性を考慮して入院後7日間の個室対応を継続しているが,観察期間の短縮によってベッドコントロールが円滑になっただけでなく,疑い例に対応する医師,看護師の心理的負担が軽減された.5月14日からは抗体検査も補助的に活用するようにした.なお,蔓延期に発熱や呼吸苦,血中酸素濃度低下,胸部CT所見などでCOVID-19感染が疑われた入院患者は8人で,うち5人がPCR検査の対象となったがすべて陰性だった.
また,院内感染発生時を想定し,その際に業務継続が可能となるよう,薬剤科では2グループに分けた勤務シフトを組み,栄養科では弁当の手配ができる業者の選定や県立病院機構内で調理士を派遣し合う体制などを整えた.
(3)職員のメンタルヘルス
この時期はマスクやPPEが不十分なこともあって,どの部署でも不安や緊張感が高かった.自身や家族の発熱時などの対応について連日医療安全推進室に問い合わせが続いたため,職員・家族が発熱したり濃厚接触者になったりした場合の対応方針を明確にして職員に提示した.4月22日にCOVID-19中等症の措置入院患者が転入した後,特に感染者を受け入れる病棟の看護師の不安が増強したため,4月24日より毎日電子カルテシステムの掲示板に「コロナ通信」という院内の対策や新しい情報に関する短報を発信する,COVID-19にかかわる医療従事者の心のケアに関する資料15)を配布する,病院管理者や県立病院機構理事長が直接職員に説明して質疑に応じ,労いの言葉かけをする機会を作るなどして,職員の不安の緩和に努めた.
この時期に発熱などで自宅療養となった職員は看護師5人,調理士2人で,うち2人はPCR検査の対象となったが陰性だった.濃厚接触者として自宅で経過観察となったのは看護師1人である.いずれも1~7日の自宅療養後に復帰したため,所属部署でマンパワー不足になることはなかった.
4.小康期(2020年5月25日~6月20日現在)
1)県内の状況
神奈川県では5月25日に緊急事態宣言が解除された.1日の新規感染者数はすでに5月22日より10人以下になり,6月8日には77日ぶりに0人となった12).以後6月20日現在まで0~7人で推移しており(5月25日~6月20日の1日平均3.7人),6月20日までの累計感染者数は1,433人だった.6月1日,県は緊急事態宣言解除後の医療提供体制として,今後感染拡大防止に対応しながら各医療機関で通常医療を再開していく方針を発表した11).同時に,国からの要請21)に基づいて,「周産期コロナ受入医療機関」「透析コロナ患者受入医療機関」,介護者が感染した場合の高齢者,障害者,難病患者の受け入れ先を指定するなど,感染再拡大時に備える対策も進めた.
2)今後の方針―感染症対策と通常医療の両立をめざして―
小康期における疑い例の入院患者は9人で,うち7人がPCR検査の対象となったがすべて陰性だった.
当院ではすでに5月中旬より,緊急事態宣言解除後に備え,どのような段階を踏んで制限を緩和していくかについて医療安全推進室,看護局を中心に各部署で検討しながら,事前に詳細なロードマップを作成していた(表).6月より,第1段階では院内活動の制限の緩和(入院患者の敷地内散歩,退院促進のための地域関係者との面接や会議,集団プログラムなどの開始など),第2段階では院外から院内に入ることの制限の緩和(家族の面会,入院患者と外来患者が接触するプログラムの開始など),第3段階では院内から院外に出ることの制限の緩和(院外外出,外泊訓練の開始など)と,2週間ごとに感染状況を確認しながら進めていく方針とした.また,7月よりCOVID-19の症状および精神症状が軽症の患者のために準備した8床をいったん依存症病床に戻し,通常診療に移行する予定である.
なお,これまで救急システム受け入れ時に疑い例が認められた場合,一部の民間精神科病院が入院を引き受けていたが,この時期疑い例の入院調整が難航することが続いた.今後,気温の上昇とともに熱中症との鑑別が難しい発熱者が増えることも想定されたため,当院でも6月9日から疑い例を救急病棟2床で受け入れ,PCR陽性と判明した場合は感染症症状の重症度に応じた治療を継続することになった.
III.考察
2020年4月27日に日本精神神経学会災害支援委員会が発表した精神医療におけるCOVID-19対策に関する提言25)では,「あってはならない」事態,すなわち「感染を不適切に恐れ,措置入院や精神科救急事例の受け入れを忌避することで地域の精神医療が滞ること」や「精神疾患患者であるということで,本来受けるべき感染治療が受けられないという事態」に対する懸念が表明された.しかし,精神科病院の側には感染症対応に対して,総合病院の側には精神科患者対応に対してそれぞれ不安が強いため,こういう事態が起こることは十分予想され,実際神奈川県では,受け入れ先が見つからないCOVID-19中等症の措置患者事例が発生した.
精神科患者のCOVID-19治療を考えるうえで,この精神科病院,総合病院双方の不安を低減する手段を講じることが重要になる.そのためには精神科病院でも感染防止対策を徹底する努力をすると同時に,感染した精神科患者のコンサルテーションや転院が円滑に進められるよう,事前に感染症専門医のいる地域の総合病院と緊密な連携体制を作っておくことが不可欠である.そして,指定感染症であるCOVID-19患者の対応には必ず自治体がかかわるため,感染防止対策や病院間の連携構築にあたっては積極的に対策本部など行政のCOVID-19担当部署に調整と協力を要請することが望ましい.以下,神奈川県における当院の経験から,今後精神科病院に求められるCOVID-19対策の方向性と課題について考察する.
1.精神科患者のためのCOVID-19治療体制はどうあるべきか?
1)精神科病院におけるCOVID-19院内感染防止対策
精神科病院には,COVID-19の院内感染を防止するうえで困難な要因が多い.まず,総合病院と違って日常的に感染リスクの高い患者に接する機会が少ないため,職員の感染防御策に関する知識や経験が乏しく,PPEを使用したことのない医師,看護師がほとんどである.使用頻度が低いためPPEの備蓄も少ない.また,精神科特有の病棟構造(共有スペースが多いため接触感染の機会が多く,感染管理目的のゾーニングがしにくい,保護室などでは定期的な換気が難しいなど)や,患者がデイルームで一緒に食事やテレビ鑑賞をする密集しやすい環境が感染対策上のハードルになる.さらに精神科治療には,症状悪化時の介入の際に患者と医療者の身体的な距離が近い,作業療法,レクリエーション,集団療法など複数の患者が一緒に治療する場面が多いなど,COVID-19対策で重要視されるphysical distancingとの両立が難しい側面がある.わが国に先だってCOVID-19が蔓延した中国28)29),アメリカ1)23),イギリス27)の精神科病院でも同じ困難があることが報告されており,さらに,精神科患者は行動統制が困難でセルフケア能力や理解力が不十分なため自ら感染防御策をとることができない28),精神科救急患者は糖尿病,高血圧,肥満,喫煙などCOVID-19が重症化しやすい基礎疾患を抱えている者が多く27)29),クロザピン内服中の患者は特に身体合併症のリスクが高い27),煙草や大麻の喫煙率が高い依存症患者は呼吸器感染症を起こしやすくCOVID-19に感染すると重症化しやすい1)など,患者側のリスク要因も指摘されている.
このように,精神科病院ではひとたびCOVID-19感染者が発生すると感染が拡大しやすく,重症化する可能性の高い患者もいるため,これらのさまざまな困難をすべて課題としてとらえ,1つ1つ対策を講じて院内感染防止に尽力する必要がある.COVID-19患者の感染力は発症2,3日前から発症当日までの間がピークとされていることから,日常診療場面のどこかに「漏れ」があると不顕性感染によるリスクが増大するため,院内感染防止対策は職員全体で徹底して実施しなければならない.PPE着脱法のトレーニングを含めた研修などを行って職員が感染防止に関する知識や技法を確実に身につける,職員皆で院内の各部署に潜在する感染リスクを洗い出し,それぞれに対しできる限りの対策を講じる,常に感染防止を意識しながら感染のフェーズに合わせた診療体制に変更し,患者・家族・関係者らに理解と協力を求める,といった取り組みを繰り返すことが重要である.また,院内感染防止に不可欠な医療資材が十分に確保されていることが職員にとって安全と安心という物心両面からの強力なサポートとなるため,国や自治体には精神科病院に対しても確実に医療資材を供給するよう要請すべきである.こうした努力を継続することによって,職員全体の意識が高まり,対策を確実に行える体制が整えば,感染に対する過剰な不安が低減されるため,院内感染を防止しながら感染リスクの高い患者を円滑に受け入れることができるようになると考える.
2)総合病院との連携体制構築
精神科病院,特に単科精神科病院における最大の問題は,COVID-19の症状悪化時に必要な身体治療ができない点である.無症状あるいは軽症の患者であれば隔離室で経過をみることも可能だが,COVID-19では急激に症状が悪化する事例もあるため,その際に適切な治療ができないこと,あるいはタイムリーに総合病院に搬送できない可能性があることに対する懸念が大きい.Kuzman, M. R.ら22)は,精神科患者のCOVID-19治療における原則の第一は,精神科患者が社会のあらゆる他のメンバーと同様の身体治療,安全に対するケアを受けられること,精神医療従事者にも他の医療従事者と同等の医療資材が提供されることであり,精神科患者とそうでない者との間のCOVID-19治療に差があってはならないと述べており,これは医療倫理上も重要な指摘だと考える.精神科患者もCOVID-19が中等症あるいは発症後まもない場合は,やはり呼吸器や感染症の専門医が常に対応でき,厳格な感染防止対策が可能な医療機関で治療されるべきである.そして,精神科の医師・看護師がその医療機関と緊密に連携して精神疾患の治療を同時に行うという,専門性の異なる医療者が協力し合える体制を整えることをめざす必要があるだろう.
神奈川県では,特措法による臨時医療施設を運営する湘南鎌倉総合病院から精神科患者の受け入れに関する協力が得られ,臨時医療施設内に精神科患者用の病床が設置された.当院でも,患者の入院当日から臨時医療施設で治療にあたることができるよう精神科医のシフトを組み,稼働前に精神看護専門看護師が湘南鎌倉総合病院で精神科看護について講義をしたり,当院のCOVID-19対策のために派遣された足柄上病院の看護師に研修を行ったりするなど,責任をもって連携できる態勢を整えた.また患者の搬送に関しては,上述のように県職員が4県市の保健所など多くの関係機関と調整して体制を整えた.このように,特措法による臨時医療施設の設置と,自治体,総合病院,精神科病院3者間の前向きな協力関係が「精神科コロナ重点医療機関」の実現に大きく貢献した.その結果整備された精神科コロナ重点医療機関は,身体症状と精神症状それぞれの重症度に応じて治療の場を選択できる,精神症状が活発な患者を当院で治療する場合も必要時にオンラインで感染症専門医の助言を受けられる,身体症状が悪化した際にはすぐに臨時医療施設に移送できる,臨時医療施設では厳格な感染防止対策が講じられている,当院以外の精神科病院も軽症患者や疑い例の受け入れを担って役割分担するため精神科救急などの通常医療への影響を分散できるなど,患者にとっても精神医療従事者にとっても非常に望ましい,安心できる体制になっていると考える.
神奈川県では,精神科入院患者で「第1波」の期間にCOVID-19に感染した者は9人で,これは決して多い数ではない.今後もこれだけの体制を必要とするほど精神科患者の感染者は発生しないかもしれない―何よりもそれが望ましい!―が,この先,長期間にわたって未知の感染症のリスクと向き合っていくうえで,「安心できる体制」が準備されていること自体が県内の精神科医療機関にとっては非常に重要である.そしてこの体制構築を機に,COVID-19収束後も,総合病院と精神科病院の相互協力関係,精神科病院間の役割分担などが継続して維持できるよう,連携の仕組みを発展させていけたらと考えている.
2.院内の取り組みを振り返って
PCR検査を民間検査機関に外注できるようになった5月7日から6月20日現在まで,当院では疑い例12人にPCR検査を実施し,すべて陰性だった.5月14日から補助的に行っている抗体検査でも陽性者はおらず,これまで当院で入院患者,職員いずれにもCOVID-19新規感染者が発生していないことは,院内感染防止に対する職員の努力,そして患者・家族,多くの関係者の理解と協力の賜物だと考えている.以下,われわれが感染拡大警戒期,蔓延期における取り組みから学んだこと,課題として認識したことをいくつか挙げる.
1)迅速な意思決定と院全体での情報共有
感染が拡大し,日々新たな対応を決めていかなければならない状況下では,病院幹部がトップダウンで迅速にかつ断固とした姿勢で意思決定し,対策を進めることが必要である.2月19日から開始した毎朝の感染対策会議は,情報の集約と共有,対策の検討と進捗状況の確認,意思決定の場として有効に機能してきたと考える.そして決定事項などを迅速に全職員に報告し,院全体で情報を共有することも重要である.院内感染を防ぐためには職員皆に必要な対処法を周知し実行してもらうことが不可欠であり,また,院内で何が起こっているか,どのような対策が講じられているかわからないと職員の不安が増強するからである.当院では,特に感染した措置入院患者を受け入れた4月22日以降院内の緊張感がいっそう高くなったため,4月24日から感染対策会議での報告・決定事項などを毎日職員に短報で発信し,精神科コロナ重点医療機関に指定された際には,病院管理者や県立病院機構理事長から職員に直接説明するなどして,感染リスクに最も曝される職員に対して細心の配慮をするよう努めた.こうした取り組みによって,職員が一丸となってCOVID-19対策にあたる環境作りができたのではないかと考えている.
2)患者サービス
患者・家族に対する情報提供にも同様の迅速さとわかりやすさが求められる.診療にかかわる重要な変更がある場合にはできるだけ早くポスターやホームページなどで広報し,事前に繰り返し協力を要請するよう努めたことにより,蔓延期にも大きな混乱なく経過した.当院では,院内感染対策の徹底のため,感染が本格的に拡大する前の早い段階(2月27日)から当初2週間の予定で入院患者の外出・外泊・面会を禁止したが,結果的に緊急事態宣言が解除される5月25日までの長期間,患者は制限の厳しい入院生活を強いられることになってしまった.市中の状況を先取りして対策を講じたことによって,緊急事態宣言が発出され蔓延期に入る時点で患者・職員が標準予防策の遵守や厳しい制限措置に慣れ,院内感染防止の観点からは有益だったといえる面はある.しかし,患者や家族には物理的,心理的に大きな負担になり,地域支援者との面接も長期間中断されて社会復帰に向けての取り組みが滞るなど,負の側面も強かった.
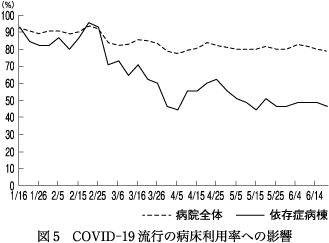
特に外出禁止の措置は開放処遇での治療を前提とする依存症患者の入院治療へのモチベーションを奪い,3月以降退院が続出した.5月からは依存症病棟の1ユニットをCOVID-19患者用に転用したため,県の依存症治療拠点機関としての機能にも支障をきたすことになった.実際,院全体では80%までにとどまった病床利用率の低下が依存症病棟では顕著で,1月には90%台だったが,4月には40%台まで下がった(図5).外来での集団療法が長期間中止されたことも含め,COVID-19対策によって当院で最も大きな影響を受けたのは依存症患者だったといえる.
「第1波」の取り組みの反省点から,今後感染の再拡大が起こった場合には,治療面のデメリットを最小限にするために感染状況に応じて段階的な制限措置を講じる,蔓延期でも一定の患者サービスを提供できるよう,例えばスマートフォンやタブレット端末を使ったオンラインでの面会,面接,集団療法ができる環境を院内に整備するなど,対応を改善するための準備を始めている.
3)職員のメンタルヘルス
職員のメンタルヘルスについては,それぞれがセルフケアできるための情報提供にとどまり,十分な取り組みができなかった.その理由として,蔓延期には病院幹部やセクション長をはじめ多くの職員が感染対応に忙殺され時間的,心理的な余裕がない,そのためメンタルケアの必要性を感じる職員がいても周囲に相談しにくい,研修など集団での取り組みができない,地震などの局地的な災害と違って社会全体が「被災者」のため「外部」からの支援を期待できない,不安やストレスの低減には精神療法的アプローチよりも感染から守られているという安心,すなわち十分な感染対策,マスクやPPEなどの医療資材の調達といった現実的な対応が何よりも求められる,といったことが考えられる.このような状況下で,どのように実効性のある支援ができるかを改めて検討することは,今後の大きな課題の1つである.
なお,収集した資料のうち,日本赤十字社作成のサポートガイド26)にはCOVID-19対応者特有のストレス反応や同僚,上司,施設管理者という異なる立場からCOVID-19対応者に対してできる支援が具体的に示されており,われわれの自己理解や職員間の相互支援に大変有用であった.
おわりに
全国的に精神科病院でのCOVID-19対応の困難な現状が認識されたためであろうか,2020年6月2日,厚労省は各自治体に対し,感染の再拡大に備えて,精神科入院患者が感染した場合の連携医療機関の確保・調整,必要な物資などの配備,感染症対応を行う専門家や医療従事者が不足した場合の外部からの医療従事者の派遣,医療従事者の心のケアなどの準備を進めるよう求める事務連絡18)を発出した.これにより,今後精神科病院におけるCOVID-19対策がより円滑に実施できるようになることを期待したい.感染の拡大状況や対策のあり方はもとより,自治体の規模,精神医療を含めた医療提供体制,各機関(特に精神科病院と総合病院)の連携関係など,さまざまな点が自治体ごと,地域ごとに異なるため,神奈川県や当院の取り組みは一般化できるものではないが,本稿で報告したわれわれの経験のなかに他の自治体や精神科病院にとって参考になる点があれば幸いである.
なお,本論文に関連して開示すべき利益相反はない.
著者資格 田口が論文の立案,草稿の執筆と最終稿の作成,小林(医療局),樋口・石田(看護局),安田・陸川(医療安全推進室),森脇(救急病棟),小泉(事務局)が,各部署のCOVID-19への取り組みに関する資料作成,草稿の確認・追加修正と最終稿の確認,小林が海外文献のまとめを行った.
謝 辞 この場を借りて,精神科コロナ重点医療機関の設置にあたり多大なご尽力をいただいた医療法人沖縄徳洲会湘南鎌倉総合病院院長 篠崎伸明氏,神奈川県立病院機構理事長 吉川伸治氏,神奈川県健康医療局保健医療部県立病院担当部長 山崎育子氏,同部精神保健医療担当課長 小泉遵子氏,新型コロナウイルス感染症神奈川県対策本部特命・行政連携班福祉医療チームメンバーの方々,そして日々地道に感染防止対策に取り組みながら患者さんとご家族を支えている神奈川県立精神医療センターの職員の皆さんに深謝いたします.
1) Bojdani, E., Rajagopalan, A., Chen, A., et al.: COVID-19 pandemic: impact on psychiatric care in the United States. Psychiatry Res, 289; 113069, 2020![]()
2) 医療法人沖縄徳洲会湘南鎌倉総合病院: COVID-19重点医療機関受託に関して(メディア発表資料). 2020年4月21日 (https://www.skgh.jp/news/17588/) (参照2020-07-12)
3) 神奈川県: 新型コロナウイルス感染症の拡大を見据えた現場起点の医療体制「神奈川モデル」について(記者発表資料). 2020年3月25日. (https://www.pref.kanagawa.jp/documents/48075/20200325_01.pdf) (参照2020-05-03)
4) 神奈川県: 「重点医療機関」を設置します(記者発表資料). 2020年4月1日. (https://www.pref.kanagawa.jp/docs/ga4/prs/r6647463.html) (参照2020-05-03)
5) 神奈川県: 新型コロナウイルス感染症陽性患者に係る宿泊療養施設の利用開始について(記者発表資料). 2020年4月8日. (https://www.pref.kanagawa.jp/docs/ga4/prs/r9810715.html) (参照2020-05-03)
6) 神奈川県: 新型コロナウイルス感染症対策について(記者発表資料). 2020年4月10日 (https://www.pref.kanagawa.jp/docs/ga4/prs/r2663332.html) (参照2020-05-03)
7) 神奈川県: 新型コロナウイルス感染症に対応する臨時の仮設医療施設を設置します(記者発表資料). 2020年4月13日 (https://www.pref.kanagawa.jp/docs/ga4/prs/r3241191.html) (参照2020-05-03)
8) 神奈川県: 神奈川県, 県立病院機構, 湘南鎌倉総合病院の三者が連携し, 「精神科コロナ重点医療機関」を設置します(記者発表資料). 2020年5月1日 (https://www.pref.kanagawa.jp/docs/ga4/covid19/ms/hybrid_20200501.html) (参照2020-06-01)
9) 神奈川県: C-CATがクラスター拡大防止を支援します!(記者発表資料). 2020年5月12日 (https://www.pref.kanagawa.jp/docs/ga4/prs/r1037912.html) (参照2020-06-01)
10) 神奈川県: 精神科コロナ重点医療機関認定要綱の制定について(通知). 2020年5月28日
11) 神奈川県: 緊急事態宣言解除後の医療提供体制について(記者発表資料). 2020年6月1日 (https://www.pref.kanagawa.jp/docs/ga4/prs/r1084929.html) (参照2020-06-15)
12) 神奈川県: 新型コロナウイルス感染症対策 陽性患者数及び陽性患者の属性データ. 2020 (https://www.pref.kanagawa.jp/osirase/1369/data/csv/patient.csv) (参照2020-06-20)
13) 神奈川県健康福祉局精神保健課: 精神科救急医療システムについて. 2014 (http://www.city.kawasaki.jp/980/cmsfiles/contents/0000056/56958/261114kenpuku2-1.pdf) (参照2020-05-03)
14) 神奈川県立病院機構神奈川県立精神医療センター: 平成30年度精神医療センター業務年報. 2019 (http://seishin.kanagawa-pho.jp/about/files/h30nenpou.pdf) (参照2020-05-03)
15) 慶應認知行動療法研究会: COVID-19こころのケア情報リソース集. 2020 (http://psy.keiomed.jp/pdf/COVID-19_resource_ver2.6.pdf) (参照2020-06-15)
16) 厚生労働省: 感染症指定医療機関の指定状況(平成31年4月1日現在). 2019 (https://www.mhlw.go.jp/bunya/kenkou/kekkaku-kansenshou15/02-02.html) (参照2020-07-12)
17) 厚生労働省医政局地域医療計画課, 厚生労働省健康局結核感染症課: 新型コロナウイルス感染症に対応した医療提供体制について(事務連絡). 2020年2月1日 (https://www.mhlw.go.jp/content/10900000/000591991.pdf) (参照2020-05-03)
18) 厚生労働省社会・援護局障害保健福祉部精神・障害保健課: 精神科医療機関における新型コロナウイルス感染症等への対応について(事務連絡). 2020年6月2日. (https://www.mhlw.go.jp/content/000636429.pdf) (参照2020-06-15)
19) 厚生労働省新型コロナウイルス感染症対策本部: 新型コロナウイルス感染症対策の基本方針. 2020年2月25日. (https://www.mhlw.go.jp/content/10900000/000599698.pdf) (参照2020-05-03)
20) 厚生労働省新型コロナウイルス感染症対策本部: 新型コロナウイルス感染症の患者数が大幅に増えたときに備えた入院医療提供体制等の整備について(第2版)(事務連絡). 2020年3月26日. (https://www.mhlw.go.jp/content/000614595.pdf) (参照2020-05-03)
21) 厚生労働省新型コロナウイルス感染症対策推進本部: 新型コロナウイルス感染症に対応したがん患者・透析患者・障害児者・妊産婦・小児に係る医療提供体制について(事務連絡). 2020年4月14日. (https://www.mhlw.go.jp/content/000622383.pdf) (参照2020-06-15)
22) Kuzman, M. R., Curkovic, M., Wasserman, D.: Principles of mental health care during the COVID-19 pandemic. Eur Psychiatry, 63 (1); e45, 2020![]()
23) Li, L.: Challenges and priorities in responding to COVID-19 in inpatient psychiatry. Psychiatr Serv, 71 (6); 624-626, 2020![]()
24) 日本放送協会: 特設サイト新型コロナウイルス日本国内の感染者数(NHKまとめ). 2020 (https://www3.nhk.or.jp/news/special/coronavirus/data-all/) (参照2020-06-20)
25) 日本精神神経学会災害支援委員会: 精神医療における新型コロナウイルス感染症(COVID-19)対策についてver. 1. 2020 (https://www.jspn.or.jp/uploads/uploads/files/activity/20200427.pdf) (参照2020-06-15)
26) 日本赤十字社: 新型コロナウイルス感染症(COVID-19)に対応する職員のためのサポートガイド. 2020 (http://www.jrc.or.jp/activity/saigai/news/200330_006139.html) (参照2020-06-01)
27) Skelton, L., Pugh, R., Harries, B., et al.: The COVID-19 pandemic from an acute psychiatric perspective: a London psychiatric intensive care unit experience. BJPsych Bull, 14; 1-4, 2020![]()
28) Xiang, Y. T., Zhao, Y. J., Liu, Z. H., et al.: The COVID-19 outbreak and psychiatric hospitals in China: managing challenges through mental health service reform. Int J Biol Sci, 16 (10); 1741-1744, 2020![]()
29) Zhu, Y., Chen, L., Ji, H., et al.: The risk and prevention of novel coronavirus pneumonia infections among inpatients in psychiatric hospitals. Neurosci Bull, 36 (3); 299-302, 2020![]()