【目的】統合失調症患者の再入院を減少させることを目的とした個別作業療法(IOT)の効果を,通常治療である集団作業療法(GOT)との比較によって検討した.【方法】精神科病院に新規入院し,1年以内に退院した統合失調症患者を対象に,退院後2年間の前向きコホート研究を実施した.入院中にGOTとIOTを実施したGOT+IOT群と,GOTのみを実施したGOT群で,退院から再入院までの期間をlog―rank検定で比較し,IOTの再入院予防効果を検討した.また,Cox比例ハザードモデルを用いて再入院に関連する要因を検討した.【結果】適格基準を満たした109名のうちGOT+IOT群は53名,GOT群は56名であった.退院後2年間の再入院率は全体で51.38%であった.GOT+IOT群の再入院は16名(28.57%)であり,GOT群の40名(71.43%)よりも有意に少なく,再入院までの時間も有意に長かった(P<0.01).多変量Cox比例ハザードモデルでは,入院時の作業療法の種別〔hazard ratio(HR)=0.54,95% confidence interval(CI)=0.35~0.84,P=0.01〕,服薬遵守(HR=0.34,95% CI=0.21~0.57,P<0.01),同居の支援者(HR=0.45,95% CI=0.28~0.72,P<0.01),退院時の遂行機能(HR=0.74,95% CI=0.59~0.93,P<0.01)が再入院に有意に関連していた.【結論】本研究は良好な服薬遵守,同居の支援者,退院時の優れた認知機能に加えて,入院時のIOTが再入院リスクの減少に関連している可能性を示唆している.
2)医療法人清泰会メンタルサポートそよかぜ病院
3)JA長野厚生連北アルプス医療センターあづみ病院
4)長野県立こころの医療センター駒ヶ根
5)社会医療法人栗山会飯田病院
6)医療法人愛生会松岡病院
7)神奈川県立保健福祉大学保健福祉学部
はじめに
統合失調症の入院治療では,精神症状を軽減させるとともに,リハビリテーションによって認知機能障害の改善を促進させ,退院後の再発・再入院の予防を図ることが重要である.統合失調症に対する入院治療・リハビリテーションでは,患者個々の回復状態や生活課題を考慮した個別支援が必要である.しかし,現行の「精神科作業療法」の算定基準では,「患者1人当たり1日につき2時間を標準とする」「1日当たりの取扱い患者数は,概ね25人を1単位として,1人の作業療法士の取扱い患者数は1日2単位50人以内を標準とする」と規定されており,複数の患者に対する作業療法が同時並行して実施されるため,個別支援が実施しにくいという問題がある.この現行規定は「精神科作業療法」が点数化された1974年に策定されたもので,当時の長期入院患者に対する集団的処遇を想定しており,早期介入や退院促進,復学・復職支援など,個別性の高い支援が必要となる現代の精神医療・リハビリテーションの実情にそぐわない.このため,作業療法の臨床では,従来の集団的処遇を基本に,対象者個々の必要度に応じて部分的に個別支援が実施されているにすぎない.診療報酬の改正が望まれるが,そのためには作業療法における個別支援の有効性を検証する必要がある.
われわれは統合失調症患者を主な対象とし,患者の治療への主体的な参加を促進し,転帰を改善することを目的とした個別作業療法(individualized occupational therapy:IOT)プログラムを開発した43)45).そして,統合失調症に対するIOTの効果を検討するために,認知機能,内発的動機づけ,社会機能,精神症状,治療満足度を主要なアウトカムとし,入院中に通常治療である集団作業療法(group occupational therapy:GOT)のみを実施した群と,GOTにIOTを加えた群とで治療成績を比較する多施設共同ランダム化比較試験を実施した45).その結果,GOTにIOTを加えた群では,GOT群と比較し認知機能と内発的動機づけの改善が有意に大きいことが明らかとなった45).この研究によってIOTが統合失調症の認知機能と内発的動機づけの改善に有効であることが示されたが13)14)15)21)28)34),IOTの退院後の転帰に及ぼす影響については不明であった.そこで本研究46)では,入院時にIOTを受けた患者は再入院までの時間が延長し,再入院リスクが減少するという仮説を立て,先行研究45)と同一サンプルを対象に退院後2年間の経過を追跡し,入院時の作業療法の種別(GOT+IOT;GOT)を含む人口統計学的情報と臨床要因の再入院への影響を探索した.
I.研究の方法および結果
1.方 法
1)デザイン
本研究は先行研究45)に引き続いて実施した退院後2年間の前向きコホート研究であり,再入院に対する入院時の作業療法(GOT+IOT;GOT)の影響を評価した.追跡期間は退院後に精神科病院に再入院するまでの間,または退院後730日のいずれかであった.追跡期間中に再入院と退院を繰り返した場合は,初回の再入院までの日数を求めた.調査は2016年2月から2019年3月に長野県内の精神科病院6施設で実施された.実施にあたっては,信州大学医学部,メンタルサポートそよかぜ病院,北アルプス医療センターあづみ病院,こころの医療センター駒ヶ根,飯田病院,松岡病院,南信病院の倫理審査会の承認を得た.
2)対象
包含基準は精神科病院に新規入院し,DSM-53)の診断基準に基づき統合失調症または統合失調感情障害の診断を受けた者で,1年以内に退院した20~65歳の患者とした.入院期間が1年を超える患者は,病態水準のほかに家族の受け入れや住環境整備などの課題が想定されるため30),知的障害,アルコール・薬物依存,神経学的障害の既往とともに対象から除外した.
3)入院時の作業療法介入
作業療法の時間と頻度は両群ともに個々の状態に応じて1~2時間/1回,3~5回/1週の範囲とし,GOT+IOT群では作業療法時間の半分以上をIOTが占めるよう調整した.IOTとGOTの比較を表1に,IOTの概要を表2に示した.
IOTは統合失調症回復早期の入院患者に対する個別支援として作成した介入戦略であり,認知機能を促進させ,治療への主体的な参加と適応的な行動を促すことを目的としている43)45).IOTは動機づけ面接,セルフモニタリング,訪問指導,クラフト活動,個別心理教育,退院時プランの作成から構成され,作業療法の包括的な目標である社会適応能力の向上を図るものである.面接はサブプログラムごとに実施されたが,なかでも動機づけ面接11)ではプログラムの効果や改善点などの主観的体験を確認し,今後の目標や計画を共有することで患者の治療・作業療法への主体的な参加を促した.セルフモニタリングではプログラムによる身体感覚10)の変化に注意を向けさせ,肯定的なフィードバックを与えることで効力感51)とメタ認知36)の改善を促した.訪問指導では入院早期より病室訪問による離床支援と活動再開に向けた支援を行い,入院後半には必要に応じて外出支援,社会資源の利用,退院前訪問指導などを実施した.個別心理教育では個々の再発サインと対処法を検討する疾病管理・再発予防プログラムを実施し37)38)52),クライシスプランを本人と家族および他の支援者と共有した7)39).退院時プランでは退院後の生活スケジュールやケアプランを作成し,入院から地域生活への円滑な移行を促した12)20).また,必要に応じて日常生活活動,教育,仕事などに対するスキルトレーニングを実施した1)31).IOTの最大の特徴は,作業療法士との1対1の時間を設定し,認知機能を促進させるトレーニングとして構成的なクラフト活動を利用したことである.作業療法士は,患者がクラフトの説明書や指示内容を理解し,作業工程を記憶し,各種部品を説明図と照合し,道具を正しい方法で安全に使い,作業を正確に遂行するよう指導し,患者の自己努力と成功体験が得られるよう配慮した.IOTでは丁寧な作業指導に心がけ,実施時間,頻度,場所などを患者個々の状態に応じて個別にマネジメントした.なお,各研究施設間でIOTの実施方法を統制するために実施マニュアルを作成し,事前に研究協力者を集めた研修会を実施した.
GOTは各施設ですでに実施されている活動指向的な集団プログラムで身体運動,クラフト活動,料理,音楽,レクリエーション,心理教育などが含まれていた.GOTでは,患者は週間スケジュールから希望するプログラムを任意に選択し,それぞれのペースで参加した.プログラムは10名程度の特定の参加者による集団活動,または15名程度の不特定の参加者が集まる場で行われた.GOTのクラフト活動では患者が任意の方法で取り組み,作業療法士は必要時に適宜指導・援助を行った.
4)評価
主要評価項目は退院後2年間における精神科病院への再入院の有無と再入院までの日数とし,その他に人口統計学的情報(ベースライン),評価尺度スコア(入院時の作業療法前後),外来治療状況(追跡調査終了時)を調査した.
人口統計学的情報は,年齢,性別,診断,発症年齢,入院回数,累積入院期間,教育歴,就労経験,婚姻状態,作業療法経験,入院から作業療法開始までの期間,直近の入院期間,入院時の作業療法期間,入院時の作業療法の種別(GOT+IOT;GOT),抗精神病薬(服用量)を調査した.また,退院後の生活状況については,同居の支援者,所得,障害福祉サービスの利用,外来治療(作業療法,デイケア,訪問看護)の有無と服薬遵守について,患者および支援者へのインタビューまたは診療録より情報収集した.
評価尺度は入院時に測定した以下の尺度得点を評価した.認知機能(Brief Assessment of Cognition in Schizophrenia:BACS23)26),Schizophrenia Cognition Rating Scale:SCoRS24)27)29)),全般的機能(Global Assessment of Functioning:GAF)2),内発的動機づけ(Intrinsic Motivation Inventory:IMI)6),精神症状(Positive and Negative Syndrome Scale:PANSS)25),治療満足度(Client Satisfaction Questionnaire:CSQ-8)4)48).
5)統計解析
サンプルサイズはわれわれのパイロット研究44)を参考に,α error=0.05,β error=0.20とした場合の必要サンプルサイズ130を目安に20%の脱落を想定し,目標を各群75名の計150名とした.Kaplan-Meier法にて退院日をベースライン,再入院をイベントとする生存曲線を作成し,GOT+IOT群とGOT群の再入院までの時間をlog-rank検定により比較した.また,再入院に関連する要因を検討するために,単変量解析にてP<0.1で再入院に関連する因子を抽出し,これに調整因子として年齢,性別,入院回数を加えた強制投入法による多変量Cox比例ハザード分析を実施した.解析にはJMP13.2.1を用い有意水準は両側P<0.05とした.
2.結 果
1)患者割り付け
先行研究45)を含む患者割り付けを図1に示した.適格性が評価された260名中,136名が先行研究45)の基準を満たし,68名がGOT+IOT群,68名がGOT群に割り付けられた.退院までの間にGOT+IOT群2名とGOT群5名の計7名がドロップアウトした.退院後の追跡調査では,GOT+IOT群12名とGOT群6名の計18名が1年以上の入院期間や転居などで対象から除外され,追跡調査の基準を満たした患者はGOT+IOT群54名,GOT群57名の計111名であった.その後,期間中に両群とも1名がドロップアウトし,GOT+IOT群53名,GOT群56名の計109名が2年間の追跡調査を完了した.
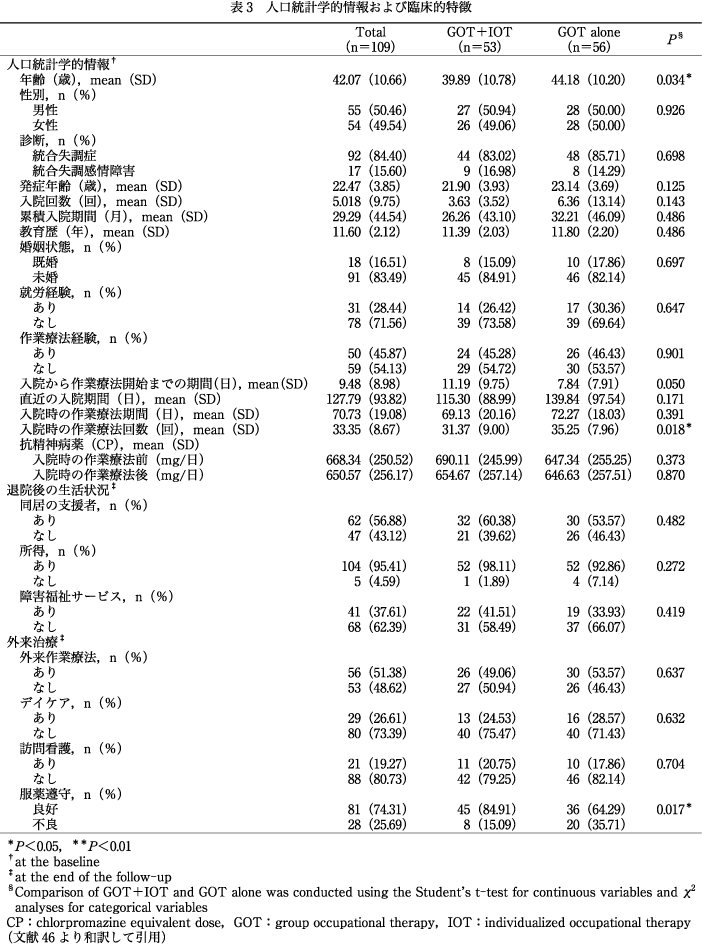
2)患者属性
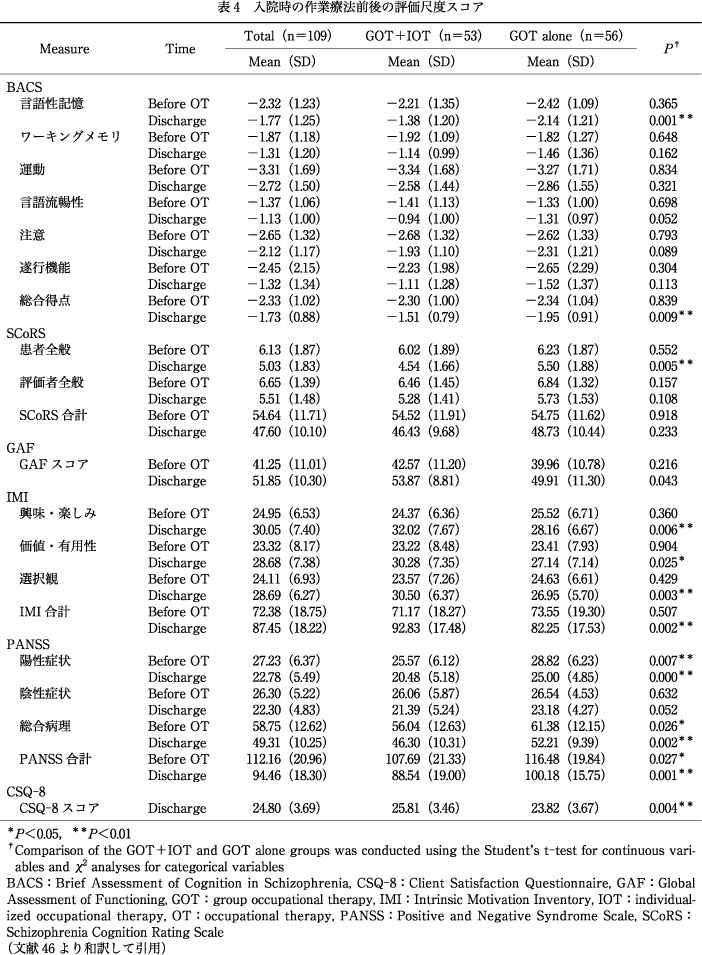
109名(男性55名,女性54名)の平均年齢は42.07〔standard deviation(SD)=10.66〕歳,追跡期間は平均495.33(SD=267.97)日であった.109名のうち92名(84.40%)が統合失調症の診断を受け,53名(48.62%)が入院時にGOT+IOTを実施し,62名(56.88%)に同居の支援者がおり,81名(74.31%)が良好な服薬遵守を維持していた.群間比較ではGOT群は平均年齢が44.18(SD=10.20)でGOT+IOT群39.89(SD=10.78)歳より有意に高く(P<0.05),入院時の作業療法回数が35.25(SD=7.96)回でGOT+IOT群の31.37(SD=9.00)回より有意に多く(P<0.05),服薬遵守の不良者が20名(35.71%)でGOT+IOT群の8名(15.09%)より多かったが(P<0.05),その他の人口統計学的情報には有意な差はなかった(表3).入院時の作業療法前後に測定した評価尺度の比較では,GOT+IOT群はBACS(総合得点),IMI(合計),PANSS(合計)においてGOT群より改善が有意に大きかった(P<0.01)(表4).
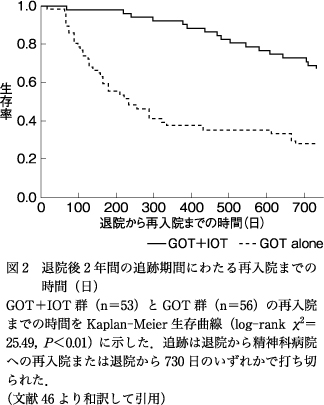
3)再入院までの時間
109名のうち56名(51.38%)が再入院し,再入院までの時間は287.90(SD=214.20)日であった.再入院した56名のうちGOT+IOT群は16名(28.57%),GOT群は40名(71.43%)であった(χ2=18.54,P<0.01).再入院までの時間はGOT+IOT群が有意に長かった(log-rank χ2=25.49,P<0.01;図2).
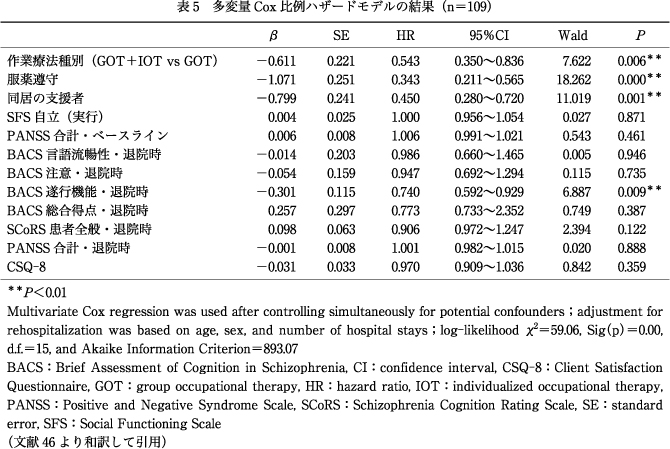
4)再入院に関連する要因
多変量Cox比例ハザードモデルでは,入院時の作業療法の種別〔hazard ratio(HR)=0.54,95% confidence interval(CI)=0.35~0.84,P<0.01〕,服薬遵守(HR=0.34,95%CI=0.21~0.57,P<0.01),同居の支援者(HR=0.45,95%CI=0.28~0.72,P<0.01),退院時のBACS・遂行機能(HR=0.74,95%CI=0.59~0.93,P<0.01)が再入院に有意に関連していた(表5).
II.考察―本論文の意義,苦労・工夫したこと―
本研究は統合失調症患者の再入院に対する入院時の作業療法(GOT+IOT;GOT)の影響を評価した多施設共同前向きコホート研究である.主要な研究結果は,入院時の通常治療にIOTを追加すると再入院までの時間が延長し,再入院が減少するということであり,入院中に実施したIOTが退院後の経過に好影響を及ぼした結果と考えられる.
一般に統合失調症患者は抗精神病薬の遵守率が低く33),再入院率の増加は患者とその家族の精神的・社会的負担を増加させることが指摘されている17)47)50).また,再入院の繰り返しは機能的転帰に影響を及ぼすことが知られており9)35),統合失調症治療における再入院の予防は極めて重要な課題といえる8)42)49)50).統合失調症患者の再入院リスクには認知機能と服薬遵守が関係することが指摘されており5)16)18)19)22)32)40)41),本研究の結果からも認知機能の改善と服薬遵守は統合失調症患者の再入院リスクを減少させる重要な要因であると考えられる.IOTでは心理教育のなかで個別に再発予防の方法を検討し,クライシスプランを作成している.先行研究で明らかとなったIOTによる認知機能の改善45)と,この個別心理教育による疾病管理技能の向上が,患者の服薬遵守を高め再入院率の低下に寄与したものと考える.
本研究の意義は,従来の集団的処遇に基づくGOTに,個別支援に基づくIOTを追加することで,統合失調症患者の再入院率が低下することを実証したことにある.研究計画の段階ではIOTの質の担保が重要と考えられたため,IOTの実践経験のある施設に研究参加を依頼し,さらに施設間の格差を最小化するためにIOTの実施マニュアルを作成し,事前に研修会を開催するなどの工夫をした.
おわりに―今後の課題および方向性―
入院時の通常治療であるGOTにIOTを追加した群では,GOTのみを実施した群より退院後から再入院までの時間が延長し,再入院リスクが減少することが明らかとなった.本研究の結果は,IOTによる再入院予防効果を示しており,統合失調症患者の再入院率を減少させるためにGOT中心の作業療法をIOTに変更すべきであるという臨床的意義と,専門療法としての「精神科作業療法」の算定基準を改正するための根拠資料になるという社会的意義をあわせもつ.
IOTは,動機づけ面接,セルフモニタリング,訪問指導,クラフト活動,個別心理教育,退院時プランの作成などを含む,包括的な支援を個別に実施する点に特徴があり,単に1対1の時間設定をすればよいということではない.また,本研究ではサブプログラムのどの要素が再入院の減少に最も影響したのかを特定することはできない.個々のサブプログラムについてはマニュアルがあるのみで,実践方法の忠実性を統一するには限界がある.より多くの精神科病院にIOTを普及啓発していくためには,サブプログラムの実施方法を評価するフィデリティ尺度を導入するなど,IOT実施マニュアルをブラッシュアップする必要がある.これらの限界に対処し,全国規模の多施設共同研究を実施し,費用対効果を含めたIOTの有効性を示すことが課題といえる.IOTの効果検証によって現行の「精神科作業療法」の算定基準が改正されることをめざし,患者のリカバリーの促進により一層貢献していきたい.
本論文はPCN誌に掲載された最新の研究論文46)を編集委員会の依頼により,著者の1人が日本語で書き改め,その意義と展望などにつき加筆したものである.
本研究は,日本作業療法士協会(2016-01)の助成を受けた.
1) Almerie, M. Q., Okba A l Marhi, M., Jawoosh, M., et al.: Social skills programmes for schizophrenia. Cochrane Database Syst Rev, 9 (6); CD009006, 2015
2) American Psychiatric Association: Diagnostic and Statistical Manual of Mental Disorders, 4th ed, Text Revision (DSM-IV-TR). American Psychiatric Association, Washington, D. C., 2000
3) American Psychiatric Association: Diagnostic and Statistical Manual of Mental Disorders, 5th ed (DSM-5). American Psychiatric Publishing, Arligton, 2013
4) Attkisson, C. C., Zwick, R.: The Client Satisfaction Questionnaire. Psychometric properties and correlations with service utilization and psychotherapy outcome. Eval Program Plann, 5 (3); 233-237, 1982![]()
5) Bodén, R., Brandt, L., Kieler, H., et al.: Early non-adherence to medication and other risk factors for rehospitalization in schizophrenia and schizoaffective disorder. Schizophr Res, 133 (1-3); 36-41, 2011![]()
6) Choi, J., Mogami, T., Medalia, A.: Intrinsic motivation inventory: an adapted measure for schizophrenia research. Schizophr Bull, 36 (5); 966-976, 2010![]()
7) Dickey, B., Normand, S. L., Hermann, R. C., et al.: Guideline recommendations for treatment of schizophrenia: the impact of managed care. Arch Gen Psychiatry, 60 (4); 340-348, 2003![]()
8) Durbin, J., Lin, E., Layne, C., et al.: Is readmission a valid indicator of the quality of inpatient psychiatric care? J Behav Health Serv Res, 34 (2); 137-150, 2007![]()
9) Emsley, R., Chiliza, B., Asmal, L., et al.: The nature of relapse in schizophrenia. BMC Psychiatry, 13; 50, 2013![]()
10) Ferri, F., Frassinetti, F., Mastrangelo, F., et al.: Bodily self and schizophrenia: the loss of implicit self-body knowledge. Conscious Cogn, 21 (3); 1365-1374, 2012![]()
11) Fervaha, G., Foussias, G., Agid, O., et al.: Motivational deficits in early schizophrenia: prevalent, persistent, and key determinants of functional outcome. Schizophr Res, 166 (1-3); 9-16, 2015![]()
12) Gonçalves-Bradley, D. C., Lannin, N. A., Clemson, L. M., et al.: Discharge planning from hospital. Cochrane Database Syst Rev, 1; CD000313, 2016
13) Green, M. F.: What are the functional consequences of neurocognitive deficits in schizophrenia? Am J Psychiatry, 153 (3); 321-330, 1996![]()
14) Green, M. F., Hellemann, G., Horan, W. P., et al.: From perception to functional outcome in schizophrenia: modeling the role of ability and motivation. Arch Gen Psychiatry, 69 (12); 1216-1224, 2012![]()
15) Green, M. F., Harvey, P. D.: Cognition in schizophrenia: past, present, and future. Schizophr Res Cogn, 1 (1); e1-9, 2014![]()
16) Haddad, P. M., Brain, C., Scott, J.: Nonadherence with antipsychotic medication in schizophrenia: challenges and management strategies. Patient Relat Outcome Meas, 5; 43-62, 2014![]()
17) Heeg, B., Buskens, E., Knapp, M., et al.: Modelling the treated course of schizophrenia: development of a discrete event simulation model. Pharmacoeconomics, 23 (Suppl 1); 17-33, 2005![]()
18) Jackson, C. T., Fein, D., Essock, S. M., et al.: The effects of cognitive impairment and substance abuse on psychiatric hospitalizations. Community Ment Health J, 37 (4); 303-312, 2001![]()
19) Janović, S., Bajs, M.: Cognitive functions in the involuntary hospitalized schizophrenic patients. Psychiatr Danub, 17 (1-2); 30-35, 2005![]()
20) Johnstone, P., Zolese, G.: Systematic review of the effectiveness of planned short hospital stays for mental health care. BMJ, 318 (7195); 1387-1390, 1999![]()
21) Kahn, R. S., Keefe, R. S.: Schizophrenia is a cognitive illness: time for a change in focus. JAMA Psychiatry, 70 (10); 1107-1112, 2013![]()
22) Kane, J. M.: Improving patient outcomes in schizophrenia: achieving remission, preventing relapse, and measuring success. J Clin Psychiatry, 74 (9); e18, 2013
23) Kaneda, Y., Sumiyoshi, T., Keefe, R., et al.: Brief Assessment of Cognition in Schizophrenia: validation of the Japanese version. Psychiatry Clin Neurosci, 61 (6); 602-609, 2007![]()
24) 兼田康宏, 上岡義典, 住吉太幹ほか: 統合失調症認知評価尺度日本語版 (SCoRS-J). 精神医学, 52 (10); 1027-1030, 2010
25) Kay, S. R., Fiszbein, A., Opler, L. A.: The positive and negative syndrome scale (PANSS) for schizophrenia. Schizophr Bull, 13 (2); 261-276, 1987![]()
26) Keefe, R. S., Goldberg, T. E., Harvey, P. D., et al.: The Brief Assessment of Cognition in Schizophrenia: reliability, sensitivity, and comparison with a standard neurocognitive battery. Schizophr Res, 68 (2-3); 283-297, 2004![]()
27) Keefe, R. S., Poe, M., Walker, T. M., et al.: The Schizophrenia Cognition Rating Scale: an interview-based assessment and its relationship to cognition, real-world functioning, and functional capacity. Am J Psychiatry, 163 (3); 426-432, 2006![]()
28) Keefe, R. S., Harvey, P. D.: Cognitive impairment in schizophrenia. Handb Exp Pharmacol, 213; 11-37, 2012
29) Keefe, R. S., Davis, V. G., Spagnola, N. B., et al.: Reliability, validity and treatment sensitivity of the Schizophrenia Cognition Rating Scale. Eur Neuropsychopharmacol, 25 (2); 176-184, 2015![]()
30) 河野稔明, 白石弘巳, 立森久照ほか: 精神科病院の新入院患者の退院動態と関連要因. 精神経誌, 114 (7); 764-781, 2012
31) Kreyenbuhl, J., Buchanan, R. W., Dickerson, F. B., et al.: The Schizophrenia Patient Outcomes Research Team (PORT): updated treatment recommendations 2009. Schizophr Bull, 36 (1); 94-103, 2010![]()
32) Kuwabara, H., Saito, Y., Mahlich, J.: Adherence and rehospitalizations in patients with schizophrenia: evidence from Japanese claims data. Neuropsychiatr Dis Treat, 11; 935-940, 2015![]()
33) Lacro, J. P., Dunn, L. B., Dolder, C. R., et al.: Prevalence of and risk factors for medication nonadherence in patients with schizophrenia: a comprehensive review of recent literature. J Clin Psychiatry, 63 (10); 892-909, 2002![]()
34) Lepage, M., Bodnar, M., Bowie, C. R.: Neurocognition: clinical and functional outcomes in schizophrenia. Can J Psychiatry, 59 (1); 5-12, 2014![]()
35) Leucht, S., Tardy, M., Komossa, K., et al.: Maintenance treatment with antipsychotic drugs for schizophrenia. Cochrane Database Syst Rev, 5; CD008016, 2012
36) Lysaker, P. H., Vohs, J., Minor, K. S., et al.: Metacognitive deficits in schizophrenia: presence and associations with psychosocial outcomes. J Nerv Ment Dis, 203 (7); 530-536, 2015![]()
37) Morriss, R., Vinjamuri, I., Faizal, M. A., et al.: Training to recognise the early signs of recurrence in schizophrenia. Cochrane Database Syst Rev, 2; CD005147, 2013
38) Mueser, K. T., Deavers, F., Penn, D. L., et al.: Psychosocial treatments for schizophrenia. Annu Rev Clin Psychol, 9; 465-497, 2013![]()
39) Murphy, S. M., Irving, C. B., Adams, C. E., et al.: Crisis intervention for people with severe mental illnesses. Cochrane Database Syst Rev, 12; CD001087, 2015
40) Odes, H., Katz, N., Noter, E., et al.: Level of function at discharge as a predictor of readmission among inpatients with schizophrenia. Am J Occup Ther, 65 (3); 314-319, 2011![]()
41) Phan, S. V.: Medication adherence in patients with schizophrenia. Int J Psychiatry Med, 51 (2); 211-219, 2016![]()
42) Prince, J. D.: Practices preventing rehospitalization of individuals with schizophrenia. J Nerv Ment Dis, 194 (6); 397-403, 2006![]()
43) Shimada, T., Nishi, A., Yoshida, T., et al.: Development of an individualized occupational therapy programme and its effects on the neurocognition, symptoms and social functioning of patients with schizophrenia. Occup Ther Int, 23 (4); 425-435, 2016![]()
44) Shimada, T., Nishi, A., Yoshida, T., et al.: Factors influencing rehospitalisation of patients with schizophrenia in Japan: a 1-year longitudinal study. Hong Kong J Occup Ther, 28 (1); 7-14, 2016![]()
45) Shimada, T., Ohori, M., Inagaki, Y., et al.: A multicenter, randomized controlled trial of individualized occupational therapy for patients with schizophrenia in Japan. PLoS One, 13 (4); e0193869, 2018![]()
46) Shimada, T., Ohori, M., Inagaki, Y., et al.: Effect of adding individualized occupational therapy to standard care on rehospitalization of patients with schizophrenia: a 2-year prospective cohort study. Psychiatry Clin Neurosci, 73 (8); 476-485, 2019![]()
47) Staring, A. B., Van der Gaag, M., Koopmans, G. T., et al.: Treatment adherence therapy in people with psychotic disorders: randomised controlled trial. Br J Psychiatry, 197 (6); 448-455, 2010
48) 立森久照, 伊藤弘人: 日本語版Client Satisfaction Questionnaire 8項目版の信頼性および妥当性の検討. 精神医学, 41 (7); 711-717, 1999
49) Tiihonen, J., Mittendorfer-Rutz, E., Majak, M., et al.: Real-world effectiveness of antipsychotic treatments in a nationwide cohort of 29823 patients with schizophrenia. JAMA Psychiatry, 74 (7); 686-693, 2017![]()
50) Velligan, D. I., Weiden, P. J., Sajatovic, M., et al.: The expert consensus guideline series: adherence problems in patients with serious and persistent mental illness. J Clin Psychiatry, 70 (Suppl 4); 1-46, 2009![]()
51) Waters, F., Woodward, T., Allen, P., et al.: Self-recognition deficits in schizophrenia patients with auditory hallucinations: a meta-analysis of the literature. Schizophr Bull, 38 (4); 741-750, 2012![]()
52) Xia, J., Merinder, L. B., Belgamwar, M. R.: Psychoeducation for schizophrenia. Cochrane Database Syst Rev, 6; CD002831, 2011