双極性障害は過剰診断が争点になるほどありふれた診断になったが,双極II型障害に関する薬物療法の臨床研究はいまだ乏しい.そのため今回紹介する3つの双極性障害治療ガイドラインでもCANMATガイドラインでは双極I型とII型を区別して記載しているが,JSMD(日本うつ病学会)およびCINPガイドラインでは区別して記載されていない.JSMDガイドラインではリチウム(Li)がいずれの病相でも1stライン(以下,ライン省略)に位置づけられ,クエチアピン(QTP),オランザピン(OLZ)が各病相で1stまたは2nd,ラモトリギン(LTG)がうつ病エピソードで1st,維持療法で2ndとされ,これらの薬剤が上位で推奨されている.CANMATガイドラインではQTPがいずれの病相でも1stに,Liがいずれの病相でも1stまたは2nd,LTGはうつ病エピソードでは2nd,維持療法では1stとされている.しかしOLZは躁病エピソードでは2ndだが,うつ病エピソードおよび維持療法では推奨されていない.CINPガイドラインでは,QTPがいずれの病相でも1stに,Liがいずれの病相でも1stまたは2ndで推奨されているが,LTG単剤ではいずれの病相でも3rdまで推奨されなかった.またOLZはうつ病エピソードでは3rdまで推奨されなかった.各ガイドラインでLiとQTPがいずれの病相でも上位に推奨されているのは共通しているが,OLZとLTGの位置づけは異なっている.双極性障害,特に双極II型に対する抗うつ薬の使用は臨床上意見が分かれている.JSMDガイドラインでは抗うつ薬は推奨されず,さらに抗うつ薬の単剤使用や三環系抗うつ薬の使用は推奨されない治療となっている.しかしCANMATのガイドラインでは新規抗うつ薬がうつ病エピソードや維持療法で2ndや3rdで推奨され,CINPガイドラインでも新規抗うつ薬の追加使用が2ndで推奨されている.また本邦の実臨床では双極II型障害に対して抗うつ薬は少なからず使用され,近年の少数例であるがランダム化比較試験で新規抗うつ薬の有効性・安全性が示されつつある.これらの結果から,双極II型障害に対して,新規抗うつ薬の使用が推奨されないまでも認容されるかもしれない.
はじめに
双極II型障害の疾患概念は比較的近年に成立したものである.約100年前にKraepelin, E. が「躁うつ病」概念を確立したが,これは現代の単極うつ病から双極性障害も含む感情障害一元論の概念であった15).1960年頃にLeonhard, K.16)が先駆となり単極うつ病と双極性障害の相違点が提出され,単極うつ病と双極性障害を区別する感情障害二元論が確立され,感情障害一元論を駆逐し主流となった.しかし,この当時の双極性障害概念は現在の双極I型障害にあたるものであった.双極II型障害概念の始まりは1970年代のDunner, D. L. ら8)の研究である.Dunnerらは,単極うつ病から,軽躁病を伴ううつ病を分離して,双極II型と命名した.双極II型は,従来の双極性障害(双極I型)や単極うつ病と臨床経過や家族歴が異なることが明らかになり,独立した疾患として認められ9),双極II型はDSM-IVから採用された.しかし,現在では考えられないが,当初は臨床現場ではあまり使用されなかった.そのため2000年代に双極性障害,特に双極II型障害は過少診断されていると相次いで報告され5)12),双極II型障害の過少診断が注目されるようになった.現在では双極II型障害は臨床の場で重要な位置を占め,診断される患者も爆発的に増加している.2010年頃からはその過剰診断の問題も指摘されるようになってきている23)24).近年では本邦でも双極性障害の過剰診断についての議論や臨床報告がなされている13)18)19).
現在においては過剰診断が問題になっているほど双極性障害は臨床上ありふれた診断となったが,双極II型障害は比較的近年に確立された概念であり薬物療法の良質な臨床研究は乏しく,双極II型障害に対する薬物療法は精神科領域で最も必要とされる研究分野の1つである.そのため双極性障害のガイドラインでも双極性障害I型とII型を分けて記載されているものは少ない.双極II型障害の治療は軽躁病エピソード,うつ病エピソード,維持療法に分けられるが,特に軽躁状態に対する研究は少なく,今回紹介するいずれのガイドラインでも躁状態と軽躁状態を分けて記載していない.現在の双極II型障害に対するガイドラインは十分なエビデンスがあるとはいえないが,各ガイドラインを参照することは日常臨床の大きな助けになる.そこで今回は本邦の日本うつ病学会(Japanese Society of Mood Disorders:JSMD)の双極性障害ガイドライン17)(双極I型とII型を区別せず)を中心に紹介し,近年発表された国際的なガイドラインであるCanadian Network for Mood and Anxiety Treatments(CANMAT)のガイドライン22)(双極I型とII型は区別しているが躁状態と軽躁状態の区別なし)およびInternational College of Neuropsychopharmacology(CINP)のガイドライン11)(双極I型とII型を区別せず)を取り上げ,それぞれの特徴および抗うつ薬の位置づけも紹介し,JSMDガイドラインの推奨薬との差異を紹介する.なお,紙幅の都合上,単剤使用を中心に取り上げる.
また双極II型障害に対する抗うつ薬の使用に関しては意見が分かれるところであるが,本稿ではさらに本邦の実臨床での双極II型障害に対する抗うつ薬の使用状況と,最近の双極II型障害に対する新規抗うつ薬の臨床研究を紹介する.
前述したように双極II型障害に対する薬物療法に関する研究は少なく,ガイドラインでも双極I型とII型を区別しているものは少ないが,各種ガイドラインを参照することは日常臨床に有用であり,本稿が読者諸賢の臨床に貢献できれば幸いである.
略語の説明
Li:リチウム,OLZ:オランザピン,QTP:クエチアピン,LTG:ラモトリギン,ARP:アリピプラゾール,RIS:リスペリドン,PAL:パリペリドン,ASE:アセナピン,CAR:cariprazine(本邦未発売),ZIP:ziprasidone(本邦未発売),LUR:lurasidone(本邦未発売),VEN:ベンラファキシン,FLX:fluoxetine(本邦未発売),SER:セルトラリン,ESC:エスシタロプラム,PAX:パロキセチン,OFC:OLZとFLXの合剤(本邦未発売),TCA:三環系抗うつ薬,LAI:持効性注射薬,VPA:バルプロ酸,CBZ:カルバマゼピン,CP:クロルプロマジン,STP:スルトプリド,HPD:ハロペリドール,LP:レボメプロマジン,TMP:チミペロン,ZTP:ゾテピン,CZP:クロナゼパム,CLZ:クロザピン,OXC:オクスカルバマゼピン,EPA:エイコサペンタエン酸,ECT:電気けいれん療法,rTMS:反復経頭蓋磁気刺激療法
I.ガイドラインの紹介
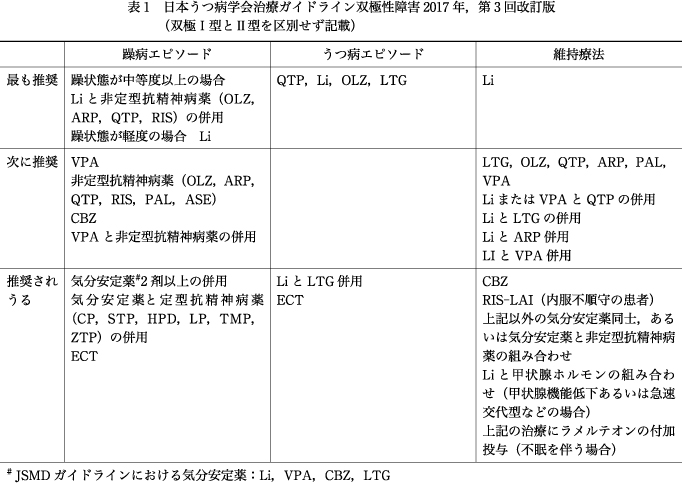
1.日本うつ病学会(JSMD)治療ガイドライン 双極性障害(表1)
まずは本邦で発表され,臨床で参照されているJSMDの治療ガイドライン双極性障害2017年版を紹介する.双極II型障害における薬物療法の研究は少ないため,JSMDガイドラインは双極I型とII型の薬物療法を区別していない.そのため双極II型障害の薬物療法はいずれの病相でも双極I型障害に準じることになる.またJSMDガイドラインは本邦で作成されたものであるが,保険適用は考慮されておらず,JSMDガイドラインで推奨されているからといって保険適用されているとは限らないため注意が必要である.
JSMDガイドラインの特徴としては,躁病エピソードでは軽度の場合のみであるが,Li単剤がいずれの病相でも1stライン(以下,ライン省略)に推奨され,Liを最も推奨していることである.双極性障害は躁病エピソード,うつ病エピソードの急性期治療から再発予防の維持療法まで視野にいれる必要性があるため,いずれの病相でも1stであるLiは臨床上有用な薬剤と考えられている.Liの問題点としては,治療域と中毒域が接近していること,躁病エピソード治療やうつ病エピソード治療で効果発現まで時間を要することがある.そのため躁病エピソードの治療において,躁状態が中等度以上の場合は非定型抗精神病薬との併用が推奨されている.さらにLiは古くから標準治療薬として使用されてきた歴史があるが,現在の基準にあてはめると,双極II型障害に対する良質な臨床研究に乏しいことにも留意しておきたい.
続いてはQTPとOLZがうつ病エピソードで1st,躁病エピソードと維持療法では2ndで推奨されている.LTGもうつ病エピソードで1st,維持療法において2ndで推奨されている.そのためJSMDガイドラインはLi,QTP,OLZそしてLTGを中心に据えたガイドラインであると理解できる.古典的な気分安定薬であるVPAとCBZは躁病エピソードの2nd,維持療法ではそれぞれ2ndと3rdに推奨されているが,うつ病エピソードでは推奨されていない.またこれらの薬剤もLiと同様に双極II型障害に対する良質な臨床試験は少ない.非定型抗精神病薬のARP,RIS,PAL,ASEが躁病エピソードで2nd,維持療法でARP,PALが2ndで推奨されている.しかし定型抗精神病薬はいずれの病相でも単剤で推奨されてはいない.維持療法の3rdでRIS-LAIが推奨されており,内服コンプライアンスの不良な患者には適応になる.また薬物療法では,甲状腺ホルモン以外の非向精神薬は推奨されていないのも他のガイドラインとの違いである.双極II型障害に対するコメントは,うつ病エピソードおよび維持療法でなされている.うつ病エピソードでは,SSRIであるFLXやSNRIのVENの有用性を紹介しているが,抗うつ薬の使用は慎重に行うべきと記載されている.維持療法についてはLi,LTG,CBZの有効性が示唆されていると紹介し,FLXの有用性の論文が紹介されているがその反対意見もあると記載されているのみである.そのため特定の薬剤を双極II型障害に推奨していない.
抗うつ薬の位置づけとしては,いずれの病相でも推奨はされていない.それどころか,TCAの使用,および新規抗うつ薬を含む抗うつ薬の単剤使用は推奨されない治療とされ,抗うつ薬の使用には非常に慎重なガイドラインとなっている.JSMDガイドラインは双極I型障害も対象にしていることもあり,抗うつ薬の使用には慎重にならざるを得なかったと思われる.
2.CANMATのガイドライン(表2)
CANMATガイドラインと他の2つのガイドラインの相違点としては,双極I型とII型を区別して記載していることである.ただし軽躁に関しては躁と区別せず記載されている.薬物療法の特徴としてはいずれの病相でもQTPが1stに推奨され,薬物療法の中心に据えられていることである.続いてLiがうつ病エピソードで2nd,他では1stに,LTGがうつ病エピソードでは2nd,維持療法では1stに位置づけられている.この3剤の位置づけはJSMDガイドラインと類似している.しかしOLZは躁病エピソードでは2ndで推奨されているが,うつ病エピソードと維持療法では十分なエビデンスがないと推奨されていない.このOLZの位置づけがJSMDガイドラインとの大きな違いの1つである.VPAは躁病エピソードで2nd,うつ病エピソードおよび維持療法で3rdに,CBZは躁病エピソードで2nd,維持療法で3rdに推奨されている.他の非定型抗精神病薬としてはASE,ARP,PAL(>6 mg),RIS,CARも躁病エピソードでは1stで推奨されているが,維持療法ではRISが3rdに推奨されているのみである.
またCANAMTガイドラインでの抗うつ薬の位置づけであるが,近年の双極II型障害への新規抗うつ薬の有効性の研究から,SSRIであるSERがうつ病エピソードで2nd,ESCが維持療法で3rd,本邦未発売のFLXがうつ病エピソード,維持療法で3rd,SNRIであるVENがうつ病エピソード,維持療法で2ndに挙げられている.維持療法の3rdでその他の抗うつが推奨されている.Bond, D. J. ら6)の抗うつ薬(三環系などさまざまな抗うつ薬が含まれる)による躁転率が双極II型障害では単極性うつ病と双極I型障害の中間であったとの報告から推奨されているが,臨床で参照するには注意が必要である.
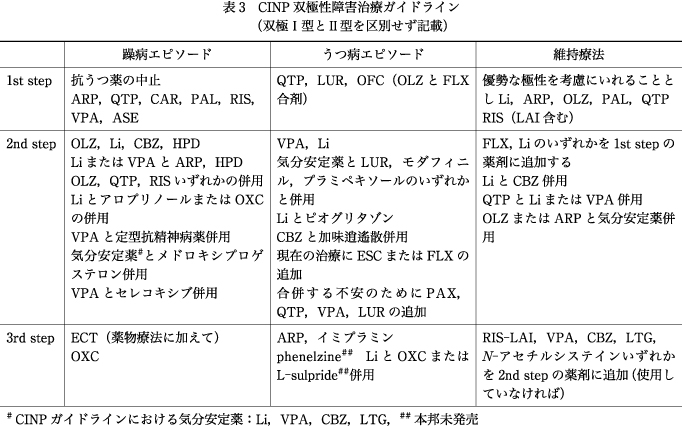
3.CINPガイドライン(表3)
CINPガイドラインもJSMDガイドラインと同様に双極I型とII型の区別をしていない.CINPガイドラインでは,いずれの相でもQTPが1stに挙げられている.Liも維持療法で1st,躁病エピソードおよびうつ病エピソードで2ndに位置づけられており,QTPとLiを上位で推奨しているガイドラインである.しかしJSMDガイドラインで上位に推奨されていたLTG単剤ではうつ病エピソードおよび維持療法で3rdまでに推奨されなかった.その背景としては,LTGはうつ病エピソードを対象とした5つのランダム化比較試験(RCT)のうち4つはプラセボとの有意差を認めなかった.これらを重要視してCINPガイドラインでは3rdまでに推奨されなかった(4thに採用).しかしこれらを含むメタアナリシスでは有意差を認めたとの報告10)などからJSMDガイドラインでは上位で推奨されている.維持療法についてもLTG単剤では躁状態およびうつ状態の急性期には効果なく,躁病エピソードは予防しないこと,さらに各研究も偏りが大きいと推奨されなかった.OLZは躁病エピソードでは2nd,維持療法では1stで推奨されている.しかしうつ病相では3rdまでに推奨されなかった.その理由としては,OLZによるうつ病の評価尺度であるMADRS(Montgomery-Åsberg Depression Rating Scale)の改善度を詳細に検討すると,不眠,食欲不振,集中困難,自殺念慮の非coreスコアは改善するが,表出された悲しみ,記録された悲しみ,内的緊張,倦怠感,気分の感じとりにくさ,悲観的思考のcoreスコアが改善しないこと21)が挙げられている(4thに採用).JSMDガイドラインと同様に双極I型とII型を分けておらず,かつ参考研究も類似しているがLTGとOLZの位置づけが異なっていることは興味深い.VPAは躁病エピソードで1st,うつ病エピソードで2nd,CBZは躁病エピソードで2ndにそれぞれ単剤で推奨されている.他の非定型抗精神病薬は躁病エピソードではARP,PAL,RIS,ASE,CARが1stで,うつ病エピソードでARPが3rd,維持療法でARP,PAL,RISが1stでRIS-LAIが3rdで推奨されている.定型抗精神病薬のHPDも躁病エピソードで2ndに位置づけられている.
新規抗うつ薬の位置づけとしては,本邦未発売であるOLZとFLXの合剤がうつ病エピソードの1stに,SSRIであるESCまたはFLXの付加療法がうつ病エピソード,維持療法での2ndに挙げられSSRIの使用も推奨されている.またCINPガイドラインは繰り返すように双極I型も対象にしているが,うつ病エピソードの3rdで三環系抗うつ薬であるイミプラミンが推奨されている.Cohn, J. B. ら7)の少数かつ短期間の研究から推奨されているようであるが,三環系抗うつ薬は躁転の危険性から使用は避けるべきであろう.またCINPガイドラインで興味深いのはアロプリノールやセレコキシブなどの向精神薬以外の薬剤が比較的多く取り上げられていることである.紙幅の関係で詳細には紹介できないが,本邦での保険適用を考慮しても使用可能なものがあり,場合によっては使用を検討する価値があると思われる.
以上,JSMDガイドラインを中心に3つのガイドラインを簡単に紹介し比較した.JSMDガイドラインと他のガイドラインとの共通項としてはLiおよびQTPがいずれの病相でも上位に推奨されていることある.相違点としてはJSMDガイドラインでは上位で推奨されているLTGおよびOLZが他のガイドラインでは病相によっては3rdまで推奨されていないことである.同じ臨床研究を参照していてもガイドラインにより評価が異なるのは興味深い.このようにガイドラインを比較すると,治療薬の利点や欠点が浮き彫りになり,臨床での薬剤選択の参考となる.
II.双極II型障害に対する抗うつ薬,特に新規抗うつ薬の使用について
双極性障害,特に双極II型障害に対しての抗うつ薬使用については意見が分かれるところである.本稿ではこれまでに各ガイドライン上での抗うつ薬の位置づけを紹介したが,ここでは本邦では実際にどの程度双極II型障害に対して抗うつ薬が使用されているのかを紹介し,次に近年の双極II型障害に対する新規抗うつ薬の研究を紹介する.
古関ら14)による調査では,双極II型障害患者149名中34名(23%)に,双極I型障害患者にも62名中8名に(13%)に抗うつ薬が使用されていた.Terao, T. ら20)の報告ではさらに使用率は高く,双極II型障害患者399名中195名(48.9%),双極I型障害患者ですら191名中55名(28.8%)に使用されていた.使用薬剤はほとんどが新規抗うつ薬であった.これらの結果から,本邦では双極II型障害に対し新規抗うつ薬が比較的多く使用されている現状が明らかになった.
双極II型障害に対する,新規抗うつ薬の有効性・安全性に関する近年のRCT研究を紹介する.うつ病相に関しては,Altshuler, L. L. ら1)は142名の双極II型うつ病患者をLi単剤,SER単剤,Li+SERに割り付け,反応率・躁転率を16週間追跡し,反応率はそれぞれLi 67.4%,SER 73.3%,Li+SER 47.9%で,躁転率はLi 14.3%,SER 17.8%,Li+SER 10.4%であり,それぞれ有意差は認めずLiとSERは同等であると報告した.Amsterdam, J. D. ら4)の試験では,双極II型うつ病患者をLi単剤(64名),VEN単剤(65名)に割り付けて12週間追跡した.その結果,躁転率はLi 7.8%,VEN 3.1%でLiが高率であったが有意差を認めず,反応率はLi 34.4%,VEN 67.7%(P=0.0002),寛解率はLi 28.1%,VEN 58.5%(P=0.0007)と反応率および寛解率はVEN群が有意に優れていた.
維持療法の研究としては,双極II型うつ病患者でそれぞれ反応したLi単剤(15名),VEN単剤(40名)症例を6ヵ月追跡した.その結果うつ再燃率はLi 26.7%,VEN 7.5%とLiが高かったが有意差は認めず(P=0.079),両群とも躁転を認めなかった3).さらにAmsterdamら2)はFLXにより寛解した双極II型うつ病患者を対象とし,Li単剤(26名),FLX単剤(28例),プラセボ(PLB)(27名)に割り付け50週追跡した.うつ再燃再発率はLi 57.7%,FLX 32.1%,PLB 51.9%であり有意差は認めなかった(P=0.14).しかし,FLX群はLi群に比べうつ再発までの日数が有意に延長することが示された(hazard ratio=0.4,95%CI 0.2~0.9,P=0.04).ただし,もともとFLXが有効であった患者が対象であったことに留意して評価する必要がある.
おわりに
JSMDガイドラインの薬物療法を中心に紹介し,近年発表されたCANAMTおよびCINPガイドラインと比較した.双極II型障害の臨床での広がりに反し,薬物療法のエビデンスに乏しい.そのためJSMDおよびCINPのガイドラインは双極I型とII型を区別しておらず,CANMATでも躁と軽躁病エピソードは区別されていない.このことはガイドラインを参照するときに留意すべきである.
3つのガイドラインとも,いずれのエピソードでもQTP,Liの推奨度が高く,この2剤が臨床で推奨される.しかしJSMDガイドラインで上位に推奨されているOLZおよびLTGは他のガイドラインでは評価が異なっている.またJSMDと他のガイドラインの最大の違いが,抗うつ薬の位置づけである.他のガイドラインでは抗うつ薬,主に新規抗うつ薬の使用は認められているが,JSMDガイドラインでは使用は推奨されず,単剤での使用は推奨されない治療になっている.しかし実際の臨床では双極II型障害には抗うつ薬が使用されることは珍しくなく,近年の少数例のRCT研究ではあるがSSRIやSNRI単剤の有効性が示されつつある.そのため双極I型はともかく,II型に関しては新規抗うつ薬の使用が認容されるかもしれない.しかし双極II型障害には過少・過剰診断の問題,特に最近では過剰診断の問題があり,薬物療法の前に適切な診断をするよう心がけるべきである.
なお,本論文に関連して開示すべき利益相反はない.
1) Altshuler, L. L., Sugar, C. A., McElroy, S. L., et al.: Switch rates during acute treatment for bipolar II depression with lithium, sertraline, or the two combined: a randomized double-blind comparison. Am J Psychiatry, 174 (3); 266-276, 2017![]()
2) Amsterdam, J. D., Shults, J.: Efficacy and safety of long-term fluoxetine versus lithium monotherapy of bipolar II disorder: a randomized, double-blind, placebo-substitution study. Am J Psychiatry, 167 (7); 792-800, 2010![]()
3) Amsterdam, J. D., Lorenzo-Luaces, L., Soeller, I., et al.: Safety and effectiveness of continuation antidepressant versus mood stabilizer monotherapy for relapse-prevention of bipolar II depression: A randomized, double-blind, parallel-group, prospective study. J Affect Disord, 185; 31-37, 2015![]()
4) Amsterdam, J. D., Lorenzo-Luaces, L., Soeller, I., et al.: Short-term venlafaxine v. lithium monotherapy for bipolar type II major depressive episodes: effectiveness and mood conversion rate. Br J Psychiatry, 208 (4); 359-365, 2016![]()
5) Benazzi, F.: High frequency of bipolar spectrum in outpatients with depression. Can J Psychiatry, 49 (4); 279-280, 2004![]()
6) Bond, D. J., Noronha, M. M., Kauer-Sant'Anna, M., et al.: Antidepressant-associated mood elevations in bipolar II disorder compared with bipolar I disorder and major depressive disorder: a systematic review and meta-analysis. J Clin Psychiatry, 69 (10); 1589-1601, 2008![]()
7) Cohn, J. B., Collins, G., Ashbrook, E., et al.: A comparison of fluoxetine imipramine and placebo in patients with bipolar depressive disorder. Int Clin Psychopharmacol, 4 (4); 313-322, 1989![]()
8) Dunner, D. L., Gershon, E. S., Goodwin, F. K.: Heritable factors in the severity of affective illness. Biol Psychiatry, 11 (1); 31-42, 1976![]()
9) Dunner, D. L.: Bipolar depression with hypomania (Bipolar II). DSM-IV Sourcebook vol. 2 (ed by Widiger, T. A., Frances, A. J., Pincus, H. A., et al.). American Psychiatric Association, Washington, D. C., p.53-63, 1994
10) Geddes, J. R., Calabrese, J. R., Goodwin, G. M.: Lamotrigine for treatment of bipolar depression: independent meta-analysis and meta-regression of individual patient data from five randomised trials. Br J Psychiatry, 194 (1); 4-9, 2009![]()
11) Fountoulakis, K. N., Grunze, H., Vieta, E., et al.: The International College of Neuro-Psychopharmacology (CINP) Treatment Guidelines for Bipolar Disorder in Adults (CINP-BD-2017), Part 3: The Clinical Guidelines. Int J Neuropsychopharmacol, 20 (2); 180-195, 2017![]()
12) Hirschfeld, R. M., Lewis, L., Vornik, L. A.: Perceptions and impact of bipolar disorder: how far have we really come? Results of the national depressive and manic-depressive association 2000 survey of individuals with bipolar disorder. J Clin Psychiatry, 64 (2); 161-174, 2003![]()
13) 加藤忠史: 双極II型障害は過剰診断されているか. 臨床精神医学, 46 (3); 325-329, 2017
14) 古関麻衣子, 橋本 佐, 金原信久ほか: 双極性障害における治療薬調査および世界的ガイドラインと実臨床の比較研究. Bipolar Disorder 13 (Bipolar Disorder研究会編). アルタ出版, 東京, p.29-35, 2015
15) Kraepelin, E.: Psychiatrie. Achte Auflage. Verlag von Johann Ambrosius Barth, Leipzig, 1913 (西丸四方, 西丸甫夫訳: 躁うつ病とてんかん. みすず書房, 東京, 1986)
16) Leonhard, K.: Aufteilung der endogenen Psychosen. 1. Auf. Akademie-Verlag, Berlin, 1957
17) 日本うつ病学会. 気分障害の治療ガイドライン作成委員会: 日本うつ病学会治療ガイドラインI. 双極性障害 2017 (第3回改訂). (http://www.secretariat.ne.jp/jsmd/mood_disorder/img/171130.pdf) (参照2019-05-21)
18) 仁王進太郎: 双極性障害は過剰診断されているか. 臨床精神医学, 45 (1); 63-69, 2016
19) 齋藤陽道, 小林聡幸, 菊地千一郎ほか: 双極性障害の過剰診断について―抗うつ薬の十分量投与により遷延性抑うつ状態が改善した2例―. 栃木精神医学, 34-35; 22-27, 2015
20) Terao, T., Ishida, A., Kimura, T., et al.: Preventive effects of lamotrigine in bipolar II versus bipolar I disorder. J Clin Psychiatry, 78 (8); e1000-1005, 2017![]()
21) Tohen, M., Vieta, E., Calabrese, J., et al.: Efficacy of olanzapine and olanzapine-fluoxetine combination in the treatment of bipolar I depression. Arch Gen Psychiatry, 60 (11); 1079-1088, 2003![]()
22) Yatham, L. N., Kennedy, S. H., Parikh, S. V., et al.: Canadian Network for Mood and Anxiety Treatments (CANMAT) and International Society for Bipolar Disorders (ISBD) 2018 guidelines for the management of patients with bipolar disorder. Bipolar Disord, 20 (2); 97-170, 2018![]()
23) Zimmerman, M., Ruggero, C. J., Chelminski, I., et al.: Is bipolar disorder overdiagnosed? J Clin Psychiatry, 69 (6); 935-940, 2008![]()
24) Zimmerman, M., Galione, J. N., Ruggero, C. J., et al.: Overdiagnosis of bipolar disorder and disability payments. J Nerv Ment Dis, 198 (6); 452-454, 2010![]()