2017年9月,反復経頭蓋磁気刺激(rTMS)療法の装置が皆保険制度のわが国で承認され,保険収載の方向で検討が進められている.本学会が厚生労働省からの委託を受けて,rTMS適正使用指針を策定した.本章では,適正使用指針の内容について,ワーキンググループでの議論を紹介しながら解説した.医療行為の基本的倫理原則として,善行(beneficence),無害性(non-maleficence),自律性(autonomy)および正義(justice)の4原則が知られており,rTMS療法における医療倫理の要点を整理した.rTMS療法の対象疾患(集団)は「既存の抗うつ薬による十分な薬物療法によっても,期待される治療効果が認められない中等症以上の成人(18歳以上)のうつ病」と定義される.治療法としてはセカンドライン以降の位置づけであり,抗うつ薬に比べると適用範囲が限定されている.有効性に関しては,効果量が中等度で,治療反応率は3~4割で,寛解率が2~3割と報告されている.頻度が高い副作用としては,刺激中の頭皮痛が3割程度認められ,特に運動閾値の高い症例では対策が必要となる.重篤な副作用としては,けいれん発作が挙げられ,危険率は0.1%未満であるが,リスク最小化のための事前の対策が必要となる.絶対禁忌は刺激部位に近接する金属や埋設型医療機器と,心臓ペースメーカーであり,rTMS療法を実施することはできない.相対禁忌事項に該当する症例に対するrTMS療法は,ベネフィットがリスクを上回り,患者本人の同意が得られれば,総合病院において実施可能である.適応外使用の常態化を抑止するために,指針のなかで適応外の具体例を提示している.rTMS療法の臨床導入がわが国のうつ病医療をどのように変えるのか,適正使用指針が適正使用を促進するのか,注視していく必要がある.
2)神奈川県立精神医療センター
はじめに
2015年,本学会のECT・rTMS等検討委員会において,反復経頭蓋磁気刺激(repetitive transcranial magnetic stimulation:rTMS)に関する意識調査を実施した7).調査対象は全国の専門医研修施設であり,回収率は53.9%(711施設)であった.日本でもrTMSの臨床応用をめざすほうがよいとする考えが60%認められ,ガイドラインが必要という考えが90%,トレーニングセミナーが必要という意見が63%認められた.うつ病rTMSの臨床導入における懸念事項としては,治療エビデンスが不十分とする意見が63%,既存の治療法との適応の違いが不明瞭とする意見が56%認められた.
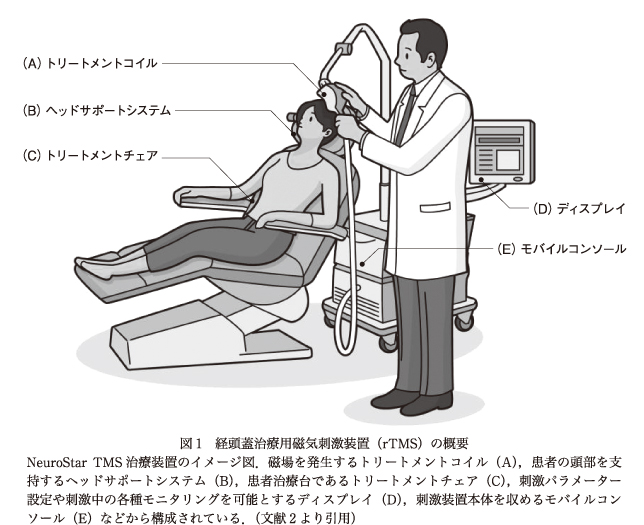
2017年9月,NeuroStar TMS治療装置(米国Neuronetics社)(図1)がわが国でも承認された.米国食品医薬品局(Food and Drug Administration:FDA)の承認から9年ほど遅れての承認となった(デバイス・ラグ).承認の条件として,専門学会による適正使用指針の策定が求められた.本学会が厚生労働省からの委託を受けて,rTMS適正使用指針策定のためのワーキンググループ(WG)が構成された.2017年10月より2018年3月にかけて計7回のWG会議が実施されて,適正使用指針が策定された2).2018年6月には,本学会主催で,第一回のrTMS実施者講習会が開催された.本稿では,WGでの活発な議論を踏まえて適正使用指針の背景にある考え方を紹介したい.なお,適正使用指針の実施施設基準と実施者基準については,他稿をご参照いただきたい.
I.医療行為の基本的倫理原則
rTMSの適正使用を考えるうえで,医療行為の基本的倫理原則に立ち返ることは有意義である.善行(beneficence),無害性(non-maleficence),自律性(autonomy)および正義(justice)の4原則がよく知られているところである.端的に言えば,善行は患者に有益であること(有効性)で,無害性は患者に害を与えないこと(安全性)である.自律性とは,個人の意思を尊重することであり,インフォームド・コンセントのプロセスも含まれる.正義とは,公平であること,社会通念に合致することである.需要と供給のアンバランスや,乱用や適応外使用などは正義の逸脱と位置づけられる.表1では,電気けいれん療法(electroconvulsive therapy:ECT)3)との対比で,rTMSにおける医療倫理の4原則を整理した.善行において,有効性が確認されている対象集団に限定してrTMSを実施することが倫理的な医療行為と考えられる.無害性においては,rTMS自体の侵襲性は低いものの,絶対禁忌を除外して,相対禁忌を適切に判断できることが求められている.また,うつ病rTMSの刺激プロトコールは国際安全基準4)の上限に位置しており,過剰刺激などのプロトコール違反や相対禁忌症例では,けいれんのリスクが高まることを正しく認識する必要性がある.自律性に関しては,患者自身や家族がrTMS療法について判断するための情報が限定的または歪曲されていることが問題となる.このため,適正使用指針の参考資料として,患者・家族への説明文書のひな形を作成した.正義では,市場原理に基づく乱用や国民皆保険制度を背景とした適応外使用の常態化に関する懸念を挙げた.医療倫理の観点において,これらの点はいずれも適正使用指針を策定するうえで重要な側面となった.
II.機器概要
rTMSは,変動磁場を用いて大脳皮質に渦電流を誘導し,ニューロンを刺激することにより,低侵襲的に大脳皮質や皮質下の活動を修飾できる技術である.2017年9月にわが国でもうつ病に対する治療装置として承認を受けた.品目名は経頭蓋治療用磁気刺激装置(rTMS)であり,医療機器の位置づけは高度管理医療機器(クラスIII)および特定保守管理機器である.クラスIIIということは,人工透析器,人工呼吸器と同じ分類であり,ECT装置もわが国ではクラスIIIである(2018年12月,米国FDAはECT装置をクラスIIに変更した).
わが国で最初に承認されたNeuroStar TMS治療装置の特徴は,①刺激コイルの冷却が不要であること,②運動閾値の測定に際して筋電図を用いず,目視判定に基づく独自のアルゴリズムを採用していること,③刺激部位の同定にナビゲーションは用いず,固定値に基づく計測手法を採用していること,④刺激コイルと頭皮の接触センサーを用いており,セッションごとに接触センサーを新品と交換する必要性があること,などが挙げられる.刺激コイルの冷却が不要であることは,刺激コイルのエネルギー効率のよさを示しており,画期的といえる.
III.対象疾患(集団)
対象疾患は,「既存の抗うつ薬による十分な薬物療法によっても,期待される治療効果が認められない中等症以上の成人(18歳以上)のうつ病」と定義される.ここで言ううつ病とは,ICD-10に準拠すると,中等症以上のうつ病エピソード(F32.1,F32.2)[296.22,296.23],および反復性うつ病性障害(F33.1,F33.2)[296.32,296.33]となる([ ]内はDSM-5のコードを示す).抗うつ薬による十分な薬物療法をどのように定義するべきか,WGで議論を重ねた.FDAが審査したRCTデータにおいて,1剤の抗うつ薬に対する抵抗性を示した群と2~4剤の抗うつ薬に対する抵抗性を示した群に分けて解析したところ,1剤抵抗性群のHAM-D24の効果サイズは0.83を示し,2~4剤抵抗性群の0.26よりも明らかに高い効果サイズを示すことがFDAの会議で議論された.rTMS療法においても,多剤抵抗性を示す難治性のうつ病患者の治療成績は決してよくないことが示された.このことより,WGでは「1剤以上の抗うつ薬の至適用量を十分な期間投与した」ことを十分な薬物療法と定義した.言い換えるならば,セカンドライン以降としての位置づけである.抗うつ薬に対する低耐性の症例については,副作用のために十分な薬物療法を実施できなくても,rTMS療法の導入は可能となる.しかし,抗うつ薬に対する抵抗感などからファーストラインとしてのrTMS療法を希望する場合には,薬物療法を優先すべきである.
気分障害のなかでも,双極性障害,軽症うつ病エピソード,および持続性気分障害に対してrTMS療法を実施することができないことは十分に留意する必要性がある.さらに精神病症状や切迫した希死念慮を認める重症うつ病エピソードについてもrTMS療法の適応はない.つまり,病型や重症度,病期によってもrTMS療法の適応範囲が限定されており,適応範囲の広い薬物療法と異なっている.
IV.有効性と治療上の位置づけ
有効性に関しては,①効果量,②治療反応率,③寛解率,④再発率の観点から整理しておくと,インフォームド・コンセントの際に説明しやすいと考えられる.わが国において,医薬品の臨床試験の実施の基準に関する省令(GCP省令)に準拠したうつ病rTMS療法の有効性試験は実施されていないため,海外のデータに頼ることとなる.これまでに報告されたメタ分析における有効性の効果量は,0.395)~0.556)とおおむね中等度である.薬物療法の効果量との明らかな差は認めないが,ECTの抗うつ効果には及ばない1).rTMS療法の治療反応率に関しては,薬物療法のアドオンとした場合に30~40%といわれている.寛解率は20~30%と報告されている.rTMS療法反応者の自然経過において,6~12ヵ月の間での再発率が10~30%と推定されている.抗うつ薬の効果が不十分な症例に対して,薬物療法と同等の効果量を示し,その3~4割が治療に反応するということは一定の臨床的意義を認めるが,有効性の限界についても認識してrTMS療法を選択する必要性がある.
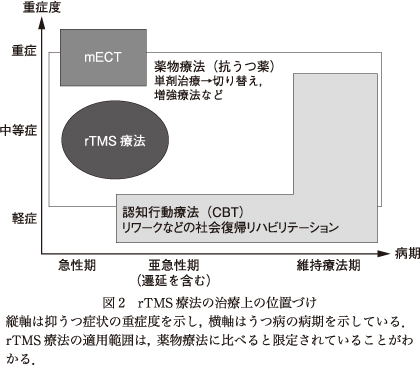
rTMS療法の臨床導入によって,わが国における従来のうつ病医療はどのように変わる可能性をもっているのか,検討したい.それはつまりrTMS療法の治療上の位置づけを考えることとなる.図2において,縦軸は抑うつ症状の重症度を示しており,横軸は急性期から維持療法期までの病期を示している.薬物療法は最も広い守備範囲を示しており,ファーストライン治療となるが,治療抵抗性群に対しては多剤併用や適応外使用の課題がある.最重症例の急性期に限定して実施されるのが修正型電気けいれん療法(modified electroconvulsive therapy:mECT)である.維持療法期(軽症例では急性期も)を中心に活躍するのが,認知行動療法(cognitive behavioral therapy:CBT)やリワークなどの社会復帰リハビリテーションである.そのようなうつ病医療の現状を考えると,mECTを実施するほど重症ではないが,CBTやリワークを継続することが難しい(亜)急性期の患者群がrTMS療法の位置づけと推測される.また,顕著な副作用による薬物低耐性の症例に対する治療選択肢としてもrTMS療法は有意義である.rTMS療法の相対禁忌に該当する一部の脆弱な集団として,妊娠や重篤な身体疾患の併発症例が挙げられるが,薬物療法やmECTのリスクが上回る場合にrTMS療法の存在意義が認められるであろう.以上のように,rTMS療法が薬物療法やmECTを補完しながら,維持療法期への移行を促進する手段の1つになりうるだろうと期待される.
V.副作用とその対処方法
rTMS療法の副作用は,①頻度が高い副作用,②重篤な副作用,③その他の副作用(低頻度から頻度不明)の3種類に分けて整理した.頻度が高い副作用としては,刺激中のものと刺激直後のものが多く,初回セッションから数回目までは事前に想定しておく必要性が高い.刺激中の副作用としては,刺激部位を中心として生じる頭皮痛(または刺激痛)と,末梢神経(顔面神経や三叉神経など)や筋群(頭皮,顔面など)の刺激による刺激部位からやや離れた同側顔面領域の不快感の2つが挙げられる.出現頻度は30%前後であるが,白人種に比べて運動閾値が高いとされる東アジア人種では,その分,刺激強度が強くなり,これらの副作用は欧米での報告よりも高くなる可能性が推測される.痛みが顕著な場合には,一時的に刺激強度を下げて,慣れが生じた段階で本来の刺激強度に上げていく方法や刺激点は固定したまま渦電流の向き(刺激コイルの方位角)を変える方法などが対策として挙げられる.刺激直後の副作用としては,刺激中,同じ姿勢を維持することによる頸部の凝りや痛みが10%程度認められ,初期の頸部固定の角度などを慎重に決定する必要性がある.刺激との時間的因果関係が必ずしも明瞭ではない副作用として,頭痛の増悪が挙げられる.出現頻度は10%程度であり,持病の頭痛の増悪という形で現れる場合もあるし,刺激部位の違和感がしばらく残存するような頭痛もある.痛みが強く持続する場合には,鎮痛薬を使用することが推奨される.
次に,重篤な副作用であるが,けいれん発作(0.1%未満)とそれに類似した失神発作(頻度不明)が挙げられる.出現頻度は低く,抗うつ薬によるけいれん誘発率(0.1~0.6%)よりも高いわけではない.しかし,活動電位を反復性に誘導するというrTMS療法の方法論において,けいれん発作との因果関係は抗うつ薬よりも明瞭といえる.また,けいれん発作よりも,自律神経反射としての神経調節性失神が疑われる症例報告もなされており,両者の鑑別が必要となることもある(心原性失神と異なり,神経調節性失神の重篤度は低い).rTMSによって惹起されたけいれんの典型例は,刺激と反対側の上肢に始まり全身に拡大するジャクソン型の発作である.このため,刺激中のモニタリングのなかで,右手から右上肢の領域に刺激と一致した筋収縮が起こっていないかどうかを確認することは重要である.rTMSにより惹起されたけいれんが重積したり,てんかん原性を新たに獲得した症例はこれまでに報告されておらず,基本的には状況関連性発作(機会発作)である.このため,けいれん誘発に関しては,事前のリスク評価(相対禁忌)と対策を適切に行い,その併発症(嘔吐物誤飲,口腔内咬傷,転倒・転落による外傷など)への迅速な対応ができる準備(医療連携体制を含め)を整えておく必要性がある.また,前述したように,うつ病のrTMS療法のプロトコールは国際安全基準の上限となっており,臨床場面での安易な過剰刺激(刺激強度や総パルス数)はけいれんリスクを増大させるものであり,十分な注意が必要である.
その他の副作用としては,rTMS療法の物理的影響によるもの,既往症の増悪,精神症状や認知機能の変調などが含まれている.rTMS療法の際に生じるクリック音による急性音響性難聴としての聴力低下や,頭皮に接した磁性体(ヘアピン,脳波電極など)の加熱による局所熱傷などは,rTMS療法の物理的影響によるものである.聴力低下に関しては,患者も実施者もともに耳栓を使用する必要性がある.TMSパルスのパルス幅は200~300 μ秒と短いため,実際のクリック音を過小評価する傾向があるといわれている.このため,自覚的にはこれくらいの音量なら大丈夫と思っていても耳栓は使用したほうが安全である.rTMS療法による既往症の増悪としては,耳鳴り,めまいの増悪に加えて,最近北米では網膜剝離の増悪症例も複数報告されている.既往歴のチェックと事前の説明が大切となる.rTMS療法による躁転のリスクは1%弱とされているが,rTMS療法によって躁転が惹起されて双極性障害へと診断変更となる可能性についても事前に説明する必要がある.双極III型障害で認められるような抗うつ薬で誘発される高揚感が,rTMS療法単独で生じるのかどうか,コンセンサスには至っておらず,今後の知見の集積が求められている.認知機能に関しては,mECTのように一過性の記憶障害をきたしたという報告はなく,実行機能や作動記憶を一過性に改善させるという報告もある.
適正使用指針の参考資料5には,rTMS療法の副作用チェック表が添付されている.こうしたチェック表を作成して,セッションごとに記録をすることが推奨される.
VI.禁忌(絶対禁忌,相対禁忌)
rTMS療法の絶対禁忌(表2の1)は,刺激部位に近接する金属(人工内耳,磁性体クリップ,深部脳刺激・迷走神経刺激などの刺激装置)と心臓ペースペーカーの2つが挙げられており,これらに該当する場合はrTMS療法を実施することはできない.NeuroStar TMS治療装置の添付文書を参照すると,TMSコイルから30 cm以内の金属や装置は絶対禁忌となっているが,それより距離が離れていれば相対禁忌であり,心臓ペースメーカーは相対禁忌に含まれている.国際的な安全ガイドラインを参照しても,迷走神経刺激装置と心臓ペースメーカーは装置の近くでTMSコイルを作動させなければ安全であるとされ,相対禁忌として位置づけている.WG会議では,これらの事項を吟味して話し合ったが,前述の30 cmルールにしても安全ガイドラインにしても,十分な実証実験が示されているとは言い難いという意見が強かった.インプラント医療装置のなかでも心臓ペースメーカーは不具合により致死的になりうるため絶対禁忌に含めるべきであるという意見が採択された.心臓ペースメーカー装着者へのrTMS療法実施に関して,わが国では諸外国よりも厳しい基準を設定することとなったので,改めて注意を喚起したい.今後,海外において,心臓ペースメーカー装着者に対するrTMS療法の安全性のエビデンスが確立された場合には,将来的に指針改定を行う余地は残されている.
相対禁忌(表2の2)に該当する症例については,多くの診療科での院内対応が可能な一般病院(総合病院)において,rTMS療法を実施できる可能性がある.これまでの臨床研究では除外されていたハイリスクの患者群に対して,ベネフィットがリスクを上回ると判断されて,かつ患者自身の同意が得られるならば,rTMS療法実施の可能性が開かれている.WG会議では,てんかん患者やけいれん発作の既往がある症例に関する位置づけについて繰り返し議論された.国際的には,てんかん患者に対するrTMS研究(低頻度刺激が主流だが,高頻度刺激も含まれる)も相当数実施されており,安全性への懸念が示されたことはなく,てんかん患者においてrTMSによるけいれん誘発率が際立って高いというエビデンスもない.これらのことを配慮して,けいれん発作の既往は絶対禁忌ではなく,相対禁忌と位置づけることが妥当であると判断された.これによって,うつ病を併発したてんかん患者も同意すれば総合病院においてrTMS療法を受けることができる.しかし,てんかん患者に対する高強度の高頻度刺激が先行論文と同程度に安全なのかどうかは今後知見を集積していく必要性が高い.
けいれん発作の閾値を低下させる薬物については,広範囲に捉えればSSRIなども含まれることになるが,診療所や精神科単科病院でのrTMS療法実施も想定して,けいれん閾値低下作用が明らかなものに限定して相対禁忌とすることになった.抗うつ薬では,三環系抗うつ薬とマプロチリンについては薬剤変更で対応するか,どうしても変更が困難な場合には総合病院で実施という形になる.抗うつ薬以外では,テオフィリンやメチルフェニデートの併用には注意を要する.
義歯・インプラントについては従来のものは禁忌に該当しないが,着脱可能なものは外しておくのがよい.ただ,最近の磁力装着するタイプの義歯やインプラントに関しては,磁性アタッチメントのキーパー(ステンレス製金属)が歯根部に固定されて着脱できないため,相対禁忌に含まれている.日本磁気歯科学会のウェブサイトによると,キーパーによってMRI画像の歪みは生じるものの安全性には問題ないとしている.rTMS療法は変動磁場を反復的に用いるため,誘導される電流量はMRI(静磁場主体)よりも多いので,相対禁忌として安全性のデータを蓄積する必要性があると判断された.関連学会による指針内容のレビューのなかで,頭蓋内のチタン製品(動脈瘤クリップや頭蓋骨弁固定用プレート)については安全性が確認されているので禁忌に含めなくてよいのではないか,という意見が脳外科領域より提出されて,WG会議で議論した.うつ病に対するrTMS療法の刺激プロトコールが,脳外科領域で検証されたプロトコールよりも高強度であることを配慮して,相対禁忌から開始して総合病院で安全性データを蓄積することとなった.
相対禁忌の項目のなかで,将来的に明らかな安全性情報が蓄積された場合には,指針改訂によって相対禁忌から除外できる項目も出てくると考えられる.相対禁忌項目のなかで,妊娠と重篤な身体疾患の合併については,薬物療法やmECTに優るrTMS療法の優位性があるかもしれず,臨床導入された後の検討が待たれる.
禁忌項目の事前スクリーニングに用いるための質問票が,適正使用指針の参考資料5に示されているので活用していただきたい.
VII.反復経頭蓋磁気刺激(rTMS)の適応外の具体例
WG会議には,厚生労働省と医薬品医療機器総合機構(PMDA)からもオブザーバーとしての参加があり,適宜意見交換を行いながら指針策定作業を進めた.適応外使用の常態化を抑止するために,指針としては幾分異例ながらも,適応外の具体例を列挙して,医療者にも患者・家族にも明瞭にわかるような工夫を行った.指針には8項目の具体例が記載されている(表3).
同一のうつ病エピソードにおいて,2クール目のrTMS療法を実施することはできない.また,1クール6週間を超えたrTMS療法の有効性のエビデンスもない.明らかな認知症や器質性あるいは症状性の気分障害も適応外である.これについては関連学会からのレビューにおいて,脳波と脳画像検査(CTまたはMRI)はrTMS療法を実施するうえでの必須検査に設定するべきとの指摘が2学会より寄せられた.抗うつ薬開始時の事前検査の状況や,諸外国での状況も調査しつつ,WG会議で議論を重ねた.規定の講習会を受講した精神科専門医が器質性あるいは症状性の気分障害を疑った際には鑑別に必要となる諸検査を実施すべきであるが,全症例一律に実施するものではないという精神科専門医の判断を重視する形となった.
ICD-10コードのF4圏(適応障害を含む神経症性障害,ストレス関連障害および身体表現性障害),F6圏(成人のパーソナリティおよび行動の障害),F8圏(広汎性発達障害),F9圏(多動性障害)に併発する不安抑うつ症状についても議論が重ねられた.中等症以上のうつ病エピソードの基準を満たさないものは適応外であることに異論はなかった.しかし,基準を満たしていれば併存症例でもrTMS療法を実施できるかどうかが争点となった.こうした併存症例も相対禁忌のハイリスク群と同様にrTMS療法の臨床研究では対象とならない臨床集団なので,rTMS療法の新たな可能性を検証することにつながるかもしれない.議論の末,併存症例であっても,中等症以上のうつ病エピソードの基準を満たすと精神科専門医が判断すれば,rTMS療法の対象になりうるという結論に至った.
病期に関しては,中等症以上のうつ病エピソードの回復期にあり復職支援デイケア(リワーク)などに通所可能な程度に回復している時期にはrTMS療法の適応はない.つまり,リワークプログラムに通所しながら,rTMS療法を受けるというイメージは成り立たず,rTMS療法で改善したのちにリワーク導入という順番が想定されている.
将来的にrTMS療法の適応範囲を拡大していくためには,臨床現場での適応外使用ではなく,臨床研究法に基づいた臨床研究や先進医療Bなどにおける検証が求められていることは言うまでもない.
おわりに
本稿では,rTMS療法の適正使用指針の内容について,施設基準と実施者基準以外の部分を中心として,WG会議での議論も踏まえて概観した.限られた紙幅のなかで,紹介できなかった議論も多々あるが,そのなかで外来rTMS療法の患者負担について最後にふれておきたい.頻繁な外来通院が負担となり,病状悪化や回復阻害につながる可能性も念頭におく必要性がある.入院でのrTMS療法実施の選択肢を確保しておくことも重要と思われる.その一方で医療経済的観点からは,高騰する医療費削減に向けて入院費用を減らすことが最重要であり,交通の便がよい診療所において外来rTMS療法を促進することも大切な取り組みになるであろう.
rTMS療法がわが国の既存のうつ病医療をどのように修飾するのか,適正使用指針は適正使用の促進に貢献するのか,自由診療のあり方がどのように変わるのかなどrTMS療法の臨床導入後に検証すべき事項は少なくない.厚生労働省から企業側に対して本格的な市販後調査の実施も指示されており,各地域の医療機関からの協力も重要になってくる.rTMS療法がわが国の国民皆保険制度のなかで,どのような形で普及していくのか,世界の研究者・臨床家たちも注目している.
なお,本論文に関連して開示すべき利益相反はない.
1) Chen, J. J., Zhao, L. B., Liu, Y. Y., et al.: Comparative efficacy and acceptability of electroconvulsive therapy versus repetitive transcranial magnetic stimulation for major depression: a systematic review and multiple-treatments meta-analysis. Behav Brain Res, 320; 30-36, 2017![]()
2) 日本精神神経学会新医療機器使用要件等基準策定事業rTMS適正使用指針作成ワーキンググループ: 平成29年度新医療機器使用要件等基準策定事業 (反復経頭蓋磁気刺激装置) 事業報告書. 2018 (https://www.jspn.or.jp/uploads/uploads/files/activity/Guidelines_for_appropriate_use_of_rTMS.pdf) (参照2019-02-16)
3) Ottosson, J. O., Fink, M. (中村 満訳) : 電気けいれん療法の実践的倫理. 星和書店, 東京, 2006
4) Rossi, S., Hallett, M., Rossini, P. M., et al.: Safety, ethical considerations, and application guidelines for the use of transcranial magnetic stimulation in clinical practice and research. Clin Neurophysiol, 120 (12); 2008-2039, 2009![]()
5) Schutter, D. J.: Antidepressant efficacy of high-frequency transcranial magnetic stimulation over the left dorsolateral prefrontal cortex in double-blind sham-controlled designs: a meta-analysis. Psychol Med, 39 (1); 65-75, 2009![]()
6) Slotema, C. W., Blom, J. D., Hoek, H. W., et al.: Should we expand the toolbox of psychiatric treatment methods to include Repetitive Transcranial Magnetic Stimulation (rTMS)? A meta-analysis of the efficacy of rTMS in psychiatric disorders. J Clin Psychiatry, 71 (7); 873-884, 2010![]()
7) 高橋 隼, 鬼頭伸輔, 中村元昭ほか: 反復経頭蓋磁気刺激療法の適正使用に向けた取り組み―うつ病に対するrTMS療法の意識アンケート調査から―. 精神経誌, 第113回日本精神神経学会学術総会特別号; S382, 2017