精神疾患で休業した復職者の支援に際して精神科医が産業医を担当する場合は,精神疾患への理解が深いため治療に役立つ職場情報の主治医への提供など,再燃・再発予防に有益な連携がとりやすい.さらに復職者と職場関係者の通訳の役割を果たし,相互理解を促進し復職後の適応への支援ができる利点がある.支援の際は,個別支援が職場全体の支援ともなるよう注意が必要である.集団力動の知識や傾聴技術の啓発は,職場の人間関係の良化につながり健全な職場形成に寄与する.加えて担当業務の明確化や職務ローテーションなど,公正・公平な業績評価ができ職場運営のインフラとなる職場制度の整備支援をする.個別対応の基本は,配慮はする(適性配置・指導・教育)が遠慮はしない(業務実績のルールに基づく適正評価)ことである.短時間・短日勤務制度など就業継続に役立つ制度整備支援も欠かせない.事業者(労務管理者)と労働者のいずれからも中立性・独立性を守る産業医の立場は主治医と異なるため,産業医と主治医は兼務しないようにしたい.一方で主治医と立場の異なる産業医の経験は,現在社会的要請の大きな職場のメンタルヘルス対策に寄与できるだけでなく,精神科医としての能力向上にも役立つように思う.
はじめに
本誌の主な読者は,精神科(専門)医と考えられる.よって精神科医が産業医となることを前提として論を進める.産業保健分野では,今回のテーマであるうつ病の復職後の支援を含め精神疾患にり患した社員への対応が求められている.そのため企業が産業医を求める場合も精神科を専門とする医師に依頼することが増えているように感じる.しかし産業医に求められる役割は,臨床医に求められる役割と異なる.この理解のないまま産業医の立場で社員の主治医として臨床を行うとトラブルにつながる可能性がある.そこでまず産業医の役割と臨床医の役割の違いを述べる.続いて精神科医が産業医となる利点を留意点と合わせ述べ,精神科医が産業医としてうつ病からの復職後の支援を行う際に,より貢献できる点を中心として私見を述べる.
I.臨床医(主治医)と産業医の役割
臨床医(以下,主治医と記載)は,本人との診療契約により診療行為を行う.本人の利益を第一とし,精神科の場合本人の現実検討能力が低下・消失している場合などの例外はあるが,基本的に本人の意向に基づき考え対応する.一方,産業医は事業者との契約により,事業者が担務する役割の一部を労働安全衛生法に基づき担う.産業医は,労働者の健康管理などを行い,事業者の安全配慮義務履行の支援をする.安全配慮義務とは,労働者の就業に伴い予想される安全・健康面のリスクに対して,事業者がリスク回避対策を行う義務である.そのため安全配慮上の必要があると判断すれば,産業医は本人の意向に沿えなくとも事業者に本人の就業に制限を加える(残業を禁止する,交代勤務を禁止するなど)意見具申する立場に立つ.産業医は企業から報酬を得ているが,判断の中立性・独立性が求められ,その医学的判断はいかなる利害対立からも影響を受けてはならない3).
そもそも企業が産業医として精神科医を求める理由は,メンタルヘルスに問題を抱えた社員には身体科の医師よりも精神科の専門医のほうがより適切な判断対処を行うと考えているからだと思われる.しかし専門医のより適切な判断対処は,本人(の治療)の視点にとってより適切ということであり,会社の都合や事情を勘案して会社の視点としてより適切という意味での適切ではない.産業医の判断は,主治医と異なり労働者(相談者)の意向に必ずしも沿ったものにならないこともあるが,同時に必ずしも事業者の意向に沿ったものにならないこともある.この中立性・独立性の立場を企業と事前に確認しておかないとトラブルの要因となる.
中立性確保の工夫として入院精神分析療法の分野で編み出された精神療法医と病棟主治医の分離の考え方が参考になる2).病棟主治医は,必要に応じ本人との面接だけでなく,病棟での生活を観察し,病棟スタッフとのカンファレンスをもつなどして本人の状態を理解し,直面化など本人への管理的対応を行い,それらの情報を精神療法医に伝える.精神療法医は,時間や場所を明確にした治療構造のなかでのかかわりが中心となり,秘密の保持も厳格に考える.産業医は直接管理的対応を行わないが,病棟主治医に近い立ち位置がよいと考える.本人だけでなく上司や人事担当者など関係者とも連携し,職場情報を主治医へ伝える.同時に職場関係者の本人に対する理解を助け,有益な対応ができるように支援する.事業所の近隣の医院などの場合,産業医を担当している事業所の労働者から治療の依頼を受けることもあるかもしれない.応召義務もあるため拒否することが問題となる可能性もある.そのため,産業医となる事業所の労働者を診察する場合は,緊急時一時的対応に限定し,その後は速やかに他医に紹介するなどのルールを事前に取り決めておきたい.
産業医の経験は,主治医としての自身の立ち位置を別の視点からみることになる.それは主治医の役割の明確化となり,能力の向上につながる(逆に産業医を担当する事業所以外の労働者の主治医経験は,別の視点を与え産業医としての能力向上につながる).この視点の移動を融通無碍に行い対応することができれば理想的だろうが,そのような対応は労働者にとっては場あたり的対応に終始する信頼のおけない産業医もしくは主治医とみえることになろう.そのため実務上,医師自身のなかで両者の視点をもつことはよりよい対応を生み出す可能性を高めるが,一人が両方の対応を同時に兼任することは実現不可能と感じる.
II.産業医としての日常活動
1.職場の人間関係の良化
職場の人間関係がよいことは,快適な職場環境の重要な要因と思われる.人間関係がよいとは,お互いを支援・活性化する形でかかわり合いの緊密性が高い状態である.組織の有効性は,個性・能力の異なる人々の交流が,新たな知識の創発につながる可能性を高める点にある.そのような有効性は,各個人のかかわり合いが緊密であるほど高まる.一方で同質性の高い集団は,保守的になりやすく新たなものを受け入れにくくなり,逆に創発の阻害要因となる.そこで同質でない者とのかかわり合いをよくすることが重要となる.(精神科医でもある)産業医であれば,例えば発達障害傾向のある労働者の特徴などを職場の人に説明することで,自分とは異なる他者の理解を支援することが可能である.いわば職場の通訳の役割を果たすことができる.
経営学者バーナードによれば,組織には3つの要素がある1).共通の目的,協働意欲,コミュニケーションである.共通の目的は,その組織の存在目的である.協働意欲とは,その目的を達成するために一緒に働く意欲である.コミュニケーションは,その2つの要因を結びつけるものである.組織が大きくなり,細分化されるに従い,自身の役割と共通の目的との関係がみえにくくなる.共通の目的を実感できなくなれば,協働意欲を失う可能性もある.そのような状態を防ぐため,組織が巨大化するに従い共通の目的と協働意欲のつながりを明確にするコミュニケーションの役割の重要性が増す.組織におけるコミュニケーションは,このように組織構成の重要な要素であり,単に人間関係良化の目的のものではない.しかし良好な人間関係が基礎になければ,組織の要素としてのコミュニケーションにも支障をきたす.職場内の交流が行われなくなると,目的の共有と協働意欲の維持・向上に不可欠なコミュニケーションも失われ,労働者はバラバラに働く状況となり,組織は非効率となり不活発となる.共通の目的を実感できない労働者は,離職することもある.産業医は,組織全体の状況を把握しコミュニケーションの良化のために必要な対策助言を行うことができる.このとき,精神科医がもつ集団力動に対する知識や経験はよりよい助言を与える可能性を高める.
2.精神科主治医・職場関係者との連携
精神科医が産業医を行うことのメリットの1つに話を聴く技術(能力)の高いことが挙げられる.産業医であれば,上司や同僚・人事担当者など複数の関係者に接点をもてるため,より正確で具体的な職場状況の把握が可能となる.それらの情報と本人の認識の照合により,本人と周囲の職場状況認識の齟齬を修正する支援ができる.まず職場に対して,ルールの明示を勧めるなど認識の齟齬が起きなくなるように働きかけたい.認識のずれの修正が困難なときは,本人の自己理解(認知特性の理解)を促すことになる.同時に本人の性格特性などへの周囲の理解を深めることで,より適切な支援が可能となる.注意点は,会社の診療所で診療を行う場合を除き,産業医は主治医ではない点である.前述のとおり産業医は,会社との契約に基づき活動している.直接本人と診療契約を結んでいるわけではない.事実を確認して本人に提示することはできるが,その事実に対する本人の認知に対して積極的に修正を促すことは控えるほうがよい.修正(治療)対応(本人を職場に合わせる)があまり前面に出すぎると,会社寄りの判断をする医師と認識され,本人との信頼関係を損なうことになる.一方,本人の認識への肩入れが強くなりすぎる(職場を本人に合わせる)と会社の信頼を得られないことになる.職場環境の重要な要因となる職場の人間関係の良化を目的として,本人の認識と職場の認識の違いを確認し,その違いの修正が必要との立場を維持し,その修正の支援のための情報を主治医に提供し本人の治療に役立てていただき,より理解の深まった主治医の意見を根拠として職場の支援につなげたい.このときも産業医が精神科の専門医であれば,診療に有用な職場情報の主治医への提供,主治医の意見の妥当性の評価などが適切に行え,結果的に本人の治療の支援となる.産業医としての対応の際に治療の側面が前面に出ると,産業医は労働者から主治医と認識され,情報の扱い方にリスクが生じる.具体的には,労働者から得られた情報を産業医は安全配慮の観点から上司に伝える必要があると認識しても,労働者の同意を得ることができない場合である.もし情報を伝えず,安全配慮の措置が行われず,事故や疾病の発症が起きた場合,産業医は安全配慮義務違反の指摘を受けた事業者から任務の懈怠を問われることになる.反面,労働者の同意を得ることなく上司に伝えた場合,情報取得のあり方が問題となる可能性がある.労働者としては,一般診療と同じように認識して,産業医を主治医のように思って開示したのであれば,主治医と同様の対応をする蓋然性が生じるように思われる.
III.復職後の具体的な対応
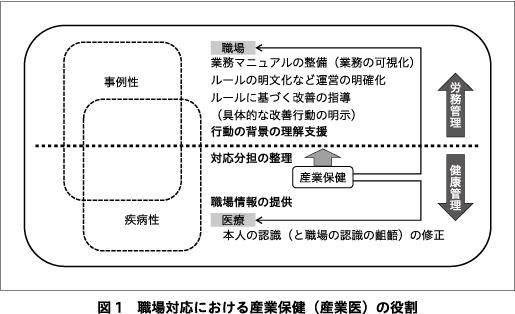
1.労務管理と健康管理(図1)
復職後の再発再燃を防ぐためには,発症の要因を特定し,その対応策を講じることが有効である.経営的視点からは,復職支援は毀損した人材資源を再生させ,再び健全な生産活動のなかに戻す経営資源管理(労務管理)である.そのため日常の労務管理上の問題(以下,事例性と記載)を発端として対応がなされることになる.勤怠不良などの事例性の要因として健康上の問題の有無の判断が産業医(健康管理)に求められる.健康上の問題(以下,疾病性と記載)なしと判断されれば,純粋に労務管理問題となり,治療でなく指導・教育の対象となる.疾病性ありとされた場合は,治療に導入される.治療により改善すれば事例性は解消されることになる.このとき疾病性発症の要因として職場要因が大きい場合は,再発再燃を防ぐため,職場要因の改善も行われることとなる.人間関係の問題や仕事の適性など疾病性とする判断が困難な事例も多いが,労務管理と健康管理部門で対応の分担を決め,職場要因の関与について労働災害と認定されるようなレベルの要因でなくとも職場環境を改善することが,働きやすく活気ある職場形成に役立つ6).一例を挙げると,「融通が利かない」「協働ができない」「自分のやり方に固執する」などの行動特性が,仕事上の問題とされた際に,発達障害傾向と関連する可能性を考え,問題点でなく,「手順を守る」「場の雰囲気に流されない」などの利点として捉え直し,適正配置する支援などである.復職後のフォローなどの産業医面談は,必要に応じて職場関係者との面談も本人同席でも同席でなくとも可能である.本人から主治医として認識されないよう配慮しながら,同時に労務管理者と一体とみなされないようにも気を配り,主治医と連携を図りながら,中立な第三者として管理者・労働者,主治医との信頼関係を築くことが重要である.
2.職場運営の留意点(表)
復職者の支援について,組織目標の実現とどのように関連するのか考えないと,職場はリハビリ機関ではないなどの反発を生む可能性が高まる.復職者が働き続けることへの支援が,周りの労働者にとっても働きやすい環境となることにつながる視点が重要となる.単に復職者の負担を軽減し,その分を周囲の同僚などに振り分けるだけでは,短期間であれば支障はないかもしれないが,ある程度長くなると,周囲の負担が過大となり,不満が大きくなる懸念がある.そこで重要なのは,他の労働者との均衡処遇の視点である5).
産業医の役割は,労務管理者が適正に仕事の管理や部下の支援ができる環境(構造)を整える支援をすることである4).具体的には,まずは各人の職務分担の明確化である.職場の各自の担当業務が明確化できれば,他者(復職者など)の業務の分担など,周囲が追加して担当する業務が明らかにできる.加えて職務をその構成要素に分け,各要素の価値を定義できれば,どの部分をどれだけできるかにより,各人の業務負担が客観化できることになる.併せて業務分担をローテーションなどにより変更すると各業務負荷も各人が実感できる.経験に基づき各人の業務負荷量が共有できれば,業務負荷の平準化も図りやすく評価の妥当性も高まる.各人の職務分担やその遂行状況が的確に把握できれば,公平・公正な評価につながる.組織としては,不調者が発生した場合のバックアップ能力も向上する.これらは労務管理者が日々の業務改善として行うことであるが,復職者の就業状況などの把握のできる産業医は,問題点を指摘し,改善を支援することができる.
復職者に対しては,仕事の流れの一本化が重要となる.特定の上長を通じた業務の流れとすることで業務の遂行状況が遅滞なく把握できる.滞留や遅れがみられる場合は早期の支援が可能となる.一例を挙げると仕事の工程表を作成して仕事の各段階での進捗をチェックできるようにする.進捗の滞りは,本人の業務遂行能力の不足している部分であり,ピンポイントで本人の能力不足を把握し支援することができれば,効率的な本人の能力向上につながる.前述したような発達障害傾向に起因するなどして能力不足の程度が大きければ,能力向上をめざすのではなく,その部分を除いた職務分掌とすることも選択肢となる.労災認定を受けるような労働負荷ではないが不調につながる仕事要因は,仕事の適性,支援不足などが考えられる.仕事の適性について考えるとき,職場関係者との緊密な情報交換のできる立場である産業医には,本人の認知による部分と実際の能力不足の部分の区別(本人の主観的評価と職場の客観的評価の比較)を正確に行うことが可能である.能力不足の面については,職場における人材育成の課題となり,認知の歪みなどは,主治医にフィードバックして治療に役立ててもらう.
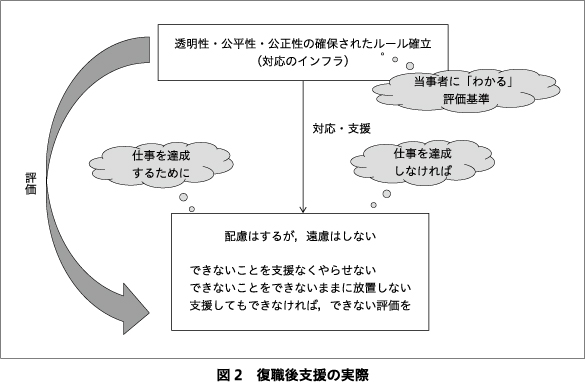
仕事を達成するために配慮はするが,仕事を達成できなければ遠慮しないことが対応の基本となる.できないことは支援なくやらせないこと,できないことをできないままに放置しないこと,ある程度支援してもできない場合は,できない評価をする,そのために評価基準を明確にする(図2).加えて産業医としては,再発再燃の防止は重要であるが,再発再燃しても再休業に至らないように対応できる面で主治医とは異なる独自な作用点を有する.業務遂行能力が低下した場合,再休業とする以外の選択肢の追加支援である.短時間勤務,短日勤務,在宅勤務などの働き方のバリエーションを増やすことができれば,就業継続の可能性が増す.
おわりに
復職後意欲低下などの症状が長期間改善しなかったが,最終的には従前の状態に改善したケースについて,自身も産業医経験をもつ主治医から,「この方は,薬物の効果があまり期待できる方ではなく,よくなったのは,職場の適切な対応と産業医の支援の結果と考えています」との意見をいただいたことがあった.私的な話で恐縮するがこのことは,産業医としての仕事を継続する大きな力となった.臨床医がこれまで述べた留意点を意識して産業医としての業務を行うことは,現在社会的要請の大きな職場のメンタルヘルス対策に寄与できるだけでなく,個々人の精神科医としての能力向上にも役立つように思う.
なお,本論文に関連して開示すべき利益相反はない.
1) 飯野春樹: バーナード組織論研究. 文眞堂, 東京, 1992
2) 岩崎徹也: 入院患者の精神療法. 精神療法の基礎(小此木啓吾, 岩崎徹也ほか編, 精神分析セミナーI). 岩崎学術出版社, 東京, p.195-246, 1981
3) 日本産業衛生学会: 産業保健専門職の倫理指針. 2000 (https://www.sanei.or.jp/?mode=ethics) (参照2020-01-11)
4) 塚本浩二: 復職後のケア. 職場のメンタルヘルス―実践的アプローチ― (日本産業衛生学会, 産業精神衛生研究会編). 中央労働災害防止協会, 東京, p.198-203, 2005
5) 塚本浩二, 西浦千尋: 治療的な復職環境構築における主治医, 産業医, 管理職の役割と会社制度設計. 最新精神医学, 17 (5); 437-442, 2012
6) 塚本浩二: 職場での対応―産業保健の役割を中心として―. 「はたらく」を支える! 職場×発達障害 (五十嵐良雄編). 南山堂, 東京, p.20-41, 2017