最近の医療裁判(医療関係訴訟)のうち損害賠償請求を中心とした民事裁判は平成11年ころから明らかな増加傾向を示し,平成16年をピークにその後やや減少横ばい傾向となったが,最近1,2年再度増加傾向に転じたようである.医療関係訴訟増減については様々な要因が指摘されており,杜撰医療事故,重大医療事故の発生とマスコミによる報道が増加の大きな要因となっていることは間違いないようであるが,精神科医療は訴訟件数自体に大きな変動はないものの,精神科特有の事情(精神科医療に対する偏見など)による危うさを指摘することが可能である.本稿では,現在の医療関係訴訟の動向と医療に対する司法判断のポイントを示しながら,長年精神科医療をディフェンスする立場で弁護活動をしてきた筆者の経験に基づき,「正当な精神科医療の擁護」と「あるべき精神科医療の模索」に資する精神医学と法の相互理解へのヒントを提示したい.
はじめに
裁判とは百科事典的定義によると,「適法・違法または権利義務の存否をめぐって争われる事件または争訟について,第三者機関(裁判所)が法を適用して,公権的に判断し,解決する作用」である1).裁判には,犯罪の成否と量刑を決める刑事裁判と,私的な権利義務について判断する民事裁判,その他行政裁判があるが,このうち本稿の中心となる民事裁判における医療裁判(医療関係訴訟)とは,「患者・家族(原告)の,医療機関,医師ら(被告)に対する,医療過誤を理由とする損害賠償請求権が,双方の主張立証活動(論争構造)を通じ,法に照らして認められるかを,専門公務員(裁判官)が判断する,法的紛争解決手続」である.このうち,精神科医療事故による医療関係訴訟は,毎年全国で約30件ほどが新規事件として発生している.本稿は,最近の医療関係訴訟を通して,精神科医療が有する課題に迫り,ひいては精神科医療従事者に対し余計な裁判沙汰回避に向けたヒントを提供しようというものである.
I.裁判と規範
裁判の定義については「はじめに」で触れたが,その裁判において適用される“法”は,「人間社会における行動規範であり,規範の実現が個人の力を超えた強制力によって確保(担保)されているもの」であり,「行動規範」には,「~してはならない」という「禁止規範」と「~しなさい」という「命令規範」があり,この行為規範に違反したときに,一定の制裁(法的責任)が予定されている.それが,刑事責任,行政責任,そして民事責任である.
刑事責任は,刑事裁判を通じ法律違反に対し一定の刑罰が課される責任であるが,医師が関係するのは,例えば,刑法211条の業務上過失致死傷罪や刑法134条の秘密漏示罪などである.行政責任は,管轄行政庁が行う医師ら資格者が受ける資格管理上の処分である.医師法第7条に規定があり,①戒告,②3年以内の医業の停止,③免許の取消しなどが予定されている.民事責任は,民事裁判を通じて,専門職の水準を逸脱する注意義務違反に対し一定の損賠賠償義務が課される責任をいう.民法709条の不法行為責任と民法415条の債務不履行責任が典型である.
II.医師の責任(信頼責任,危険責任,説明責任)
かような法的責任を考える上で,医師の責任につき格別考慮されるべき要素がある.
まず,医師には専門職倫理に立脚した責任が存在する.「responsibility」(責任)は,「respond」(応答する,返答する)から転化した言葉であり,「専門家であること」を宣言(profess)した専門家はこれに応える責任を果たさなければならない(信頼責任).すなわち,「医師は,プロフェッションとして,専門家としての高度の学識・技術を身につけていると期待され,またそうすべきである.そしてなおかつ,そのような専門家であることを,市民社会に対して宣言し,これらによって,社会から高い信頼を受ける存在であるから,その信頼に高いレベルで応えるべき」であるとされる.次に,「生命に介入する専門行為としての医師の責任」の存在も重要である.つまり,医療は常に,「結果の不可逆性と結果の重大性」と背中合わせであり,そのような危険に相応した責任を果たすべきである(危険責任)といわれるのである.すなわち,「医療過誤の特徴は,医師の不注意によって患者に破壊的結果(catastrophic consequences)を招きうる.また,取り返しがつくとは限らない損害を招きうる(not always easy to cover up).このように大きな危険を内包する専門的行為を遂行するにあたっては,相応の高度な注意を払うべき」であるとされる.さらに,医師には専門家責任の当然の派生としての説明責任があるとされる.説明責任を意味する「accountability」は「profess」に由来するからである.「accountability」の中の「account」には,「計算書,明細書,使途説明・報告」などの意味があり,行動・行為の理由を説明する責任が基本にある.つまり,専門家と宣言(profess)する者は,これに対する応答として,その行為のプロセスを説明する責任を負わなければならない.また,医師の説明責任は,結果の不可逆性・重大性にも由来している.結果の不可逆性・重大性から,患者の自己決定の比重は相対的に大きくなり,人の生命を扱う医療職は行為に対する患者の自己決定を尊重する責任を負うことになるのである.この医師による説明責任の履行は,患者の医療に対する「accessibility」を担保するという重要な機能も有している.以上医師の責任は,専門家責任(professional liability)として格別のものとされているということである5)15)24).
ただし,現代法律学によって確立された考え方は,「医師の責任は結果責任ではない」というものである.つまり,医療行為に結果が伴わないケースや,あるいはそれにプラスして積極的有害事象が発生した場合であっても,それだけでは法的責任は発生しない(医療事故≠医療過誤).およそ以下の理由により,医師の責任は「結果責任」ではなく,医療行為の過程での落ち度としての「過失責任」の原則が妥当するとされる22).
①結果が不可避的に起きるケースがありうる.
②医学は非線形科学であり,比例的に結果を完璧には予想できない.
③予測できない結果の保証を求められれば萎縮医療を招く.
④それは医学全体の発展を阻害し,広く国民全体の利益を害する.
ロード・アルフレッド・デニングという法律家が,「われわれが,たまたま上手くいかなかったすべてのことにつき病院と医師に責任を課するならば,社会全般に害を与えることになろう.医師はその患者の利益よりも,彼ら自身の安全を考えざるを得ないようになるだろう.イニシアティブは窒息させられ,また,信頼はゆらぐことになろう.適当な釣り合い感覚は,病院と医師が働かねばならぬ状況というものに考慮を払うよう要求している.われわれは,あらゆる点で患者につき相当の注意を払わねばならぬことを主張せねばならぬが,しかし,単に不運なできごとにすぎないものをネグリジェンスとして問責してはならない」と述べているとおりである3).
III.医療に対する最高裁の立場
1.基本的立場を示す4つの判決
わが国における医療に対する最高裁の基本的立場は,以下の4つの判決によってほぼ固まっている.
1)最一小判 昭和36年2月16日(民集15巻2号244頁)
人の生命および健康を管理すべき業務(医療)に従事する者は,その業務の性質に照らし,危険防止のために経験上必要とされる最善の注意義務を要求される.
2)最三小判 昭和57年3月30日(裁判集民事135号563頁)
具体的な個々の案件において,債務不履行または不法行為をもって問われる医師の注意義務の基準となるべきものは,一般的には診療当時のいわゆる臨床医学の実践における医療水準である.
3)最二小判 平成7年6月9日(民集49巻6号1499頁)
臨床医学の実践における医療水準は,全国一律に絶対的な基準として考えるべきものではなく,診療にあたった当該医師の専門分野,所属する診療機関の性格,その所在する地域の医療環境の特性などの諸般の事情を考慮して決せられるべきである.
4)最三小判 平成8年1月23日(民集50巻1号1頁)
医療水準は,医師の注意義務の基準(規範)となるものであるから,平均的医師が現に行っている医療慣行とは必ずしも一致するものではなく,医師が医療慣行に従った医療行為を行ったからといって,医療水準に従った注意義務を尽くしたと直ちにいうことはできない.
2.医師の責任について
なお,最近の最高裁判決の中には,医師の責任についてより詳細に言及されたものがあり参考になるので以下挙げておく.
1)最一小判 平成17年11月8日(裁判集民事218号1075頁)
東京拘置所に勾留されていたXが脳梗塞を発症し,重大な後遺症が残った事案について,XがY(国)に対し,東京拘置所の職員である医師はXに脳梗塞の適切な治療を受ける機会を与えるために速やかに外部の医療機関に転送すべき義務があったにもかかわらず,これを怠ったなどと主張して,国家賠償法1条1項に基づいて慰謝料および弁護士費用を請求した.限られた設備内でのしかも担当医師専門外の医療につき,転送義務が問題とされた事件である.一審(東京地判 平成16年1月22日,判タ1155号131頁)では,転送義務違反が肯定されたものの因果関係は否定され,後遺障害が残らなかった相当程度の可能性を認めて慰謝料100万円と弁護士費用の支払いを国に命じた.これに対し二審(東京高判 平成17年1月18日,判時1896号98頁)では転送義務が否定されXの請求は全て棄却されたため,Xの上告により最高裁で審理されるに至ったが,最高裁は,Xに重大な後遺症が残らなかった相当程度の可能性の存在が証明されたということができない以上,東京拘置所の職員である医師が上告人を外部の医療機関に転送すべき義務を怠ったことを理由とする国家賠償請求は理由がないとして,Xの上告を退けた.ここで注目すべきなのが,島田仁郎裁判官(後の最高裁長官)の補足意見である.すなわち,「医師,医療機関といえどもすべてが万全なものではなく,多種多様な現実的な制約から適切十分な医療の恩恵に浴することが難しいことも事実として認めざるを得ない.ある程度の不適切不十分は,社会生活上許容の範囲内として認めるべきであろう」「したがって,結果発生との因果関係が証明された場合はともかく,その証明がなく,上記のような『相当程度の可能性の存在』すら証明されない場合に,なお医師に過失責任を負わせるのは,著しく不適切不十分な場合に限るべきであろう」と島田補足意見は述べるが,医療の不確実性という現実を踏まえた的確な指摘であるといえよう.
3.医師の説明義務について
さらに,医師の説明義務に関する最高裁の基本的立場を示すものとしては,以下の判決を銘記されたい.
1)最三小判 平成13年11月27日(民集55巻6号1154頁)
①医師は,患者の疾患の治療のために手術を実施するにあたり,診療契約に基づき,特別の事情のない限り,患者に対し,当該疾患の診断(病名と病状),実施予定の手術の内容,手術に付随する危険性,他に選択可能な治療方法があればその内容と利害得失,予後などについて説明すべき義務がある.②医療水準として確立した療法が複数存在する場合には,患者がそのいずれを選択するかにつき熟慮の上,判断することができるような仕方でそれぞれの療法の違い,利害得失をわかりやすく説明することが求められる.③未確立の療法ではあっても,少なくとも,当該療法が少なからぬ医療機関において実施され,相当数の実施例があり,実施した医師の間で積極的な評価もされているものは,患者が当該療法の適応である可能性があり,かつ,患者が当該療法の自己への適応の有無,実施可能性について強い関心を有していることを医師が知った場合などにおいては,たとえ医師自身が当該療法について消極的な評価をしており,自らはそれを実施する意思を有していないときであっても,なお,患者に対して,医師の知っている範囲で,当該療法の内容,適応可能性やそれを受けた場合の利害得失,当該療法を実施している医療機関の名称や所在などを説明すべき義務がある.
IV.医療関係訴訟の実情(動向)
ここで,わが国の民事医療裁判の実情(動向)について統計データを基に説明する.
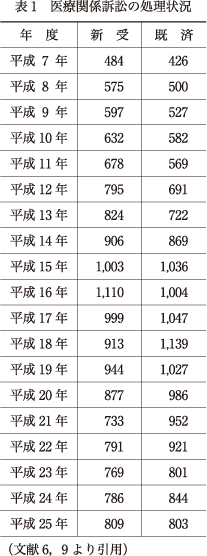
わが国で1年間に新たに民事裁判が提起される医療関係訴訟は現在約800件程度である.因みに昭和60年頃は年間約300件であったが,平成11年以後医療関係訴訟は増加の一途をたどり,平成16年には年間約1,100件の新たな医療関係訴訟が提起されるに至った.その後は,やや減少・横這い傾向が続いている状況である(表1)が,「横這い傾向」の要因としては,いくつかのことが考えられている.1つには医療崩壊が現実のものとなったことから医療を一方的強者とするステレオタイプの議論がマスコミからもトーンダウンされたことが挙げられている.また,2つ目として,医療現場の自助努力の機運が高まり,各医療機関が医療事故防止,医事紛争防止・解決により真剣に取り組むようになったことが挙げられている.また,3つ目として,長引く平成不況により,低い患者勝訴率(表2)と相俟って,費用倒れのおそれの高い医療関係訴訟に踏み切ることに躊躇する患者側当事者が増えたことを挙げる人もいる.ただし,いずれも不安定な要因であり,今後どうなるかは不確定と言わざるを得ない.現に,最近医療関係訴訟は再び増加傾向に転じたとの情報が裁判所から発信されている(東京地方裁判所の医療集中部に新規係属する医療関係訴訟件数は,平成26年度は前年度比で約1.5倍増という報告がすでに東京地方裁判所医療集中部から発信されている).
今後医療関係訴訟が増加するかもしれない不安定要因として,センセーショナルな医療事故の発生とマスコミによる報道には要注意である.現に,平成11年には,1月11日に横浜市大患者取り違え事故34)35),2月11日には都立広尾病院消毒剤誤注射事故26)30)が発生し,7月11日(男児が怪我をした日は7月10日)には杏林大学割り箸事故20)27)が発生するなど異常な1年となったが,その後,翌平成12年9月には埼玉医大抗がん剤過剰投与事件2)が発生,そして平成13年3月には東京女子医大心臓手術事故が発生して翌平成14年6月には執刀医が逮捕されるという事態に発展(後に無罪判決が確定している.)29),さらに,平成14年11月には慈恵医科大学青戸病院で腹腔鏡手術死亡事故13)が発生し,いずれも大学病院・大病院における杜撰事故として大きく報道されるに至ったが,それら事故の発生年次と呼応するように,平成11年から医療関係訴訟は明らかな増加傾向に転じているのである(表1).その後,平成20年9月に福島県立大野病院事件23),*1について,同年12月に杏林大学割り箸事故について,平成21年4月に東京女子医大心臓手術事故について,いずれも起訴された医師の無罪が確定するという事実も影響してか,平成20年,21年と医療関係訴訟提起件数は明らかに減少している(表1).しかしながら,直近の状況をみると,東京女子医大で最近起きた禁忌鎮痛剤の多数児童への投与事故(平成26年4月判明)28),神奈川県内の病院でのステロイド混入薬剤の多数患者への非告知投与事故(平成26年3月報道)36),また,精神科においてはゼプリオン水懸筋注死亡事故の報告(平成26年4月)17)など,マスコミ報道などによって世間を騒がせる事例などの影響によるものかは断定できないものの,平成24年,25年の医療関係訴訟の増加傾向が平成12年,13年当時と近似し,上記のとおり平成26年中の東京地裁における医療関係訴訟の新規件数が前年の5割増しという現状にあることには注目してよいであろう.
V.精神科医療と裁判
以上のとおり,医療関係訴訟の動向は,医療に対する世間の目,特にマスコミが医療および医療事故をどのように取り上げて報道するかに左右されやすい非常に不確実なものといえる.この点を念頭において精神科医療と裁判について述べる.
1.精神科医療に対する偏見
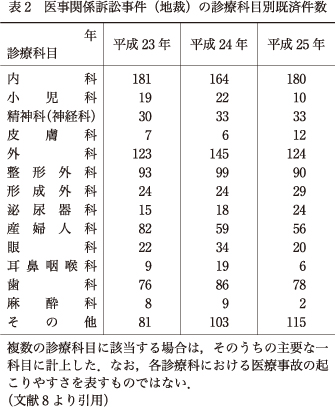
最高裁から毎年出されている訴訟統計の中で,医療関係訴訟の地裁における診療科目別既済件数をみると,精神科(神経科を含む)は,平成23年から25年までの3年間にわたりほぼ30件と変化がみられない(表2).統計は既済件数であるがこれは毎年の新規提訴件数を反映していると考えてよいであろう.したがって,精神科に関する限り現在は「凪」の状況といえる.しかしながら,これまで述べてきたとおり,訴訟件数の多寡が不確定要因によって影響されるということからすれば,精神科医療に対する世間の目(偏見)を認識し,さらにその要因がどこにあるのかを押さえておくことは,将来的な精神科医療関係訴訟の増加回避あるいは減少を導きうるヒントを得ることにつながる可能性がある.
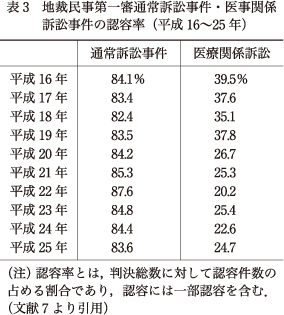
裁判所が精神科医療について一方的偏見を抱いていることを露呈したある高裁判決(仙台高裁)があるので紹介する.なお,当該高裁判決は最高裁で破棄されたため,司法の最高府は偏見を抱いているわけではない.したがって仙台高裁のケースはあくまでも特異的ケースと考えてよいが,しかし現実に高裁でこのような判断がなされうることは覚えておいてよいと思われる.事例は,統合失調症によりA精神科病院に入院していたBが,消化管出血により多量の吐血・嘔吐をした際に吐物を誤嚥して死亡したことについて,医師にはBを適時に適切な医療機関へ転送すべき義務を怠った過失があるなどとして,遺族から債務不履行に基づく損害賠償請求訴訟が提起されたというものである.仙台高等裁判所は「A病院は,内科があるとはいっても基本的には精神病院であり,その医療態勢に照らして,患者がショックに陥った場合の適切な措置,例えば気道の確保を適切に行うことができたかは疑問のあるところ…消化管出血を認識したA病院の医師としては,Bがショック状態に陥った時点で,救急医療を含む適切な医療行為を行うことができる病院にBを転医させるべき注意義務があった」と判示した(平成18年6月15日判決).「精神科病院での身体合併症治療は水準以下なので,少しでも身体合併症の兆候があれば専門病院への受診・転送しなければならない」「精神科医の医師としての裁量は狭い」と高裁が公言しているに等しいのである.なお,前述のとおりこの高裁判決は最高裁(平成19年4月3日判決,裁判集民事224号35頁)で破棄されているが,実はこの最高裁判決は,医療関係訴訟において医療側の過失を肯定した高裁判決を,戦後初めて覆し医療側を勝たせたエポックな判決となり,その後の医療関係訴訟の動向に一定の影響を及ぼしたことが明らかになった.平成19年の医療裁判の認容率,つまり原告の勝訴率が37.8%だったのに,平成20年は26.7%に大きく下がり,その後は20%台前半で推移しているとおり(表3),全国的に下級裁判所が医療側に対する過失認定に慎重になったことが指摘されている.
主に日本の精神科医療の後進性,人権侵害を示すものとして,長期入院と多剤大量投与を挙げる論者は少なくないが,国際的にも,「OECD Health Data」が2014年に日本の精神科平均入院日数は300日で多剤大量併用療法が横行しているかのような報告を行っている.しかしながら,「OECD Health Data」は調査対象の精神科病床からリハビリテーション目的やナーシングホーム目的といった長期型の病床は除外されており,国によっては医療給付が民間保険会社で行われていたり,疾患によって保険給付が制限されているなど,医療内容や入院期間にバイアスがかかっており,他国との比較において日本の精神科医療に問題があるとする報告と即断することは間違いなのであるが,この点を正しく伝えるマスコミは皆無に等しい.そこで,公益社団法人日本精神科病院協会は,協会傘下の会員病院のうちでOECD基準にあてはまる,精神科救急入院料,精神科急性期治療病棟入院料,精神一般病棟入院基本料(10対1,13対1)算定病床に,平成24年4月1日~平成25年3月31日の1年間に入院した患者全てを対象に調査を実施(332病院対象)したところ,204病院から回答(回答率61.4%)があり,この204病院からの退院患者5万8,401人のうち,F2に該当する患者数2万2,346人(38%)から無作為抽出により選ばれた2,270人について検討を行った結果,在院日数の実態は精神科救急入院料1で54.4日,入院料2で79.4日(平均56.9日),精神科急性期治療病棟入院料1で66.6日,入院料2で79.7日(平均67.6日),精神一般病棟入院基本料10対1で34.1日,13対1で58.8日(平均54.7日)で,全体では平均69.7日という数字が出た.これを「OECD Health Data」の定める「Average Length of Stay」に置き換えると,病院数204病院で対象病棟への年間入院患者数(平成24年度)は6万1,670人で,そのうち94.7%の5万8,401人が対象病棟からの退院患者である.うち,回答患者数4万9,780人(精神科の他病棟転棟を除く)の退院患者の平均在院日数は60.4日(死亡を含む)で,死亡退院を除くと58.7日という結果が出ており,新規入院患者は長期入院とはなっていない16).また,抗精神病薬服用の実態についても併せて調査が行われ,単剤処方率48.1%,2剤30.4%,3剤以上12.9%(処方なし8.6%)との結果が出ている25).OECDの報告は日本の実態を適切に示していない.したがって情報を地道に正しく社会に伝えていかない限り,精神科医療に対する偏見はなくならないであろう32)33).
そのような中,癌・脳卒中・急性心筋梗塞・糖尿病の「4疾病」と救急・災害・へき地・周産期・小児の「5事業」で構成してきた地域医療の必須要素に精神疾患が追加され「5疾病」となり,2013年度以降の医療計画に反映されることとなったが(4疾病・5事業から5疾病・5事業へ),これは精神科に対する偏見を解消するターニングポイントとなる可能性を秘めている.ただ同時に,精神科領域での身体疾患に対する診療レベルの向上が社会的使命となり,精神科臨床における身体合併症への不備は許されなくなる方向へ進む可能性(精神科病院内でのレベル向上と,転医・転送のより迅速な対応が求められるなど)も孕み,「両刃の剣」ともいえよう.
2.医療関係訴訟と科学
1)科学的証拠の採用基準
医療関係訴訟は,医師という専門家の責任の有無・程度を裁判によって判断する手続であり,そこには当然医学に関する専門知見の正しい反映がなければならない.非専門的,非科学的な裁判の結果は,医療という専門領域において正しい規範性をもち得ないからである.非科学的な単なる主義・思想が裁判所で通用しないことは,すでにアメリカの裁判基準に示されており,わが国においても参考にされているので紹介する.
アメリカの裁判制度では,新規の科学鑑定を法廷で採用するか否かを裁判官がゲートキーパーとして判断する仕組みになっている.これは,疑似科学を見分け,短期間での法的判断を迫られる陪審員に「鑑定が科学的に問題があるか否か」の困難な判断を回避させることを目的としている14).
(1)フライ基準
まず,フライ基準(Frye Rule,Frye Test)が1923年にアメリカで確立された.その内容は,「進取の科学的証拠が裁判に取り上げられるためには,その原理や技術において一般的に承認されたものでなければならず,学会で発表したり,論文として取り上げられ,学術的な検討の中で承認されていなければならない」というものであり,「学会における一般的承認の原則」ともいわれ,そもそもポリグラフ検査(嘘発見器)の信頼性について適用された基準であった.当時,アメリカの刑事捜査でポリグラフが頻用されていたが,学会では必ずしもこの検査が一般的に承認されていたわけではないとして,この基準によって検査結果が法廷で採用されなかった.これが,以後アメリカにおける科学鑑定の信用性判断基準となったが,新しい科学的手法はいくら科学的に信頼性が高いと判断されても学会のお墨付きがない限り認められないことになるため,医療などの専門訴訟が科学上の判断に取って代わられるのではないか(白衣の裁判官による裁判)との疑問が残った.
(2)ドーバート基準
フライ基準確立から70年後の1993年に,連邦最高裁は,「ドーバートvsメレル・ダウ薬品会社」事件でドーバート基準(Daubert Rule)を新たに採用した.これは,鑑定意見を述べた医師の意見の根拠が学会による一般的承認が得られた状況でなくとも(フライ基準であれば採用されないが)その意見を採用することを許容するものであるが,連邦最高裁は,「専門学会の一般的承認を唯一の基準とする」というフライ基準は排斥したものの,「一般的承認の判断」は1つの要素として考慮しつつ,総合的な判断を裁判官が責任をもって行うことを明言した.したがって,ドーバート判決以後も「一般的承認の原則」は,専門訴訟における重要基準となっている.
2)鑑定人適格と精神科医
前項で紹介した科学鑑定採用基準に従って科学鑑定人の適格性要件を挙げれば,「①高度の専門知見をもつこと.②豊富な臨床経験をもつこと.③鑑定意見が一般的に承認され得ること」となることにほぼ異論はない.ところが,わが国の医療関係訴訟においては,いまだに適格性要件を満たさない医師が,独自の見解により担当医を批判する意見を法廷に提出して裁判官の判断を歪めたり裁判手続を長期化させるといった悪弊を生じさせる事態が皆無ではない.特に,精神科領域においては,一般的に承認された診察方法,診断基準を無視した個人的主義・思想・思惑などから,あるいは患者の意向を鵜呑みにしたまま,前医の診療を安直に非難する意見を法廷に提出するケースは跡を絶たない.精神科医各自のモラルの問題ともいえるが,それにより歪められた裁判によって賠償金支払という経済的損失やマスコミ沙汰による社会的信用失墜などの損害を善良な精神科医が被るとすれば到底看過できるものではない.精神科に対する偏見が医療側内部から醸成されているのである.同時刻に同じ患者を診ていないのになぜそのような意見書が書けるのかという基本的疑問をおくとしても,筆者の経験によれば,統合失調症・医療保護入院・行動制限などを否定することが目的であったり,“PTSD”を広めることが目的であったり,定型抗精神病薬を排斥して非定型抗精神病薬を広めることが目的であったりと,その動機は様々と思われる.
具体例を示せば,“PTSD”を広く認めようという信条の持ち主である医師が,「夫から酷いDVを受けてPTSDになったので,そういう診断書を書いて欲しい」と訴えてきた女性患者のみ診察し,その日のうちに患者から言われるままの診断書を作成したものの,実は女性患者は夫に対してすでに離婚訴訟を起こしており,有利な証拠集めの一環として診断書を欲していたというケースがあるが,これは明らかに事実を歪めるものである.中にはイデオロギーと無関係に患者に迎合しただけの医師もいるが,往々にして,診断書を書いた医師が自らドクター・ショッピングされていることに気づかないというパターンは多い.ただし,医師の経験とは無関係にドクターショッパーを見抜くことは一般的に難しいとの現実もあるようである(青物横丁医師射殺事件)*2.精神科医一人一人がもう少し謙虚になり他の医師の診療に敬意を払ってほしいと思う.
3.薬物療法
医療裁判の科学性を論ずる上で,精神科医療の中心となる薬物療法について触れないわけにはいかない.
1)精神科医療における薬物療法の問題性
精神科では薬物療法が重要であり,それに呼応して薬剤の副作用に絡む事故・裁判が比較的多いが,精神科医療の適否,薬物療法の適否を判断する上で,“disease mongering”には要注意である10)21).それはやや総括的に述べれば,20世紀後半以降の,①精神疾患(障害)の増加(インフレ化),②向精神薬の増加,③精神科クリニックの増加などに象徴される.精神疾患(障害)のインフレ化を象徴するのがDSM改訂毎の障害数の増加である(1952年のIが106だったのに,1968年のIIでは182,1980年のIIIでは265,1987年のIII-Rでは292に,そして1994年のIVでは374に増加した).そしてDSM-IVの作成に関する責任者であったアレン・フランセス博士は,さらにDSM-5について,「製薬会社の意向を受け,正常な人にまで誤って診断を下すという診断のインフレを促し,適切でない薬の使用を助長する危険性をはらんだまま出版に至った」と厳しい批判をしているのは,やや過激ではあるが注目される4).
向精神薬の増大については,わが国の統計資料であるが,精神神経疾患治療剤の市場規模は20年前の約2.5倍に拡大し,新規発売の抗うつ剤の売り上げは,大幅に拡大しているとの統計データが存在する12)31).
さらにわが国では,近年,精神科を標榜する診療所が急激に増加(2005年には5,000ヵ所を超え,2008年には5,629ヵ所に)している一方で,精神科病院は1,500ヵ所程度(精神科病床のみは1,000ヵ所強)で不変であるが19),これを単純に「脱施設化」として歓迎するのは早計である.ちなみに,「脱施設化」が単純によいといえない実例として,精神障害者の平均寿命についての興味深い報告がある.「アメリカでは,重篤な精神疾患である統合失調症や双極性障害の平均寿命は56.3歳であり,一般人口よりも早く死亡する.精神科病院のベッド数を極端に減らしたアメリカの政策の弊害であろう.日本は逆にそういった人達は死亡することなく入院を続け高齢化していっている.病院という生活環境ではあるが,生活する場を提供した日本の政策は精神疾患の患者の寿命を保障した,ある意味において優しい政策であったといえよう」とトーマス・R・インセル博士〔NIMH(アメリカ国立精神衛生研究所)所長〕は報告している11).
2)薬剤に対する最高裁の立場
薬物療法の基本に立ち返る必要性について指摘するため,医薬品添付文書に関する最高裁の基本的立場に言及する.医薬品添付文書は薬事法52条の規定による法定文書であり,製薬会社・輸入会社が医薬品の有効性と安全性・品質を確保するために必要な情報を提供する手段となり,その記載方法についても薬事法53条が規定し,虚偽事項などを記載してはならないことも同法54条で規定されている.平成5年のソリブジン事件(抗がん剤と抗ウイルス薬併用による患者の死亡事件),平成7年の製造物責任法の施行,平成8年の薬事法改正などを経て,平成9年に厚生労働省が添付文書作成のガイドラインを示した(行政通知)ことから,それまで製薬会社の宣伝・広告文書視されていた添付文書の記載内容は著しく改善され,医薬品投与者・利用者への医薬品情報提供手段として重要な働きを示すようになった.この医薬品添付文書に対する最高裁の基本的立場は以下2つの判決に集約されている.
(1)最三小判 平成8年1月23日(民集50巻1号1頁)
医薬品の添付文書の記載事項は,当該医薬品の危険性(副作用など)につき最も高度な情報を有している製造業者または輸入業者が,投与を受ける患者の安全を確保するために,これを使用する医師らに対して,必要な情報を提供する目的で記載するものであるから,医師が医薬品を使用するにあたって,右文書に記載された使用上の注意事項に従わず,それによって医療事故が発生した場合には,これに従わなかったことにつき,特段の合理的理由がない限り,当該医師の過失が推定される.
(2)最二小判 平成14年11月8日(判時1809号30頁)
精神科医は,向精神薬を治療に用いる場合において,その使用する向精神薬の副作用については,常にこれを念頭において治療にあたるべきであり,向精神薬の副作用についての医療上の知見については,その最新の添付文書を確認し,必要に応じて文献を参照するなど,当該医師のおかれた状況の下で可能な限りの最新情報を収集する義務があるというべきである.
このように最高裁は,医師に薬をよく理解するよう求めていることは明らかであり,精神科においては,臨床精神薬理学の重要性が意識されなければならないということになる.向精神薬の開発・販売が製薬会社主導で行われてきたものであり,その結果,添付文書の曖昧な文言を,医師の裁量の範疇で考える傾向が精神科医にあることを否定できない(例えば「患者の年齢,症状により適宜増減」などの記載).臨床現場においても,薬物の半減期と定常状態や薬物の相互作用と酵素誘導など薬物動態理論の熟知が必要である.知識が不十分であれば薬剤副作用ないしは中毒が疑われる症例が裁判に至ったときに精神科医によるディフェンスは困難を極めることになる.
さらに厚労省は,平成17年から「重篤副作用総合対策事業」を開始し,その第一段として,「重篤副作用疾患別対応マニュアル」の作成事業を展開しているが,これは医薬品添付文書の多くが「警報発信型」注意であり「予測・予防型」注意になっていないため,より有効に薬剤副作用を回避するマニュアルの作成が必要と考えられたからである.「重篤副作用疾患別対応マニュアル」は現在まで80疾患ほどがマニュアル化され18),精神科領域では「悪性症候群」「薬剤惹起性うつ病」「アカシジア」「セロトニン症候群」「新生児薬物離脱症候群」の5種類が発表されているが,精神科医は,薬剤に対する最新情報収集義務(平成14年最高裁)を果たすために,「重篤副作用疾患別対応マニュアル」の内容を把握しておかなければならないということになる.現に,このマニュアル違反を理由とする精神科医療機関に対する損害賠償請求訴訟が複数提起されるに至っている(悪性症候群の診断基準を満たすか否かが「重篤副作用疾患別対応マニュアル」の文言を巡って訴訟となったケースが最近あった).
おわりに
今回は,精神科医療のディフェンスを担当してきた筆者自身の経験に基づく実感を通して,率直な問題提起を行い,医療関係訴訟対応の処方箋を多少でも示そうと考えた.わが国において現在までに培われてきた精神科医療に思いを致し,正当な精神科医療を守るとともに,あるべき精神科医療を模索していただくための一資料となれば幸いである.
編 注:編集委員会からの依頼による総説論文である.
なお,本論文に関連して開示すべき利益相反はない.
1) ブリタニカ国際大百科事典小項目事典 (http://www.britannica.co.jp/)
2) 出河雅彦: ルポ 医療事故. 朝日新聞出版, 東京, 2009
3) デニング, L. A. (内田力蔵訳) : 法の修練. 東京大学出版会, 東京, 1993
4) フランセス, A青木 創訳): 〈正常〉を救え 精神医学を混乱させるDSM-5への警告. (大野 裕監修, 講談社, 東京, 2013
5) 平沼髙明: 専門家責任保険の理論と実務. 信山社, 東京, 2002
6) http://www.courts.go.jp/saikosai/vcms_lf/201405izitoukei1.pdf#search='%E5%8C%BB%E7%99%82%E9%96%A2%E4%BF%82%E8%A8%B4%E8%A8%9 F%E3%81%AE%E5%87%A6%E7%90%86%E7%8 A%B6%E6%B3%81'
7) http://www.courts.go.jp/saikosai/vcms_lf/201405izitoukei3.pdf
8) http://www.courts.go.jp/saikosai/vcms_lf/201405izitoukei4.pdf
9) http://www.courts.go.jp/saikosai/vcms_lf/80428001.pdf
10) 井原 裕: 双極性障害と疾患喧伝 (disease mongering). 精神経誌, 113; 1218-1225, 2011
11) Insel, T. R.: Disruptive insights in psychiatry: transforming a clinical discipline. Clin Invest, 119 (4); 700-705, 2009![]()
12) 医療用医薬品データブック (2006 No. 2). 富士経済, 東京, 2006
13) 慈恵大学: 青戸病院医療事故報告. 平成15年12月26日付青戸病院医療事故についての記者会見・理事長発言 (http://www.jikei.ac.jp/news/200312_1.html)
14) 勝又義直: 裁判所における科学鑑定の評価について. 法科学技術, 13 (1); 1-6, 2008
15) 川井 健編: 専門家の責任 日本評論社, 東京, 1993
16) 公益社団法人日本精神科病院協会: 平成26年度事業計画. p.2-7
17) 厚生労働省: ゼプリオン水懸筋注シリンジの使用中の死亡症例について. 医薬品・医療機器等安全性情報, No.313, 2014 (http://www1.mhlw.go.jp/kinkyu/iyaku_j/iyaku_j/anzenseijyouhou/313_1.pdf#search='%E3%82%BC%E3%83%97%E3%83%AA%E3%82%AA%E3%83%B3%E6%B0%B4%E6%87%B8%E6%B3%A8+%E5%8E%9A%E5%8A%B4%E7%9C%81')
18) 厚生労働省: 重篤副作用疾患別対応マニュアル (http://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/iyakuhin/topics/tp061122-1.html)
19) 厚生労働省: 平成21年地域保健医療基礎統計 精神科・心療内科を標榜する医療施設数 (重複計上) の年次推移 (http://www.mhlw.go.jp/toukei/saikin/hw/hoken/kiso/21.html)
20) 桑原博道: 『割りばし事故』で医師無責刑事・民事で過失判断に違い. 日経メディカル, 2008年5月号; 149-151, 2008
21) 宮岡 等: Disease mongeringと繊維筋痛症. 精神経誌, 114; 356-359, 2012
22) 中野貞一郎: 過失の推認. 弘文堂, 東京, 1988
23) 日本医師会: 福島県立大野病院の医療事故問題について (http://www.med.or.jp/nichikara/fseimei/)
24) 能見善久: 専門家の責任. 別冊NBL, 28; 4, 1994
25) 佐々木 一, 松本善郎, 馬屋原 健ほか: 精神科入院医療の平均入院日数についての国際比較. 日精協誌, 34 (4); 407-413, 2015
26) 東京地判平成13年8月30日最高裁判所刑事判例集58巻4号; 267, 東京高判平成15年5月19日高等裁判所刑事判例集56巻2号; 6, 最二小判平成16年4月13日最高裁判所刑事判例集58巻4号; 247
27) 東京地判平成18年3月28日 (無罪判決), 東京高判平成20年11月20日 (無罪判決), 東京地判平成20年2月12日判時2054号; 60 (損害賠償請求棄却), 東京高判平成21年4月15日 (損害賠償請求控訴棄却判決)
28) 東京女子医科大学病院集中治療室 (ICU) においてプロポフォールを投与された小児患者における死亡例の検討結果報告. 2004 (http://www.twmu.ac.jp/info-twmu/images/20141219-zentai.pdf)
29) 東京高判平成21年3月27日. LLI/DB判例秘書登載
30) 都立病院医療事故予防対策推進委員会: 都立広尾病院の医療事故に関する報告書―検証と提言―. 1999
32) 山崎 學: 平均在院日数・多剤大量併用の嘘. 日精協誌, 32 (10); 2013
33) 山崎 學: 進む精神科医療の機能分化と地域移行の流れ これからの精神科病院が進むべき方向とは. 大日本住友製薬・医療情報サイト, (https://ds-pharma.jp/gakujutsu/contents/partnering/pass/72_01.html)
34) 横浜地判平成13年9月20日判タ1087号; 296, 東京高判平成15年3月25日東高刑時報54巻1~12号; 15, 最二小決平成19年3月26日






*1 *1平成16年12月17日に福島県立大野病院で帝王切開手術を受けた産婦が死亡した症例について,執刀した産婦人科医が業務上過失致死,医師法違反容疑で平成18年2月18日に逮捕された事件.その後起訴されたが,平成20年8月20日に福島地方裁判所は医師に対して無罪判決を下し,そのまま判決が確定した.
*2 *2青物横丁医師射殺事件.平成6年10月25日午前8時頃,東京都品川区の京浜急行青物横丁駅の2階改札口近くで,泌尿器科医A医師(当時47歳)が後ろから元会社員の男Y(当時37歳)に拳銃で撃たれた.A医師は病院に運ばれるも死亡し,Yはスクーターで逃亡したが10月29日に逮捕された.Yは平成5年6月に,A医師執刀の手術で体調の不調を訴え,A医師の勤務先病院に出向いて抗議をするなどしており,診療をめぐる逆恨みがあった.Yは平成6年9月中旬頃に,たまたま通りがかった暴力団事務所に入り初対面の暴力団組員T(当時29歳)に拳銃購入をもちかけ,10月にTを通じてトカレフ型拳銃と実弾7発を計140万円で購入.Tは11月1日に逮捕された.Yは精神科に通院していたが,東京地検は責任能力ありとして起訴した.平成9年8月12日,東京地裁はYに対し,心神耗弱と認定の上で懲役12年(求刑,懲役15年)を言い渡した.平成10年8月6日にYの控訴は棄却された.一方で拳銃を譲り渡したTの刑事裁判では平成7年2月2日に東京地裁で懲役6年罰金80万円(求刑,懲役7年罰金100万円)の有罪判決が言い渡された.この事件の捜査の過程で,Yは,精神科クリニック,心療内科,精神科病院などの診察券を約50枚所持していることが明らかとなった.つまり,Yは,完全な「Doctor Shopper」だったが,50ヵ所の医師は誰もこれほどまでだとは思っていなかったという実例である.